體外循環下心臟瓣膜置換術后心包與縱膈引流液變化規律探討
心臟瓣膜置換術后并發癥多,出血是常見的重要并發癥。目前,關于術后出血國內外尚無統一的判斷標準,同時手術創面出血較難量化,心包與縱膈引流液量易于觀察,與心臟瓣膜置換術預后密切相關。本研究觀察體外循環心臟瓣膜置換術后心包及縱膈引流液量的變化規律。
1 資料與方法
1.1 臨床資料 回顧性分析2016年10月—2018年1月山西醫科大學第一醫院心胸外科因心臟瓣膜病行機械瓣置換術病人121例,男58例,女63例;年齡(59.6±6.1)歲;風濕性瓣膜病變52例,退行性瓣膜病變55例,先天性主動脈瓣膜畸形14例;二尖瓣狹窄和/或關閉不全66例,主動脈狹窄和/或關閉不全24例,二尖瓣、主動脈瓣聯合病變31例,合并功能性三尖瓣關閉不全(中至重度)42例;紐約心臟病協會(NYHA)心功能分級Ⅱ級68例,Ⅲ級53例;射血分數(EF)≥45% 72例,EF<45% 49例;合并左心房血栓39例,合并心房顫動79例;合并中度以上肺動脈高壓34例;主動脈瓣置換術24例,二尖瓣置換術66例,二尖瓣+主動脈瓣置換術31例,同期行三尖瓣成形術(Devega)42例。所有病人心功能改善后復查正常后均納入觀察,口服華法林抗凝治療術前2周已停用。
1.2 排除標準 術前合并高血壓、糖尿病、冠狀動脈性心臟病、肢體動脈栓塞病、再次瓣膜手術及感染性心內膜炎;病程中因心功能不全引起肝、腎功能異常;術后任何原因中等量及以上胸腔積液和心包積液。
1.3 手術治療 所有病人內科治療確定效果不理想,具有手術治療指征。入院后均在心功能Ⅱ~Ⅲ級時行常規全身麻醉淺低溫(32~35 ℃)體外循環下完成手術。體外循環時間98~180 min,平均119 min;主動脈阻斷時間32~126 min,平均57 min,停機時血紅蛋白(Hb)≥80 g/L。拔管指征:引流通暢;無創面活動性出血,24 h總引流量<100 mL;心功能及血流動力學穩定,無再次開胸指征。
1.4 觀察指標及方法 全部病人均在淺低溫體外循環下行心臟瓣膜置換術,術后放置心包及縱膈引流管,自鋼絲閉合胸骨后開始計算引流管中引流液量并觀察顏色,對引流液進行血紅蛋白及紅細胞計數分析并與血液相應指標對照。
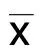
2 結 果
2.1 心包、縱膈引流液量變化規律 心包及縱膈引流管放置時間34~89 h,中位數41 h;總引流液量146~890 mL,平均472 mL;第1小時引流液量最多且個體間差異大,致總量差異明顯,但變化趨勢相同;第3小時引流液量開始減少,引流液顏色類似于全血,但Hb含量已減少;第4小時后引流液量明顯下降,6 h后引流液量已降至最低,術后前6 h引流液量占總引流液量的42%;此后引流液以漿液滲出為主,血球成分比例很少。24 h后引流液中以漿液為主。詳見圖1。
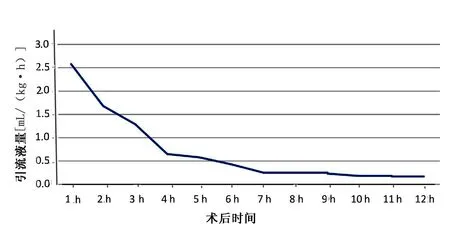
圖1 心臟瓣膜置換術后12 h引流液量變化趨勢
2.2 術后引流液量成分變化 心瓣膜置換術后前3 h引流液紅細胞計數與全血接近,之后逐漸下降,到術后第6小時引流液紅細胞計數較低,詳見圖2。術后3 h(T1)引流液Hb、紅細胞壓積、紅細胞計數與循環血比較,差異無統計學意義(P>0.05);術后6 h(T2)循環血和術后3 h(T1)引流血與術后6 h引流血比較,紅細胞計數、Hb、血細胞比容明顯升高(P<0.05)。詳見表1。
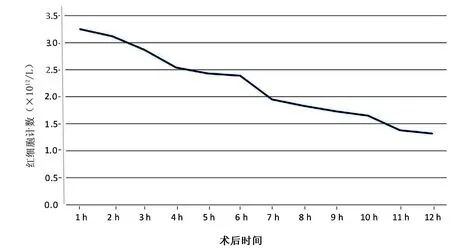
圖2 心臟瓣膜置換術后12 h引流液中紅細胞計數變化趨勢

項目例數紅細胞計數(×1012/L)血細胞比容Hb(g/L)T1引流血1213.20±0.571)0.28±0.301)10.10±0.801)T1循環血1213.52±0.330.31±0.2011.20±0.60 T2引流血1212.38±0.620.24±0.047.36±0.48T2循環血1213.52±0.331)0.30±0.201)11.20±0.601)
注:循環血為術后6 h全血。與T2引流血比較,1)P<0.05
3 討 論
心臟瓣膜置換術后首要并發癥是出血,臨床上出血表現為不明顯到過度不等,心臟術后嚴重出血發生率為2%~11%[1-5]。圍術期出血與手術損傷血管和止血機制功能缺陷有關,血液肝素化或肝素反跳、血小板功能異常、血液稀釋、低溫、血細胞機械性損傷及炎性反應等一系列因素導致止血功能缺陷[5-6],出現手術創面廣泛滲血[7],且增加心臟瓣膜置換術圍術期出血發生率。
本研究結果顯示,心瓣膜置換術后引流液引流速度是一個波動下降過程,術后前6 h引流液量占總引流液量42%,第1小時最多,且個體差異大,考慮術中與術后血壓波動幅度較大,該時間段是術后血壓波動幅度最大時段。一般術中維持較低血壓,術后隨著麻醉藥物撤除,循環狀況改善,血壓均有不同程度提高,甚至明顯高于正常水平。術中止血主要是機械性止血,血壓升高后,電凝止血的小血管血凝塊可能脫落引起出血。除了血壓,心率也是術后第1小時波動幅度較大時段。術后前3 h引流液量多可能與肝素反跳發生時間、血小板功能恢復時間及復溫后逆轉血小板內沉積作用時間有關。肝素反跳時間在魚精蛋白中和后1 h發生,且存在時間持續6 h或更長時間[8-13];血小板暫時性功能損傷術后6~12 h恢復[14];復溫后逆轉血小板內臟沉積至少需要1 h以上[15]。此后4~6 h后引流液量越來越少,6 h后降至較低水平且平穩至拔管。因此,盡管體外循環過程損耗血小板及凝血因子,仍有足夠儲備。只要無較大血管出血,一般血壓平穩后,依靠自身止血功能可完成止血。因此,術后6 h后體外循環原因所致出血已明顯減少,同時本研究結果顯示,6 h后引流液紅細胞計數降低符合這一規律。
心臟瓣膜置換術后早期心包及縱膈引流液量變化,尤其前6 h變化可一定程度反映病人預后情況,因此也稱之為“關鍵6 h”,與術后并發癥及死亡率的發生相關。Miana等[16-19]對心臟術后出血均提出定義,但目前對心臟術后出血及大量出血并無統一參考標準。除非大血管閉合,一般出血不會自行停止,術后早期出血經內科糾正,觀察后仍不能止血,考慮為活動性出血應早期及時手術止血。相關研究表明,對術后出血病人,術后4 h內早期再次開胸探查止血與有利結果相關,可明顯改善病人預后[19-20]。
心臟瓣膜術后心包及縱膈引流液量應當給予重視,術后早期出血兇險且嚴重,提示極易引起多系統病變甚至危及生命,完全杜絕手術后出血幾乎不可能。因此,及時發現早期出血征象并準確判斷發展是心臟術后觀察治療的重要環節。

