超早期介入治療伴有遠端血管栓塞的急性大動脈閉塞型腦梗死的臨床療效
腦梗死急性發作期,缺血腦組織血流灌注迅速恢復即血管再通,可明顯改善病人預后,降低致殘率或致死率[1]。有研究報道,急性腦梗死病人于發病4.5 h內接受重組組織型纖溶酶原激活劑(rt-PA)或尿激酶靜脈溶栓治療可及時恢復病人腦血流灌注,緩解神經細胞損傷[2]。由于4.5 h較短,在此時間窗內進行靜脈溶栓治療病人較少;對急性大腦中動脈、頸內動脈等大動脈閉塞型腦梗死病人,單純靜脈溶栓治療后血管再通率相對較低,且部分病人常伴有遠端血管閉塞,增加治療難度[3]。目前,機械取栓、支架置入術及球囊擴張等血管介入治療已成為急性腦梗死的重要治療方式,可明顯提高血管再通率[4]。本研究探討超早期介入治療伴有遠端血管栓塞的急性大動脈閉塞型腦梗死的臨床療效,現報道如下。
1 資料與方法
1.1 臨床資料 收集2016年1月—2017年6月我院收治的,伴有遠端血管栓塞的急性大動脈閉塞型腦梗死病人43例作為研究對象,入選標準:均符合中國急性缺血性腦卒中診治指南(2014)中診斷標準[5],且均經頭顱CT、頭顱CT血管成像或MRI、MR血管成像、數字減影血管造影等檢查確診;均為大動脈閉塞型腦梗死,且伴有遠端血管栓塞;治療前無顱內出血或明顯出血傾向;治療期間未使用對血壓、心率有明顯影響的藥物;均為首次發病,病人入組前未接受過抗血小板、降纖、溶栓、抗凝等治療。排除標準:伴有嚴重肝、腎功能障礙或凝血功能障礙;腦血管畸形或既往有顱內出血、腦動脈瘤發病史;昏迷或伴癲癇發作;存在其他靜脈溶栓治療及支架取栓禁忌證[5-6]。將43例病人根據治療方案分為觀察組和對照組。觀察組19例,男12例,女7例;年齡49~78(67.34±5.42)歲;基礎疾病:高血壓6例,冠心病11例,血脂異常7例;閉塞血管:大腦中動脈13例,頸內動脈5例,椎-基底動脈1例。對照組24例,男14例,女10例;年齡47~76(68.04±4.89)歲;基礎疾病:高血壓7例,冠心病13例,血脂異常8例;閉塞血管:大腦中動脈16例,頸內動脈6例,椎-基底動脈2例。兩組臨床資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 研究方法
1.2.1 觀察組 于發病4.5 h內給予選擇性動脈溶栓、取栓、血管成形或支架置入等介入治療;入院后行頭顱CT平掃檢查,排除顱內出血,之后給予rt-PA靜脈溶栓治療,并同時行頭顱CT血管成像或MRI、MR血管成像等檢查,明確閉塞血管;行氣管插管全身麻醉,采取Seldinger技術穿刺病人右側股動脈,并置入6~8 F動脈鞘,之后行數字減影血管造影檢查,觀察血栓部位及病變特點,并評估側支代償情況;經超滑導絲置入微導管至血栓遠端,反復抽動導絲對血栓進行破碎,在微導絲指引下將3 F微導管送至血栓近端并固定,抽出微導絲,采用脈沖式注射rt-PA,最大劑量不超過90 mg,并每隔5 min進行1次數字減影血管造影檢查,血管再通后立即注射rt-PA;溶栓后若發現有殘余血栓進行支架取栓,取Rebar-18微導管,在導絲引導下置入至血栓處遠端,將導絲撤出,取4mm×15mm的Solitaire AB支架置入血栓遠端并釋放支架,之后靜置約5 min,同時取出微導管和支架,反復取栓;取栓后血管狹窄率70%以上的病人行球囊擴張術;若狹窄段有夾層形成或存在明顯回縮,則行支架置入術;支架放置后,若病人出現血管壁毛糙或血栓形成,經微導管注射rt-PA,再次行數字減影血管造影檢查,閉塞動脈通暢后結束手術。若手術>3 h后仍無法開通血管,則停止手術。術后24 h給予抗血小板聚集、自由基清除、營養腦神經、改善微循環等治療;術后24 h給予氯吡格雷和阿司匹林口服,根據病人恢復情況3~6個月后停用氯吡格雷,繼續口服阿司匹林。
1.2.2 對照組 入院后行頭顱CT平掃檢查,排除顱內出血;給予rt-PA治療,用量為0.9 mg/kg,最大劑量90 mg,其中10%靜脈注射,余90%加入250 mL生理鹽水靜脈輸注,60 min內輸注完畢。溶栓治療后24 h給予抗血小板聚集、自由基清除、營養腦神經、改善微循環等治療;給予氯吡格雷和阿司匹林口服,并根據病人恢復情況3~6個月后停用氯吡格雷,繼續服用阿司匹林。
1.3 觀察指標 分別于治療前及治療1周后、2周后采用美國國立衛生研究院卒中量表(NIHSS)評分評價病人神經功能缺損程度[7],總分0~42分,得分越高提示病人神經功能受損程度越嚴重。隨訪3個月,采用改良Rankin量表(mRS)評分評價病人預后[8],使用6級評分法(0~5分),0~2分為預后良好,3~5分為預后不良。隨訪3個月,采用日常生活活動能力(ADL)評分評價病人術后生活能力,總分為100分,分數越高提示病人生活能力恢復越好[9]。記錄兩組血管再通情況,參照腦梗死溶栓等級系統評價病人血管通暢情況[10],分為0~3級,其中0~1級為無再通,2級為部分再通,3級為完全再通。記錄兩組出血性事件發生情況,包括鼻衄出血、牙齦出血、腦出血、消化道出血等。隨訪3個月,記錄兩組疾病復發率。
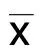
2 結 果
2.1 兩組治療前后NIHSS評分比較 治療1周后、2周后,兩組NIHSS評分均低于治療前(P<0.05),且觀察組NIHSS評分均低于對照組,差異均有統計學意義(P<0.05)。詳見表1。
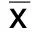

組別例數治療前治療1周后治療2周后觀察組1916.52±5.119.65±2.591)7.87±2.121)對照組2416.85±4.7012.97±5.261)10.15±3.291)t值-0.220-2.519-2.618P 0.827 0.016 0.012
與同組治療前比較,1)P<0.05
2.2 兩組血管再通情況比較 觀察組血管完全再通情況優于對照組,差異有統計學意義(P<0.05)。詳見表2。
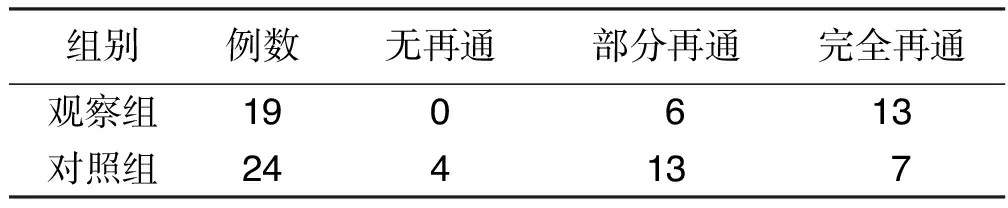
表2 兩組血管再通情況比較 例
注:兩組完全再通情況比較,χ2=7.904,P=0.019
2.3 兩組近期預后和復發率比較 治療3個月后,觀察組預后良好率高于對照組,復發率低于對照組,差異均有統計學意義(P<0.05)。詳見表3。
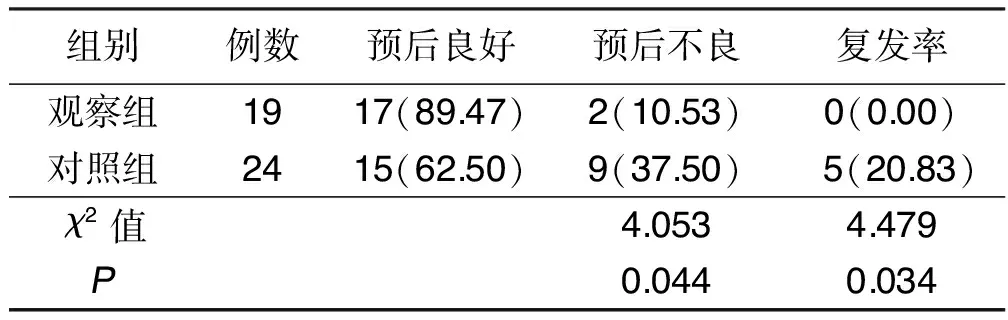
表3 兩組近期預后和復發率比較 例(%)
2.4 兩組治療前后ADL評分比較 治療1個月后、3個月后,兩組ADL評分均高于治療前(P<0.05),且觀察組ADL評分均高于對照組同時間,差異均有統計學意義(P<0.05)。詳見表4。
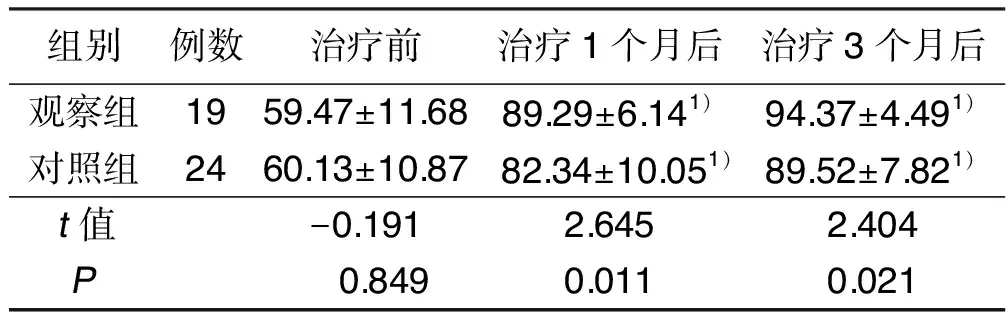
組別例數治療前治療1個月后治療3個月后觀察組1959.47±11.6889.29±6.141)94.37±4.491)對照組2460.13±10.8782.34±10.051)89.52±7.821)t值-0.1912.6452.404P 0.8490.0110.021
與同組治療前比較,1)P<0.05
2.5 兩組出血性事件發生率比較 兩組出血性事件發生率比較,差異無統計學意義(P>0.05)。詳見表5。

表5 兩組出血性事件發生情況比較
注:兩組出血性事件發生率比較,χ2=1.342,P=0.564
3 討 論
急性腦梗死指由于各種原因導致局部腦組織血液供應中斷,從而引發缺血性壞死,并造成病人神經功能受損,且損傷具有不可逆性;正常腦組織與梗死中心的壞死區域之間形成一個缺血半暗帶,此部分腦組織具有一定短暫生存的能力,若能及時恢復血液灌注,可促進缺血半暗帶腦組織逐漸恢復正常;若缺血時間過長或缺血較嚴重,缺血半暗帶腦組織可能出現不可逆性壞死,造成梗死面積進一步擴大[1,10]。因此,臨床對急性腦梗死病人盡快實現血管再通,恢復腦血流灌注具有重要意義。靜脈溶栓具有創傷小、簡單方便、快捷、時間短等特點,可為急性腦梗死病人進一步治療爭取寶貴時間[11]。急性大動脈閉塞型腦梗死及伴有遠端血管栓塞病人,單純依靠靜脈溶栓治療實現血管完全再通難度較大,其再通率10%~45%[12]。近年來,隨著球囊、支架技術及影像學技術不斷發展與完善,血管內支架成形術已成為治療急性大動脈閉塞型腦梗死的重要方案,可顯著提高病人的血管再通率[13]。
本研究結果顯示,觀察組血管完全再通率優于對照組,表明血管內介入局部選擇性動脈內溶栓治療聯合碎栓、取栓及球囊擴張、支架置入等超早期介入治療可顯著提高血管再通情況。血管介入局部選擇性動脈內溶栓直接向血栓栓塞處注射藥物,可明顯提高局部溶栓藥物濃度,同時結合微導管導絲進行碎栓,有利于促進血栓溶解[14]。殘留血栓者行機械取栓,其中Solitaire AB支架屬于可回收性取栓裝置,取栓過程中,展開的支架可完全或大部分將血栓覆蓋,對血栓進行包裹、壓碎,回拉過程取出全部或部分血栓,從而明顯提高血管再通率[15]。相關研究顯示,在8 h內采取Solitaire AB支架進行取栓,20例病人中18例病人血管明顯恢復血供,血管再通率達到90%[16]。取栓之后血管存在嚴重狹窄病人給予球囊擴張血管成形術或支架植入術,可有效恢復狹窄血管管徑,達到血管再通的目的。
本研究結果可見,治療1周后、2周后,兩組NIHSS評分均顯著低于治療前(P<0.05),且觀察組NIHSS評分均顯著低于對照組(P<0.05),提示相較于單純靜脈溶栓治療,超早期血管內介入治療可顯著改善病人神經功能缺損,分析原因可能為腦組織神經細胞對缺氧缺血耐受力較差,急性腦梗死病人發病后較短時間內出現不可逆損傷,且隨著血管閉塞時間延長,神經細胞損傷程度不斷加重,及時開通血管后,腦組織血流灌注不斷恢復,改善腦組織缺血情況,進而改善病人神經功能損傷[17]。進一步分析發現,隨訪3個月后,觀察組預后良好率及ADL評分均明顯優于對照組,表明超早期血管內介入治療可明顯改善病人近期預后,并提高生活質量。血管內介入局部選擇性動脈內溶栓通過定時進行數字減影血管造影檢查,可直接觀察血栓溶解情況,血管再通后停止用藥,可降低出血性事件的發生風險[18]。本研究結果顯示,兩組出血性事件發生率比較,差異無統計學意義(P>0.05),表明超早期行血管內介入治療并未增加出血性事件風險。
綜上所述,超早期介入治療伴有遠端血管栓塞的急性大動脈閉塞型腦梗死,可改善病人神經功能及近期預后、生活質量,且未增加出血風險。由于本研究隨訪時間較短,且樣本量有限,今后應擴大樣本量,并延長隨訪時間,觀察遠期療效。

