連續硬膜外麻醉對老年急性闌尾炎患者行腹腔鏡闌尾切除術后切口感染發生率及血清TNF-α、CRP水平的影響
李光強 蔡彌松 肖志博 張作鋒
(1海南省婦幼保健院麻醉科,海南 海口 570206;2海口市第四人民醫院麻醉科;3海南醫學院第一附屬醫院麻醉科)
急性闌尾炎為臨床常見急腹癥類型,于各個年齡段均可發病,Waisbren等〔1〕研究指出,急性闌尾炎典型癥狀為轉移性右下腹痛,且疼痛起初發生于臍周及上腹部,并逐漸向右下腹麥氏點部位轉移,常伴有反跳痛、壓痛及腹肌緊張等癥狀。外科手術為急性闌尾炎主要治療措施,傳統開腹手術創傷較大,術后機體功能恢復較慢,逐漸難以滿足臨床實際需求,隨著微創理念普及與腹腔鏡技術的推廣應用,腹腔鏡闌尾切除術在急性闌尾炎臨床治療中得到廣泛應用,其具有創傷小、術中出血量少等優勢。但蔡愛球等〔2,3〕研究認為,腹腔鏡術式雖具有顯著微創優勢,但老年患者機體功能退化嚴重,耐受性較差,選取何種麻醉方式對其臨床療效及預后具有重要影響。全身麻醉較常用,但對麻醉監護等要求較嚴格,且費用較高,而連續硬膜外麻醉具有良好可控性及連續性〔4〕。本研究探討連續硬膜外麻醉對其行腹腔鏡闌尾切除術后切口感染發生率及血清腫瘤壞死因子(TNF)-α、C反應蛋白(CRP)水平變化的影響。
1 資料與方法
1.1一般資料 選取2013年11月至2016年10月海南省婦幼保健院74例老年急性闌尾炎患者,隨機數字表法分為對照組與研究組,各37例。對照組男23例,女14例;年齡61~78〔平均(69.32±6.81)〕歲;發病至就診時間3.6~37.6〔平均(20.51±11.63)〕h;病理類型:急性壞疽性闌尾炎6例,急性化膿性闌尾炎13例,急性單純性闌尾炎18例;并發疾病:高血壓23例,冠心病13例,糖尿病11例;體重49~68〔平均(58.44±8.02)〕kg。研究組男25例,女12例;年齡62~80〔平均(70.11±7.04)〕歲;發病至就診時間4.1~38.2〔平均(21.02±11.14)〕h;病理類型:急性壞疽性闌尾炎4例,急性化膿性闌尾炎14例,急性單純性闌尾炎19例;并發疾病:高血壓25例,冠心病12例,糖尿病13例;體重46~70〔平均(58.04±7.89)〕kg。兩組年齡、性別、并發疾病、體重、病理類型、發病至就診時間等臨床資料比較無明顯差異(P>0.05),且本研究經醫院倫理委員會審批通過。
1.2納入標準 ①符合人民衛生出版社第8版《外科學》中急性闌尾炎臨床診斷標準〔5〕,且伴有嘔吐、發熱及腹痛等癥狀;②年齡≥60歲;③發病至就診時間<72 h;④知曉本研究麻醉方案,簽署知情同意書。
1.3排除標準 ①闌尾周邊膿腫者;②具有腹腔鏡手術禁忌證者;③并發肺心等臟器嚴重病變者;④并發血液系統及免疫系統病變者;⑤并發全身性感染性疾病者;⑥既往有潰瘍史及腹部手術治療史者。
1.4手術方法 兩組均接受腹腔鏡闌尾切除術治療。
1.5麻醉方法 術前對兩組常規肌肉注射0.5 mg阿托品、0.1 g苯巴比妥鈉;進入手術室后構建靜脈通道,研究組采取連續硬膜外麻醉:T11~12椎間隙實施穿刺,向頭側置管,留置3.0~3.5 cm,靜脈推注3 ml 2%利多卡因,隨后觀察5 min左右,評估藥物是否誤入蛛網膜下腔及有無中毒反應發生,隨后分次靜脈注入12~15 ml 2%利多卡因,麻醉平面控制于T6之下,建立人工氣腹前約10 min輔助注入度氟合劑(0.05 mg/kg氟哌利多、1.5 mg/kg哌替啶),緊閉面罩進行持續吸氧(3~5 L/min)。對照組采用全身麻醉:靜脈注射0.15 mg/kg維庫溴銨、2 mg/kg異丙酚、4 μg/kg芬太尼,持續靜脈推注4~6 mg/(kg·h)異丙酚進行麻醉維持,通過機械通氣調控呼吸,呼吸頻率為12 次/min,氧流量為1.5 L/min,呼吸比為1∶2。
1.6觀察指標 ①術后統計對比兩組機體功能恢復情況。②術前及術后不同時間段(術后1 d、術后2 d、術后3 d)統計對比兩組疼痛程度評分變化情況,依據視覺模擬量表(VAS)予以評估,分值0~10分,分值越高疼痛程度越強〔6〕。③術前及術后第1天抽取兩組空腹靜脈血4 ml置入抗凝管,離心處理(3 000 r/min,10 min),取上清液,以酶聯免疫吸附試驗測定血清C反應蛋白(CRP)、腫瘤壞死因子(TNF)-α水平,試劑盒購自上海酶聯生物科技有限公司,所有操作按照試劑盒說明書嚴格執行。④統計對比兩組并發癥發生率。
1.7統計學分析 采用SPSS20.0進行t及χ2檢驗。
2 結 果
2.1兩組機體功能恢復情況比較 研究組肛門排氣時間、下床活動時間、開始進食時間、住院時間明顯少于對照組(均P<0.05)。見表1。

表1 兩組機體功能恢復情況比較
2.2術前及術后不同時間兩組VAS評分比較 術前兩組VAS評分比較,差異均無統計學意義(均P>0.05),術后1 d、2 d、3 d兩組VAS評分均較術前明顯降低,且研究組術后不同時間段VAS分值明顯低于對照組(均P<0.05)。見表2。
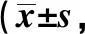
表2 術前及術后不同時間兩組VAS評分比較分,n=37)
與本組術前比較:1)P<0.05
2.3手術前后兩組血清CRP及TNF-α水平比較 術前兩組血清CRP及TNF-α水平比較,差異均無統計學意義(均P>0.05),術后兩組血清CRP及TNF-α水平均較術前明顯降低,且研究組均明顯低于對照組,差異均有統計學意義(均P<0.05)。見表3。

表3 手術前后兩組血清CRP及TNF-α水平比較
2.4兩組并發癥發生率比較 研究組切口感染率、粘連性腸梗阻率、腹腔膿腫率均明顯低于對照組,差異均有統計學意義(均P<0.05)。見表4。

表4 兩組并發癥發生率比較〔n(%),n=37〕
3 討 論
急性闌尾炎為發生于胃腸黏膜部位的一種急性炎癥疾病,多因毒素及細菌感染或其他理化因素所致,在外科疾病總發病率中占有較高比例。Hrad等〔7〕指出,微創技術的不斷發展完善為急性闌尾炎提供了新的治療途徑及思路,腹腔鏡闌尾切除術創傷較小,操作簡單,自德國醫生Semm首次通過腹腔鏡對闌尾炎患者進行治療以來,其臨床療效已得到廣泛證實。但符新春等〔8,9〕表明,任何手術均有創傷性,可引發機體應激反應等,對手術治療產生一定不良影響,因此應合理選擇麻醉方案。
隨著腹腔鏡技術日益普及,臨床對腹腔鏡二氧化碳氣腹對生理干擾和腹腔鏡技術對麻醉需求有了新的認識,Erdem等〔10〕學者指出,腹腔鏡闌尾切除術常用麻醉方式包括全身麻醉及連續硬膜外麻醉,傳統多認為氣腹狀態下二氧化碳經腹膜大量吸收,可導致患者出現氣道壓增加、膈肌上抬、腹內壓增高、高碳酸血癥等,影響循環及呼吸系統,因此多推薦采用全身麻醉輔助實施手術。但腹腔鏡闌尾切除術病變位置較低,多數患者一般狀況較良好,且手術時間較短,因此針對未并發代謝性疾病及肺心病變的急性闌尾炎患者,可通過連續硬膜外麻醉輔助實施手術,僅需確保麻醉平面可滿足腹腔鏡手術需求,并將二氧化碳氣腹壓力值維持于11 mmHg之下,在術中充分監測呼吸循環狀態、加強吸氧,出現不良癥狀后立即采取對應處理措施即可〔11〕。
Donmez等〔12〕于腹腔鏡闌尾切除術中采用連續硬膜外麻醉方式,結果發現,患者不同時間段去甲腎上腺素水平無明顯變化。分析其原因可能在于連續硬膜外麻醉可阻滯交感神經傳入通路,抑制交感傳入神經,因此手術侵襲性操作所產生的刺激不會傳入低級交感中樞。相較于全身麻醉,連續硬膜外麻醉可更有效阻滯脊神經傳入纖維,對外周傷害刺激向中樞傳導予以抑制,以此減輕術中應激反應。同時,連續硬膜外麻醉還可產生良好肌松效果及鎮痛效果,并降低嘔吐、惡心等不良反應及氣道損傷、術后肌痛等并發癥發生率。郭攸琮等〔13〕研究結果顯示,于連續硬膜外麻醉下接受腹腔鏡闌尾切除術治療的患者手術成功率高達98.2%,且無切口疝、腸瘺及皮下氣腫等并發癥發生。本研究結果表明,腹腔鏡闌尾切除術中應用連續硬膜外麻醉可更有效緩解老年急性闌尾炎患者術后疼痛感,減少切口感染等并發癥,促使患者及早康復出院。此外,Kaya等〔14,15〕研究指出,組織損傷等會引發炎癥反應,導致血清相關炎性因子表達水平異常增高,其中CRP及TNF-α均為臨床評估機體炎癥反應程度的敏感標志物,兩者血清含量與炎性反應呈明顯正相關性。而本研究中,連續硬膜外麻醉在降低老年急性闌尾炎患者術后血清炎性因子水平方面具有顯著優勢,可有效減輕其機體炎性反應,對改善臨床療效具有一定積極意義。
綜上所述,老年急性闌尾炎患者接受腹腔鏡闌尾切除術治療中應用連續硬膜外麻醉效果顯著,可有效減輕術后疼痛感,降低血清CRP及TNF-α水平,促使機體功能及早康復,減少住院時間,降低切口感染等并發癥發生率,但本研究未對患者進行長期隨訪研究,因此腹腔鏡闌尾切除術中應用連續硬膜外麻醉對患者遠期預后的影響仍需臨床延長隨訪時間證實。

