不同后關節囊修復重建方法在髖關節置換術中的應用效果對比
劉永強 郭勇 朱瑞芳 吳濤 徐風周 李曉華 張雙偉
(石家莊市第一醫院,河北 石家莊 050011)
股骨頸骨折是指因骨質疏松或骨質脆性等因素而引發的大腿骨頸處骨折的疾病,多見于老年女性患者,臨床表現為疼痛、患側腫脹、畸形及髖關節功能障礙等癥狀,若不及時診斷和恰當治療,將會導致骨折處不愈合和股骨頭壞死等狀況,嚴重威脅患者生活質量〔1,2〕。目前臨床上治療老年股骨頸骨折患者的一線療法為人工髖關節置換術(THA),其可利用人造假體有效恢復患者活動能力,改善患者心肺功能,降低患者長期臥床并發癥發生概率,提高患者生活質量〔3〕。但其易造成假體松動、脫位及感染等事件而需行額外關節翻修手術,增加患者經濟負擔,降低患者治療依從性〔4〕。研究表明〔5〕,影響假體松動和脫位的主要因素為術中破壞髖周圍軟組織,而重建后關節囊可有效維持髖關節穩定,限制假體活動范圍。但臨床上針對后側入路行THA術是否重建后關節囊仍存在爭議,且尚無評價后關節囊修復程度的有效指標〔6〕,因而本文通過比較不同重建后關節囊方法術后并發癥和臨床療效情況,旨在為臨床研究提供依據。
1 資料和方法
1.1一般資料 選擇2009年1月至2018年6月石家莊市第一醫院收治的265例單側股骨頸骨折患者隨機分成三組。A組(n=110):僅縫合外旋肌群;B組(n=90):常規方法修復并重建關節囊和外旋肌群;C組(n=65):克氏針于股骨大粗隆鉆兩個骨性通道,將舌形外旋肌和關節囊聯合瓣分別穿過骨性通道,并系緊縫合。各組年齡、性別、體重指數(BMI)、受傷至手術間隔時間及骨折Gardon分型等一般資料比較差異無統計學意義(P>0.05),見表1,本研究已經過醫院倫理委員會批準。
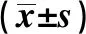
表1 各組一般資料比較
1.2納入和排除標準 納入標準:所有患者符合成人股骨頸骨折診斷指南相關標準〔7〕,并經X線和CT等檢測手段確診為股骨頸骨折,均耐受手術,且從后外側入路行THA術;首次發生股骨頸骨折,且為單側骨折;低能量損傷,發生不超過3 w;患者對本研究知情同意并簽署同意書。排除標準:近1年內有既往股骨頸骨折患病或手術史;既往有影響髖關節神經肌肉功能疾病;并發患有惡性腫瘤者;髖關節結構異常而無法行THA術者;認知功能損害或精神病患者;不配合者。
1.3治療方法 所有患者硬膜外麻醉誘導后,行90°側臥位體位,A組患者行傳統手術方式:從后外側入路,逐步切開皮膚、闊筋膜等部位,同時內旋髖關節,并依次切開臀中肌前半部分、臀小肌及股外肌,切除大部分關節囊,使髖臼和股骨頸充分暴露;B組和C組均為保留關節囊組,麻醉、體位及手術順序同A組,在處理關節囊時,應用銳性刀片T形切開關節囊,用兩個Hoffman 拉鉤向不同方向牽拉,上下松動關節囊,可適當增加暴露視野。假體置換過程:維持髖關節內旋狀態,根據術前X光和CT計算結果,鋸開股骨頸截骨,并取出,充分暴露髖臼,打磨髖臼后,將假體放于外展30~45°、前傾10~20°處部位,同時安裝防后脫內襯,確認髖關節穩定性后處理后關節囊。A組患者僅縫合外旋肌群;B組應用不可吸收線縫合后關節囊并修復外旋肌群。C組克氏針(2.0 mm)于股骨大粗隆鉆兩個骨性通道,將舌形外旋肌和關節囊聯合瓣分別穿過骨性通道,并系緊縫合。檢查松緊程度后,縫合臀大肌、股外側肌及闊筋膜張肌等。
針對三組術后康復,需根據患者恢復情況循序漸進增加患者運動量,均行踝關節屈伸運動、吊帶輔助運動、步行練習、髖關節伸直外展運動、單腿抬高及平衡訓練等。
1.4觀察指標 (1)手術情況:記錄三組圍術期出血量、手術時間及住院天數等情況。(2)術后并發癥:記錄三組術后6個月發生感染、壓力性潰瘍、關節脫位及靜脈血栓等并發癥情況。(3)臨床療效:術后采用Harris量表〔8〕評估三組髖關節功能,該量表包括疼痛、畸形、關節活動度及功能等方面。判定標準:90~100分,優秀,即髖關節功能恢復正常,且無疼痛感;80~89分,良好,即髖關節功能基本恢復正常,基本無疼痛感;70~79分,中,即髖關節功能輕度受損,且伴有輕微疼痛;<70分,差,即髖關節功能嚴重受限,伴有重度疼痛感。
1.5統計學分析 應用SPSS23.0統計軟件行χ2、t檢驗及方差分析。
2 結 果
2.1三組手術情況 三組在手術時間、圍術期出血量及住院天數等方面比較差異無統計學意義(P<0.05),見表2。
2.2三組術后并發癥 三組術后感染、壓力性潰瘍及靜脈血栓等并發癥發生率方面比較差異無統計學意義(P>0.05),而B和C組關節脫位或松動發生率明顯低于A組(P<0.05),且B組和C組患者關節脫位或松動發生率比較差異無統計學意義(P>0.05),見表3。
2.3三組臨床療效 術前、術后6個月三組Harris評分差異無統計學意義(P>0.05)。術后1個月時,C組和B組Harris評分明顯高于A組,且C組Harris評分顯著高于B組(P<0.05)。每組術后6個月和術后1個月Harris評分明顯高于術前,且每組術后6個月Harris評分顯著高于術后1個月(P<0.05),見表4。
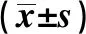
表2 三組手術情況比較

表3 三組術后并發癥比較〔n(%)〕
與A組比較:1)P<0.05
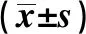
表4 三組Harris評分比較
與本組術前比較:1)P<0.05;與本組術后1個月比較:2)P<0.05;與A組同時點比較:3)P<0.05;與B組同時點比較:4)P<0.05
3 討 論
老年人因器官衰老和代謝循環障礙而易合并骨性變脆和骨質疏松等疾病,若發生摔倒、跌倒等事件,極易引發股骨頸骨折〔9〕。針對老年移位股骨頸骨折患者,保守治療會出現肺炎、肺栓塞等嚴重并發癥,而THA可在置換人工髖關節的基礎上縮短患者臥床時間,降低壓力性潰瘍發生率,改善患者心肺功能,進而提高患者生存率〔10〕。相比于前側入路,后側入路THA可充分暴露視野,方便置換操作,且可有效保護外展肌部位〔11〕。但目前臨床研究關于后側入路THA是否重建后關節囊仍存在較大的爭議。
本研究結果顯示,三種處理后關節囊方式不影響手術情況,同時兩種后關節囊重建術可有效降低假體脫落發生率。分析認為,三組患者均從后側入路行THA,僅在保留關節囊和修復關節囊方法方面存在差異,因而手術情況基本相同。現代研究表明〔12〕,髖關節關節囊是指包圍髖關節周邊的結締組織,對維持髖關節穩定,避免其過度活動等有積極的推進作用。后關節囊中髂股韌帶和坐股韌帶在髖關節中發揮主要力學作用,可以顯著緩沖外界過強壓力,降低外界對髖關節的損傷程度〔13〕。且從生物解剖角度看,重建關節囊可使置換髖關節得到軟組織平衡,更好地恢復期關節活動功能〔14〕。高益等〔15〕證實,修復和重建后關節囊可有效降低術后假體脫位發生率。同時本文術中切開關節囊時采用鋒利刀片T形朝兩側牽開,避免在切除股骨頸時對后關節囊造成不必要的損害。現有階段研究表明〔16〕,THA修復后關節囊對降低患者翻修發生率有顯著的輔助作用,但THA本身對股骨頸骨折有很好的臨床療效,可有效改善老年患者活動能力,提高其生存質量而不受限于處理后關節囊和外旋肌群方式。而闊筋膜張肌筋膜具有皮瓣面積大、血供良好等特點,在骨折手術過程中縮短骨折處愈合時間,并極大降低骨頭缺血性壞死的概率〔17〕。陳敏等〔18〕研究表明,骨折手術過程中縫合闊筋膜可有效改善骨折處血運情況,進而縮短愈合時間,改善患者預后。加強修復和重建后關節囊生物解剖結構,進而增強髖關節周圍軟組織平衡和穩定程度〔19〕,縮短術后恢復時間,提高術后1個月臨床療效。本研究顯示髖關節置換術中重建后關節囊可在不增加手術時間、出血量及住院時間基礎上降低假體脫位或松動的發生概率,確保臨床療效,安全性好。

