hs-CRP、PCT聯合血常規在小兒急性扁桃體炎診治意義
羅麗君 高曉慧 孫飛

【摘 要】 目的:探討PCT、 hs-CRP聯合血常規檢測在小兒急性扁桃體炎早期診斷及療效評估中的價值。方法: 選取2018 年01 月至2018 年12月本院兒科住院診斷為扁桃體炎患兒138例,根據扁桃體有無白色分泌物分為急性化膿性扁桃體炎組和急性非化膿性扁桃體組2 組作為實驗組,在治療前后分別測定血清中PCT及hs-CRP水平 及白細胞計數,同期抽取50 名健康體檢兒童作為對照組。結果: 急性化膿性扁桃體炎組PCT水平高于急性非化膿性扁桃體炎組(t=10.42,P<0.05)及對照組(t=12.05,P<0.05);急性化膿性扁桃體炎組hs-CRP 水平也明顯高于急性非化膿性扁桃體炎組(t=14.86,P<0.05) 及對照組(t=18.92,P<0.05),差異均有統計學意義;急性化膿性扁桃體炎組白細胞計數高于急性非化膿性扁桃體炎組(t=6.56,P<0.05)及對照組(t=8.76,P<0.05)。急性非化膿性扁桃體炎組與對照組相比,PCT差異有統計學意義(t=4.56,P<0.05),hs-CRP 差異有統計學意義(t=3.21,P<0.05),白細胞計數差異有統計學意義(t=3.30,P<0.05)。急性化膿性扁桃體炎組治療3 d 后PCT、hs-CRP及 白細胞計數與治療前相比均明顯降低(P<0.05),急性非化膿性扁桃體炎組治療3 d 后前后對比PCT、hs-CRP 及白細胞計數與治療前相比均明顯降低(P<0.05)。結論: PCT、hs-CRP 聯合、血常規檢測對小兒急性扁桃體的分類診斷及療效評估具有重要意義。
【關鍵詞】 超敏C反應蛋白 ;前降鈣素 ; 白細胞計數 ; 急性扁桃體炎。
【中圖分類號】 R743.3 ? ?【文獻標志碼】A ? ?【文章編號】1005-0019(2019)19-002-01 ?急性扁桃體炎是小兒耳鼻咽喉科和小兒內科的常見多發病[1],主要的臨床表現為高熱,咽痛、聲嘶等呼吸道癥狀,嚴重可引起全身器官功能障礙,根據病原菌感染不同分為細菌感染和非細菌感染,如不能及時有效治療對小孩的生長發育產生嚴重影響,血常規檢測是診斷感染性疾病常用診斷方式,但其陽性率低,近年來,研究發現hs-CRP、PCT能夠提高感染性疾病的診斷率及準確性[2-4],能有效指導臨床合理利用抗菌藥,本文探討hs-CRP、PCT及聯合白細胞檢測在診斷小兒急性扁桃體炎中的應用價值及對患兒病情的評估,現報告如下。
1 資料與方法
1.1 一般資料 本文的研究對象納入標準主要是依據2016年兒童急性扁桃體炎診療—臨床實踐指南[5],選擇從2018 年1月至2018 年12月期間嘉興市第一醫院兒科收治的138例急性扁桃體患兒根據扁桃體有無白色分泌物分為急性化膿性扁桃體炎組78例和急性非化膿性扁桃體組60例2 組作為實驗組和同期在該醫院進行健康體檢50 例健康兒童。這些研究對象的監護人均同意參與本次研究,并簽署了知情同意書。排除標準:1.合并有其它感染性疾病的患兒2.患有自身免疫性疾病及免疫缺陷的患兒3.極度衰弱或多器官功能障礙的患兒。4.有精神疾病難以配合的患兒。將50 例健康兒童作為對照組,對照組中,有男25例,女25 例;其年齡為2 ~ 10 歲,平均年齡為(6.16±2.20)歲。實驗組中,急性化膿性扁桃體炎組有男42 例,女36 例;其年齡為2 ~ 13 歲,平均年齡為(7.25±2.18)歲;急性化膿性扁桃體炎組有男32 例,女28 例;其年齡為2 ~ 12歲,平均年齡為(7.05±2.23)歲。兩組中的一般資料相比,P >0.05,具有可比性。
1.2 實驗方法及觀察指標 采集所有受試者的靜脈血,離心分離血清,并應用普門PA-900 特定蛋白分析儀與7600 型全自動生化儀檢測所有血液樣本的PCT、hs-CRP 含量,運用Sysmex XS-1000i血液分析儀檢測三組研究對象白細胞計數,嚴格按照使用說明書進行操作。hsCRP 正常值為0~8.0 mg/L,PCT 正常值為0~0.05 ng/mL。白細胞計數正常值為3.5-9.5x109/L,觀察3組實驗對象hs-CRP 的水平、PCT水平及白細胞計數;實驗組治療3天后分別檢測hs-CRP 的水平、PCT水平及白細胞計數。
1.3 統計學處理 將所有數據錄入Excel表格,使用spss13.0軟件建立數據庫,然后用spss13.0統計軟件包對數據進行統計學分析,對計量資料,用均數±標準差(x±s) 表示,符合正態分布及方差齊性的數據。多組間均數比較釆用One-way ANOVA分析,并用SNK法進行兩兩比較, 同一組內在治療前后比較采用配對t檢驗, P <0.05 為差異具有統計學意義。
2 結果
2.1 3組研究對象PCT與hs-CRP 水平及白細胞計數比較 急性化膿性扁桃體炎組PCT水平高于急性非化膿性扁桃體炎組(t=10.42,P<0.05)及對照組(t=12.05,P<0.05);急性化膿性扁桃體炎組hs-CRP 水平也明顯高于急性非化膿性扁桃體炎組(t=14.86,P<0.05) 及對照組(t=18.92,P<0.05),差異均有統計學意義;急性化膿性扁桃體炎組白細胞計數高于急性非化膿性扁桃體炎組(t=6.56,P<0.05)及對照組(t=8.76,P<0.05)。急性非化膿性扁桃體炎組與對照組相比,PCT差異有統計學意義(t=4.56,P<0.05),hs-CRP 差異有統計學意義(t=3.21,P<0.05),白細胞計數差異有統計學意義(t=3.30,P<0.05)見表1。
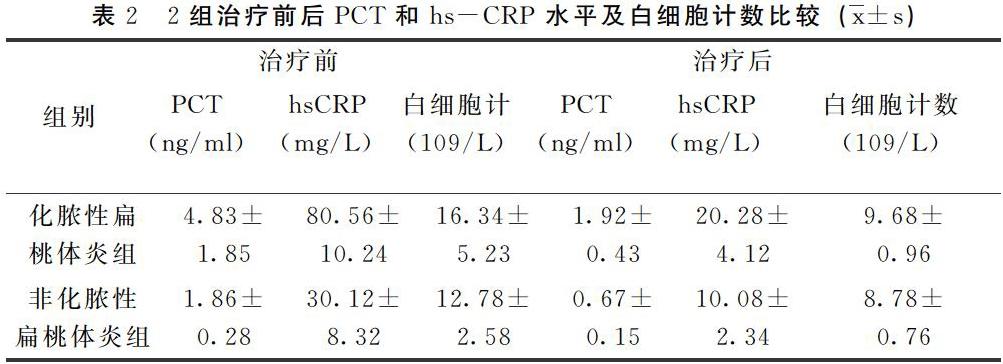
2.2 觀察組治療前后PCT和hs-CRP 水平及白細胞計數比較 觀察組治療前后PCT、hsCRP及白細胞計數比較:急性化膿性扁桃體炎組治療3 d 后PCT(t=10.08 ,P<0.05)、hs-CRP(t=21.65,P<0.05)及 白細胞計數(t=12.76,P<0.05)明顯降低差異有統計學意義;急性非化膿性扁桃體炎組治療3 d 后前后對比PCT(t=9.69 ,P<0.05)、hs-CRP(t=15.63 ,P<0.05) 及白細胞計數(t=8.24 ,P<0.05)明顯降低差異有統計學意義。見表2。
3 討論
急性扁桃體炎是兒童上呼吸道感染最常見的類型,多見于學齡前期及學齡期兒童[6],以細菌、病毒、支原體常見,而小兒感染性疾病的預后大部分依賴于早期辨別感染的類型并及時使用抗感染的治療。因此,及時識別急性扁桃體炎感染類型對于在早期的診斷和治療、改善預后十分重要,目前實驗室確診方式主要為細菌培養和病毒血清學檢查及支原體抗體檢測,而以上方法的診斷結果無法早期、快速地進行判斷,明確是否存在感染較快速的方法是血常規檢測,但其陽性率偏低,近年的研究提示hs-CRP及PCT檢測可以提高感染性疾病診斷的敏感性及特異性如新生兒敗血癥[7]、肺炎[8-11]等, hsCRP 屬于CRP中的一種,出現機體損傷或感染等應急情況時,hsCRP 會急劇上升,參與機體防御機制,hsCRP 水平高低可作為判斷感染嚴重程度的標準[12-13]。PCT 是降鈣素的前體,主要由甲狀腺C 細胞分泌產生,在人體中不易被降解,是一種良好的檢測物質。有研究表明hs-CRP、PCT可作為新生兒敗血癥的診斷指標之一[14-15],hs-CRP、PCT的檢測在臨床應用越來越廣泛,為臨床醫生疾病的診治提供線索。
本研究提示在小兒急性扁桃體炎診斷中,急性化膿性扁桃體炎組及急性非化膿性扁桃體炎組PCT和hs-CRP 、白細胞計數水平明顯高于對照組,差異有統計學意義,在急性扁桃體炎中檢測PCT、hs-CRP、白細胞計數明顯升高,提示感染存在,急性化膿性扁桃體炎組PCT和hs-CRP 、白細胞計數水平明顯高于急性非化膿性扁桃體炎組,差異有統計學意義,檢測PCT及hs-CRP可以早期快速區分細菌性和非細菌性具有很高的參考價值。在急性扁桃體炎的臨床療效評估中,治療后的PCT和hs-CRP 、白細胞計數水平明顯降低,對于小兒急性扁桃體者的預后具有一定的指導意義。
綜上所述,降鈣素原和hs-CRP 的聯合檢測可從不同的途徑反映出細菌性感染性扁桃體炎的存在,二者聯合使用能夠有效提高試驗室診斷的靈敏度,有助于小兒急性扁桃體炎的早期鑒別診斷和預后判斷。
參考文獻
[1] Sidell D,Shapiro NL. Acute tonsillitis[J]. Infect Disord Drug Targets,2012,12(4):271-276.
[2] 蘭敏,趙艷華,饒鵬,等. 小兒支氣管肺炎降鈣素原與C反應蛋白檢測感染的臨床研究[J] 中華醫院感染學雜志2016,26(14):3322-3324.
[3] 肇玉博,張馳,常安琪, 等. SAA、CRP 及PCT 檢測對感染性疾病的臨床診斷價值[J] 臨床醫學 2018,34(12):105-107.
[4] 石祖亮,胡洪波,楊林, 等. 超敏C-反應蛋白與降鈣素原和血清淀粉酶樣蛋白A檢測對新生兒早期感染的診斷價值[J] 中華醫院感染學雜志 2018,28(12):1896-1899.
[5] 中國醫師協會兒科醫師分會兒童耳鼻咽喉專業委員會. 兒童急性扁桃體炎診療——臨床實踐指南(2016年制定)[J] 中國實用兒科雜志 2017 ,32(3):161-164.
[6] Jochen P,Windfuhr,Nicole T,et al. Clinical practice guideline:tonsillitis I. diagnostics and nonsurgical management[J].Eur Arch Otorhinolaryngol,2016,273(4):1-15.

