老年急性髓系白血病誘導治療的療效及預后
毛建平 薛連國 賈韜 王瑩 陳澤 趙利東
(連云港市第一人民醫院血液科,江蘇 連云港 222002)
急性髓系白血病(AML)是老年人高發的一種惡性腫瘤性疾病,中位年齡為65~70歲。但由于具有獨特的臨床及生物學特點,其化療緩解率僅為45%,5年生存率為10%左右,早期死亡率卻高達30%〔1〕。按中國AML治療指南,60歲以上推薦標準劑量的“3+7”方案,但其緩解率較低。有研究顯示含小劑量阿糖胞苷(Ara-C)方案具有治療老年AML的優勢〔2〕,但隨著姑息治療的優化改善,何種治療策略仍未達成統一。本文回顧性分析老年AML患者的臨床資料,總結分析其療效及預后因素。
1 資料與方法
1.1一般資料 收集2009年1月至2016年12月連云港市第一人民醫院收治初治年齡≥60歲AML〔非急性早幼粒細胞白血病(APL)〕患者65例臨床資料,AML診斷參照世界衛生組織(WHO)分類標準。臨床資料包括年齡、性別、骨髓增生異常綜合征(MDS)史、FAB分型、體能狀態(PS)評分;白細胞計數、血小板計數、血紅蛋白、乳酸脫氫酶(LDH)水平、白蛋白水平、骨髓增生程度、骨髓原始細胞比例、染色體核型分析、免疫分型表達情況等。根據美國東部腫瘤協作組(ECOG)評分標準進行PS評分〔3〕。參照2014年美國國立綜合癌癥網絡(NCCN)指南〔4〕,將染色體核型分為:預后良好、預后中等及預后不良核型。
1.2治療方法與分組 65例患者中男35例,女30例;中位年齡為67(60~83)歲。FAB分型包括:M1型14例(21.5%),M2型21例(32.3%),M4型5例(7.7%),M5型14例(21.5%),M6型3例(4.6%),未分型8例(12.3%)。11例(16.9%)既往有MDS病史,其中轉化為M2型4例,M6型2例,M1、M4、M5型各1例,未分型2例。45例(69.2%)患者接受誘導緩解化療(化療組),其中標準劑量Ara-C方案組21例(32.3%),小劑量Ara-C方案組24例(36.9%);20例(30.8%)患者行姑息治療納入姑息治療組。接受誘導緩解化療與姑息治療兩組除年齡、ECOG評分外,在性別、有無MDS病史、FAB分型,治療前谷丙轉氨酶(ALT)、乳酸脫氫酶(LDH)等實驗室檢查基線資料比較,差異無統計學意義(P>0.05)。見表1。標準劑量Ara-C方案包括DA、MA、HA或IA方案:DA〔柔紅霉素(DNR) 30~45 mg/m2/d,d1~3;Ara-C100 mg/(m2·d),d1~7〕,MA〔米托蒽醌(MIT) 10 mg/d,d1~3;Ara-C 100 mg/(m2·d),d1~7〕,HA〔高三尖杉酯堿(HHT) 2~4 mg/d,d1~7;Ara-C 100 mg/(m2·d),d1~7〕,IA〔去甲氧柔紅霉素(IDA) 8~10 mg/(m2·d),d1~3;Ara-C 100 mg/(m2·d),d1~7〕。小劑量Ara-C方案包括CAG、HAG方案:CAG〔阿柔比星(ACL) 10 mg/d × (4~8)d;Ara-c 15~20 mg/m2,1次/12 h,d1~14;粒細胞集落刺激因子(G-CSF) 300 μg/d,d1~14〕,HAG〔HHT 1 mg/(m2·d),d1~14;Ara-C 15~20 mg/m2,1次/12 h,d1~14;G-CSF 300 μg/d,d1~14〕。標準劑量Ara-C方案組誘導化療達完全緩解(CR)后,給予原誘導方案鞏固化療1個療程,再給予HA、MA、DA方案交替鞏固治療。小劑量Ara-C方案組達CR后繼續預激方案(CAG、HAG)等鞏固治療。姑息治療包括成分輸血、高白細胞者予羥基脲降白細胞等治療。
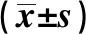
表1 接受化療與姑息治療的老年AML患者臨床資料比較
1.3療效評估 療效判斷標準參照文獻〔5〕,包括CR率、無病生存(DFS)率及早期死亡率。緩解情況依國內標準分為CR、部分緩解(PR)、未緩解(NR)及復發〔5〕。早期死亡為確診后4 w之內發生死亡〔1〕。DFS時間:獲得CR患者,從CR之日至復發或者CR狀態下的死亡之日。總生存(OS)時間為患者確診之日起至死亡之日或末次隨訪的時間。通過住院及門診復診病例及電話的方式進行隨訪。隨訪截止時間為2017年12月31日。
1.4統計學方法 采用SPSS20.0統計軟件進行χ2、t檢驗,Kaplan-Meier法繪制生存曲線,比較采用Log-rank檢驗,P<0.05為差異有統計學意義;采用COX比例風險模型進行多因素預后分析,采用Logistic回歸法進行早期死亡率的危險因素分析。
2 結 果
2.1化療療效分析
2.1.1誘導緩解化療方案療效比較 標準劑量Ara-C方案組CR率為52.4%(11/21),小劑量Ara-C方案組CR率為41.7%(10/24),兩組間差異無統計學意義(χ2=0.176,P=0.675)。兩組6個月DFS率分別為38.1%(8/21)和29.2%(7/24),差異無統計學意義(χ2=0.100,P=0.751)。中位OS時間分別為17.9(0.6~67.2)個月和16.1(0.87~102.77)個月,兩組差異無統計學意義(Log-rankχ2=1.171,P=0.229)。兩組3年OS率分別為33.3%(7/21)和25%(6/24),差異無統計學意義(χ2=0.082,P=0.775)。兩組早期死亡率分別為9.5%(2/21)和8.3%(2/24),差異無統計學意義(χ2=0.02,P=0.889)。化療后CR患者中位生存期25.9(4.2~102.77)個月,未達CR患者中位生存期9.3(0.6~27.2)個月,兩者比較差異有統計學意義(Log-rankχ2=21.024,P<0.001)。見圖1。
2.1.2化療組與姑息治療組之間療效比較 化療組與姑息治療組中位OS時間分別為16.27(0.60~102.77)個月和3.00(0.53~15.77)個月,兩組差異有統計學意義(t=19.386,P<0.001),化療組生存時間明顯延長。見圖2。化療組早期死亡率〔8.9%(4/45)〕與姑息治療組早期死亡率〔20%(4/20)〕差異無統計學意義(χ2=1.584,P=0.238)。兩組3年OS率分別為28.9%(13/45)和5%(1/20),差異有統計學意義(χ2=4.676,P=0.031)。
2.2影響預后的相關因素分析 對患者預后進行單因素分析結果顯示,年齡、ECOG評分≥3分、白細胞計數≥100.0×109/L、LDH水平超過正常值2倍、ALT水平升高、肌酐水平升高、染色體核型、是否接受誘導緩解化療是老年AML患者的預后影響因素,差異有統計學意義(P<0.05),見表2。進一步采用COX比例風險模型進行多因素分析,引入水準設為0.05,剔除水準設為0.10結果顯示,白細胞計數≥100×109/L、ECOG評分≥3分、預后不良染色體核型、是否接受誘導緩解化療是影響患者預后的獨立危險因素,見表3。

圖1 化療組患者達CR與未達CR者生存曲線比較

圖2 化療組與姑息治療組患者生存曲線比較
2.3早期死亡相關因素分析 接受化療及姑息治療兩組患者發生早期死亡的主要原因為腦出血、感染性休克及嚴重肺部感染等。對影響患者早期死亡的因素進行單因素分析結果顯示,ECOG評分、白細胞計數、LDH水平、ALT水平≥正常值2倍、是否緩解是老年AML患者早期死亡的影響因素,差異有統計學意義(P<0.05),見表2。多因素Logistic回歸分析采用多元逐步回歸分析,引入水準設為0.05,剔除水準設為0.10,結果顯示,只有白細胞計數≥100×109/L是老年AML患者早期死亡的獨立危險因素(回歸系數2.323,標準誤0.824,Waldχ2值7.952,P=0.005,OR:10.208,95%CI:2.031~51.313)。

表2 影響老年AML患者中位OS時間及早期死亡的單因素分析

表3 影響老年AML患者預后的COX比例風險模型多因素分析
3 討 論
老年AML患者存在并發癥多、器官功能下降、體能狀態差、不良核型等眾多不良預后因素〔6〕,雖然強化化療可使其獲得CR,但化療相關毒副作用限制了其應用〔7〕,因此對老年AML患者的治療存在挑戰和不確定性。目前,眾多老年AML患者選擇不接受治療,但有研究表明接受任何治療的患者比接受姑息治療的患者能獲得更好的預后〔8〕。本研究顯示接受化療患者無論在中位生存期還是總生存率上明顯優于姑息治療患者,而早期死亡率并沒有增加。
在美國,“3+7”誘導方案為治療初診年齡60歲以上AML患者的標準方案,CR率可達75%〔9〕,而國內“3+7”DA方案的柔紅霉素劑量小于60 mg/m2,故其CR率也下降,其CR率在44%~60%〔8,10,11〕。基于上述研究結果,我們探討了本組病例標準劑量Ara-C方案CR率52.4%,與文獻報道的結果接近,小劑量Ara-C方案CR率為41.7%,雖低于標準方案組,但無明顯差異;其早期死亡率及DFS與標準方案相比,也無明顯差異。因此,小劑量Ara-C方案取得了較好的臨床療效,其CR率及總有效率均不亞于常規的DA方案,可延長老年AML的總生存時間〔12〕,小劑量Ara-C方案在老年AML中是一個可行方案。
本研究結果顯示初診時白細胞計數≥100×109/L、未接受誘導緩解化療、染色體高危核型等是影響老年AML患者預后的獨立危險因素,結果與文獻報道相符〔11〕。高白細胞數代表著腫瘤負荷高,提示預后不良。不良染色體核型高危組1年生存率僅為16%〔13〕。體能狀態也是影響預后的因素,本組研究顯示PS評分>2分的患者預后差,與鄭志海等〔10〕的報道相一致。本研究結果顯示,僅白細胞計數≥100×109/L是老年AML患者早期死亡率的獨立危險因素,年齡并未增加早期死亡率。且本文與眾多研究結果相似〔8,11〕,接受化療與姑息治療相比,早期死亡率并未增加,雖無統計學差異,但仍低于姑息治療患者。因此,NCCN、ELN及EMSO對于不適合強化療、體能狀態評分差的老年AML患者均推薦低劑量的化療〔14〕。但是真實老年AML世界中,年齡仍是影響治療的非常重要因素,按照中國AML治療指南,年齡在60~75歲、不適合標準劑量化療及年齡≥75歲可以選擇小劑量化療或支持治療〔15〕。更重要的是,臨床醫生在給具體患者做出適當決策的治療過程中,應根據他們的疾病狀態、年齡、并發癥、預后因素及患者經濟條件等因素綜合考慮,不能僅因年齡較大而放棄誘導化療,只有爭取達到CR才能使得老年AML患者獲得更長的生存時間,通過本組的研究顯示,小劑量Ara-C方案的化療仍是老年及不適合標準方案化療的AML患者的一線治療。

