臨床血常規檢測中誤差產生的原因及影響因素探討
孫 懿
(大連市普蘭店區中心醫院檢驗科肝功室,遼寧 大連 116200)
血常規檢測是醫學檢驗的重要部分,其通過對血液指標數量、形態分布的檢測和分析,為各種血液系統疾病的診斷提供臨床依據。但在實際檢驗過程中,檢測結果容易受一些因素的影響而產生誤差,繼而會對疾病的診治造成不良影響。基于此,本研究以我院2017年8月至2018年6月接受臨床檢驗的體檢者為對象,通過白細胞(WBC)、紅細胞(RBC)、血紅蛋白(Hb)、血小板(PLT)含量的測定,對血常規檢測誤差的產生原因及影響因素進行了探討。報道如下。
1 資料與方法
1.1 一般資料:選取2017年8月至2018年6月參與我院臨床檢驗的體檢者共50例,均采集血液標本進行血常規檢測,并排除合并嚴重肝病及進行液體輸液者。其中,男26例,女24例;年齡22~64歲,平均(39.8±5.4)歲。
1.2 方法:清晨空腹采集受檢者的靜脈血10 mL和末梢血2 mL,二胺四乙酸二鉀抗凝管抗凝;將靜脈血分成5組,每組2 mL。其中,2組血液標本分別在采集后2、4 h進行檢驗,另2組血液標本分別放置在室溫、冰箱(4 ℃)中儲存,4 h后進行檢驗;最后1組靜脈血與末梢血標本在采集后立即送檢。選用Sysmex XS 500i血液分析儀進行血常規檢測,嚴格按照儀器及配套試劑的說明書進行操作,主要測定血液標本中WBC、RBC、Hb、PLT的含量。
1.3 統計學方法:統計學軟件SPSS 21.0處理研究所得數據,均數±標準差表示計量資料,t檢驗,P<0.05為數據對比具有顯著性差異。
2 結果
放置4 h送檢的血液標本Hb、PLT含量高于2 h送檢的標本;冰箱(4 ℃)儲存的血液標本WBC含量低于室溫儲存的標本;末梢血采血的標本PLT含量低于靜脈血采血的標本;組間對比存在顯著性差異(P<0.05)。見表1~表3。
3 討 論
血常規檢測是臨床基本的血液檢測,如今,血液分析儀等設備的應用大大促進了血常規檢測的效率和質量,但受各種因素的影響,血常規檢測中誤差的產生仍是干擾準確檢測的重大問題[1]。本次研究發現,放置4 h送檢的標本Hb、PLT含量高于2 h送檢的標本,冰箱(4 ℃)儲存的標本WBC含量低于室溫儲存的標本,末梢血采血的標本PLT含量低于靜脈血采血的標本,組間對比存在顯著性差異(P<0.05),提示不同放置時間、儲存溫度、采血部位會導致血常規檢測出現不同結果。分析原因,主要是:①放置時間:血液標本放置時間延長,PLT會聚集、沉積,體積逐漸增大,造成細胞結構出現變化,繼而對血常規檢驗結果產生一定影響[2];②儲存溫度:臨床研究認為血液標本保存在冰箱中對血常規檢測結果的影響不大[3],本研究不同儲存溫度的血液標本在Hb含量上存在明顯差異,可能與溶血劑的使用有關,血液標本中加入溶血劑會導致WBC出現破裂和溶解;③采血部位:血常規檢驗一般以靜脈血采集為主,末梢血管管徑較窄、血流不暢,血液成分容易堆積,可使檢驗結果產生一定誤差,因而外周末梢血采集者較少[4]。臨床上,血常規檢測的項目主要有WBC、RBC、Hb、PLT。其中,WBC計數的誤差主要與采血時受檢者生理狀態的不同有關,PLT聚集或凝血、采血后混勻不良、有核紅細胞量大、紅細胞溶血不良、有組織液混入血樣本等都會導致WBC假性升高,而感染性疾病、自身免疫性疾病所致的高滴度冷凝集素會使WBC假性降低。RBC計數的誤差一般表現在RBC假性升高或假性降低、紅細胞體積假性升高,血樣本未充分混勻、存在大血小板、大量白細胞干擾可導致RBC假性升高,冷凝集素、IgM型自身抗體所致的紅細胞凝集現象可使RBC假性降低,檢驗不當操作、出現大量小淋巴細胞、紅細胞凝集等可導致紅血細胞體積假性升高。Hb檢驗誤差以假性升高為主要表現,影響因素包括高膽紅素血癥、白細胞總數過高等。PLT檢驗誤差主要表現為假性升高與假性降低,大量白細胞破碎、出現紅細胞碎片、冷凝蛋白沉淀可使PLT假性升高,冷凝集素、大血小板增多、血小板衛星現象等可使PLT假性降低。
表1 血液標本不同放置時間對血常規檢測結果的影響(±s)

表1 血液標本不同放置時間對血常規檢測結果的影響(±s)
注:與放置2 h相比,*P<0.05
表2 血液標本不同儲存溫度對血常規檢測結果的影響(±s)
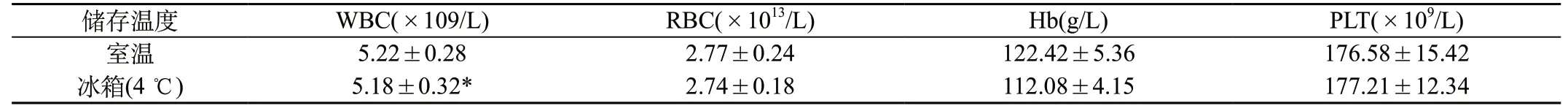
表2 血液標本不同儲存溫度對血常規檢測結果的影響(±s)
注:與室溫儲存相比,*P<0.05
表3 血液標本不同采血部位對血常規檢測結果的影響(±s)

表3 血液標本不同采血部位對血常規檢測結果的影響(±s)
注:與靜脈采血相比,*P<0.05
綜上所述,放置時間、儲存溫度、采血部位是造成血常規檢測產生誤差的主要原因,而導致WBC、RBC、Hb、PLT誤差的影響因素較多,應從嚴格控制儀器試劑及操作調試、提升采血人員和檢驗人員的專業技能與綜合素質、控制檢驗誤差的影響因素等多方面入手,提高血常規檢驗結果的準確性,以此為疾病診斷提供可靠依據。

