血清TLR4在COPD患者中的表達及其與肺功能、mMRC分級及CAT評分的相關性研究
孫 印 何士杰 景衛革 韋海燕
河北省承德市中心醫院呼吸內科 067000
慢性阻塞性肺疾病(COPD)患者存在持續呼吸道癥狀及氣流受限[1],多數患者病情隨病程延長而逐漸加重,給患者家庭和社會造成極大的負擔,導致患者生命質量下降,預期壽命縮短。目前,醫生多根據肺功能、臨床癥狀、急性加重風險綜合評估患者病情。肺功能是診斷COPD的必備條件,并且能夠評估COPD患者氣流受限的嚴重程度。目前用于評估COPD患者癥狀的問卷有:改良英國醫學研究委員會呼吸困難問卷(mMRC分級)、COPD評估測試問卷(CAT評分)、圣喬治呼吸問卷(SGRQ)、慢性呼吸問卷(CRQ)等,其中mMRC問卷及CAT評分臨床應用最多。
COPD是一種慢性氣道炎癥性疾病,炎癥反應還可以介導免疫應答。因此,通過測定COPD患者血清中部分炎癥因子水平及免疫指標,可以在一定程度上反映患者體內炎癥免疫功能狀態及病情嚴重程度。TLR4是一種天然免疫模式識別受體,是聯系天然免疫和獲得性免疫的橋梁[2]。TLR4在對抗革蘭氏陰性桿菌所引起的炎癥反應中發揮關鍵作用[3],還能夠啟動固有免疫應答。目前國內外有研究顯示TLR4參與了COPD的發病過程,但迄今為止,尚未見到在COPD患者血清中TLR4與肺功能指標、mMRC評分、CAT評分相關性的研究,本研究進行相關探討。
1 資料與方法
1.1 臨床資料 選取2016年12月—2017年12月于我院呼吸科門診就診的吸煙COPD穩定期患者60例為COPD穩定期組(簡稱COPD組),均符合中華醫學會COPD的診斷標準[4],且患者近3個月氣短、咳嗽、咳痰等呼吸系統癥狀穩定或癥狀輕微,無急性加重;且患者有吸煙史,每天吸煙5~20支;近3個月無應用抗生素、口服或靜脈糖皮質激素病史。健康吸煙組及健康非吸煙組入選標準:同期于我院體檢中心行健康體檢者,肺功能檢查無持續氣流受限,其中吸煙者45例,每天吸煙5~20支,為健康吸煙組,非吸煙者45例為健康非吸煙組。三組受試對象均無呼吸系統其他疾病,無肺功能檢查禁忌證。
1.2 觀察指標及監測方法 基線資料:包括年齡、性別、吸煙指數、體重指數(BMI)及肺功能(德國耶格品牌);COPD患者測定mMRC分級及CAT評分。通過ELISA法檢測三組受試對象血清中TLR4的表達水平。
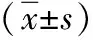
2 結果
2.1 各組一般資料 三組受試者在年齡、性別構成、BMI方面的差異均無統計學意義(P均>0.05)。COPD組與健康吸煙組吸煙支數差異無統計學意義(P>0.05)。三組受試對象具有可比性。見表1。
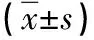
表1 三組一般資料比較
2.2 各組血清TLR4的表達水平 COPD組血清TLR4水平高于健康吸煙組及健康非吸煙組,健康非吸煙組高于健康吸煙組,差異均具有統計學意義(P<0.05)。見表2。

表2 各組血清TLR4的表達水平
注:a與健康吸煙組相比,P<0.05;b與健康非吸煙組相比,P<0.05;c與健康非吸煙組相比,P<0.05。
2.3 各組血清TLR4水平與FEV1pred%的相關性 COPD組患者血清TLR4水平與FEV1%pred呈負相關(r=-0.623,P<0.05),健康吸煙組及健康非吸煙組血清TLR4水平與FEV1%pred均無相關性(P均>0.05)。見表3。

表3 各組血清TLR4水平與FEV1pred%的相關性
2.4 血清TLR4水平與FEV1/FVC、mMRC分級、CAT評分、年齡、BMI及吸煙指數的相關性 COPD組患者血清TLR4水平與mMRC分級呈正相關(r=0.326,P<0.05),與CAT評分呈正相關(r=0.589,P<0.05),與年齡、體重指數及吸煙支數等均無明顯相關性(P>0.05)。見表4。

表4 COPD組血清TLR4水平與FEV1/FVC、mMRC分級、CAT評分、年齡、BMI及吸煙支數的相關性
3 討論
COPD是一種多因素疾病,是長期有毒顆粒及氣體的暴露、基因、氣道高反應性、幼年呼吸道感染、肺發育不良等多因素互相作用的結果[5]。COPD的發病率居高不下,死亡率不斷增加,給各國帶來巨大的經濟負擔和社會負擔。早期正確診斷、準確評估患者病情、規范合理的治療能夠改善COPD患者的預后。肺功能FEV1% pred是評價COPD患者氣流受限嚴重程度的經典指標,并且與患者急性加重風險及預后具有顯著的相關性。另外,mMRC分級問卷、CAT評分問卷等也在COPD的病情評估中起到非常重要作用。COPD的確切發病機制尚不明確,炎癥機制、氧化應激、蛋白酶—抗蛋白酶失衡是學者公認的發病機制。近幾年來,炎癥免疫因素成為COPD患者發病機制的研究熱點[6],炎癥可以誘發免疫失衡,免疫失衡導致炎癥持續存在并加重,兩者相互作用,最終導致COPD的發生及發展。
TLR4是最早被發現參與哺乳動物固有免疫的Toll樣受體(TLRs)。TLR4主要由胞外區、跨膜區和胞內區組成[7],其胞外區能夠識別病原體相關分子模式和損傷分子相關模式;胞內區與人白介素1受體(IL-1R)的胞內區具有高度同源性,故稱為TLR/IL-1R受體同源區(TIR)結構域。TIR區域可以識別髓樣分化蛋白88(MyD88)、腫瘤壞死因子受體活化因子6(TRAF)等信號傳導分子,并向下游傳導信號。TLR4幾乎表達于所有的細胞系,中性粒細胞、單核細胞、巨噬細胞、未成熟樹突狀細胞等均有表達[8]。TLR4也分布于氣道上皮細胞、氣道平滑肌細胞、肺巨噬細胞及血管內皮細胞。TLR4識別的受體分為外源性配體和內源性配體,外源性配體主要是革蘭陰性桿菌(G-桿菌)細胞壁成分脂多糖(LPS);內源性配體主要來源于宿主細胞(如細胞外基質及機體細胞主動分泌的介質等)。TLR4信號傳導通路分為細胞外信號傳導和細胞內信號傳導兩部分[9]。細胞外信號傳導過程:TLR4在LPS存在條件下與髓樣分化蛋白2(MD2)結合,形成TLR4- MD2二聚體,TLR4-MD2二聚體與LPS結合后TLR4構象發生變化,而后與胞內區TIR結構域結合進行細胞內信號傳導。細胞內信號傳導過程:細胞內信號傳導通路主要有MyD88依賴型途徑和MyD88非依賴型途徑[10],通過一系列復雜的信號傳導過程,MyD88依賴型途徑激活核轉錄因子(NF-κB)和激活蛋白-1(AP1),MyD88非依賴型途徑激活干擾素β相關因子3(IRF3)、晚發NF-κB及AP1,啟動轉錄調控、炎癥反應及免疫調節作用。TLR4是外源性病源分子脂多糖(LPS)最重要的識別感受器,其代表了抗感染的第一道防線。TLR4還能識別受損組織和壞死細胞釋放的內源性病源分子,進而相互作用誘導強烈的促炎反應,修復機體的同時亦可能損害組織。通常來說,TLR4介導的炎癥免疫反應通過復雜而協調的過程,最終使組織、細胞的完整性和功能得以恢復。但是,過度和調控不良的炎癥免疫反應亦會對機體造成損傷而致病。本實驗結果顯示,COPD穩定期患者血清TLR4水平顯著高于健康人群,而且健康非吸煙者高于健康吸煙者,差異均有統計學意義。曾曉麗等[11]研究發現,COPD患者血單核巨噬細胞表面TLR4、MyD88的mRNA及蛋白表達水平均顯著高于健康對照組,而且單核巨噬細胞培養上清液中炎癥因子TNF-α和IL-6含量亦顯著高于健康對照組。國外研究[12-13]顯示,COPD患者氣道及外周血中性粒細胞表面TLR4水平明顯高于健康對照組。本實驗與上述研究結論一致,表明TLR4參與了COPD的免疫炎癥發病機制。現有研究表明,G-桿菌是COPD最重要的病原體之一,當患者呼吸道或全身抵抗能力下降時,G-桿菌感染機會明顯增加。COPD患者反復發生G-桿菌感染,LPS可誘導機體TLR4表達上調,通過MyD88依賴型途徑激活NF-κB炎癥通路,使炎癥因子TNF-α、IL-1、IL-6、IFN-γ分泌明顯增加,進而趨化中性粒細胞及巨噬細胞到達炎癥部位,上述細胞活化后殺滅病原體的同時釋放中性粒細胞彈性蛋白酶及金屬基質蛋白酶,且氧自由基產生增加,損傷氣道及肺組織,致使氣道重塑、肺泡破裂融合,最終導致COPD的發生和發展。另外,本研究還顯示健康非吸煙者血清TLR4水平顯著高于健康吸煙者,這說明吸煙抑制血清TLR4的表達,吸煙者固有免疫功能降低,對G-桿菌等病原體的清除能力下降。
呼吸困難是COPD的標志性癥狀,用mMRC問卷能很好地評估患者的臨床癥狀[14]。mMRC分級與反映COPD患者健康狀況的其他指標有良好的相關性[15],并能預測患者遠期死亡風險[16]。COPD評估測試(CAT評分)能夠反映COPD對患者生活質量的影響程度[14]。肺功能指標FEV1%pred是診斷氣流受限嚴重程度的良好指標,也是預測患者全因死亡率的一個獨立指標。在整體人群水平,FEV1%pred是預測患者住院率、死亡率、指導非藥物治療(如肺減容或肺移植手術)的重要因素。本實驗顯示,COPD患者血清TLR4與mMRC分級、CAT評分呈正相關,與肺功能指標FEV1%pred呈負相關,這說明血清TLR4與COPD患者呼吸困難嚴重程度、生活質量及氣流受限嚴重程度具有相關性,同時也表明血清TLR4可能與COPD患者病情的嚴重程度具有相關性。
綜上所述,本研究表明血清中TLR4參與了COPD的炎癥免疫發病機制,但是具體的炎癥免疫通路仍不明確,需要在今后的研究中進一步探索。隨著醫療水平的提高和對COPD研究的進一步深入,COPD的發病機制會更加明確,診療方面也會有更大的突破。

