護理干預用于腺性膀胱炎經尿道電切術聯合膀胱灌注的效果
李倩倩,李雅娟,李琳琳,朱繼萍
(河南省人民醫院 泌尿外科,河南 鄭州 450000)
腺性膀胱炎屬于膀胱黏膜增生性疾病,是由于炎癥刺激導致膀胱黏膜腺性化生和增生,是非腫瘤性炎性病變。主要表現為尿頻、尿急、尿痛、排尿困難等,伴有肉眼或鏡下血尿,對患者生活質量造成嚴重不良影響[1]。該病屬于良性病變,但是治療不及時有可能會發展為膀胱癌,危及生命。治療主要采用經尿道電切、膀胱部分切除手術,但術后容易復發,需化療,給患者帶來巨大的生理和心理壓力[2]。所以治療期間加強護理干預,對于提高療效及患者舒適度有重要意義,也是腺性膀胱炎的護理難點[3]。本研究旨在觀察護理干預用于腺性膀胱炎經尿道電切術聯合膀胱灌注的效果。
1 資料與方法
1.1 一般資料選擇2019年2月至2020年2月河南省人民醫院收治的腺性膀胱炎患者53例。(1)納入標準:①經膀胱鏡、病理活檢確診;②行經尿道電切術,術后給予膀胱灌注化療;③可進行正常溝通;④患者均簽署知情同意書。(2)排除標準:①有精神疾病;②有嚴重的心、肺、肝等功能障礙;③合并泌尿系梗阻、腫瘤。其中男30例,女76例;年齡24~70歲,平均(49.5±6.8)歲;病程5個月~6 a,平均(3.4±1.1)a;病變部位:膀胱三角區42例,三角區及頸部34例,三角區及輸尿管口20例,其他部位10例。
1.2 護理方法(1)術前準備:與主治醫生探討患者病情,了解患者生活習慣,協助患者完成術前各項檢查。術前囑患者飲食清淡,注意休息,術前1天備皮,進行藥物過敏試驗、清潔灌腸、留置導尿管等工作。(2)健康教育:向患者講解腺性膀胱炎相關知識、手術方式及注意事項、術后灌注化療的時間及方法等,增加患者對疾病的認知,提高依從性。(3)心理護理:與患者耐心交流,引導患者說出心中感受,根據患者心理狀態采取心理支持法、心理疏導法、認知療法緩解患者的負性心理[4]。(4)術中護理:介紹麻醉過程中可能出現的不適,麻醉后協助患者取膀胱截石位,每隔半小時按摩患者下肢,促進血液循環,并鼓勵安慰患者;協助醫生手術。(5)術后基礎護理:患者取去枕平臥位6 h,注意保暖,定期監測生命體征,術后6 h進食流質食物,多飲水,每日2 000 mL以上。創造舒適、安靜的環境,保持病房適宜的溫度、濕度。(6)導尿管護理:定時檢查導尿管,避免出現扭曲、脫落等,觀察引流液的性質、色及量,保持導尿管通暢,尿袋要低于恥骨聯合,以免出現逆行感染;囑患者翻身時與導尿管同步,使用碘伏每日2次擦洗尿道口進行消毒。引流袋位置要低于膀胱位置,防止尿液反流,尿液清亮時可拔除導尿管。(7)膀胱沖洗護理:夾閉尿管2 h,之后放開尿管,使用沖洗液沖洗膀胱,術后當天沖洗速度為每分鐘120~160滴,稀釋血液后引出,之后根據顏色調整沖洗速度,顏色深,速度應快,反之則慢。沖洗液溫度以34~37 ℃為宜。(8)并發癥護理:膀胱刺激癥是由于術中膀胱黏膜受到損傷而引發,給予抗生素預防感染,持續沖洗膀胱;血尿是由于手術導致膀胱黏膜局部損傷,及時報告醫生,查明原因,及時處理;出現膀胱痙攣時,囑患者深呼吸,不做解便動作,熱毛巾敷恥區,或口服酒石酸托特羅定。(9)膀胱灌注護理:術后1周血尿消失后可進行膀胱灌注,向患者說明藥物的作用、不良反應,灌注前控制飲水,排空尿液,避免藥物被稀釋,清潔外陰,消毒尿道外口及周圍皮膚;灌注后臥床休息,每隔15 min左右更換1次體位,使藥液與病變黏膜充分接觸,2 h后排出灌注液;灌注后,會出現尿頻、尿急等膀胱刺激癥狀,告知患者這是正常情況,避免患者恐懼,消除術后疑慮,多飲水,以減輕癥狀;多食高蛋白、高維生素食物,忌煙酒、辛辣食物,適當運動以增強體質。術后拔管前做括約肌功能訓練,拔管后做提肛運動,以延長灌注時藥物在膀胱的時間[5]。(10)出院指導:為患者制定出院康復計劃,發放健康小冊子,包括生活指導、專科知識、個人執行情況的記錄。告知患者術后需定期進行膀胱灌注化療,以減少復發,發放灌注和復查記錄表。
1.3 觀察指標(1)臨床療效,顯效:癥狀基本消失,尿常規正常,膀胱鏡顯示膀胱黏膜光滑,病理結果正常;有效:癥狀有所改善,尿常規顯示有血尿,膀胱鏡顯示有輕微充血,病理結果正常;無效:癥狀未改善,膀胱鏡及病理結果顯示仍存在腺性膀胱炎。將顯效和有效計入總有效。(2)術后并發癥。(3)護理前后使用焦慮自評量表(self-rating anxiety scale,SAS)、抑郁自評量表(self-rating depression scale,SDS)評價負性情緒,兩量表分值均為20~80分,分值越高,表示焦慮或抑郁越嚴重。(4)患者的依從性;完全依從:嚴格遵醫囑,堅持規范治療;基本依從:基本遵醫囑,偶爾出現不規范治療;不依從:經常不遵醫囑,不能堅持規范治療將完全依從和基本依從計入總依從。
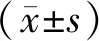
2 結果
2.1 臨床療效53例患者中顯效31例,有效19例,無效3例,總有效率為94.3%。
2.2 術后并發癥53例患者出現術后并發癥2例(3.8%),其血尿、膀胱刺激癥各1例。
2.3 護理前后SAS和SDS評分護理前,患者的SAS和SDS評分分別為(63.7±5.8)分、(62.4±6.6)分,護理后,患者的SAS和SDS評分分別為(47.9±6.2)分、(48.1±5.0)分。與護理前比較,護理后患者的SAS和SDS評分均明顯降低,差異有統計學意義(P<0.05)。
2.4 患者依從性53例患者中完全依從28例,基本依從21例,不依從4例,總依從率為92.5%。
3 討論
腺性膀胱炎的病因復雜,可能與膀胱炎癥、梗阻、結石等有關,多發于女性[6]。研究認為,該病是癌前病變,需及時治療以減少癌變風險[7]。經尿道電切術時間短、創傷小、出血少,患者恢復快,術后聯合膀胱灌注治療可預防復發。但手術及化療均損傷膀胱黏膜,患者的負性情緒、不良反應等亦會影響治療效果。所以圍手術期給予積極的護理有重要的意義。
患者多數存在焦慮、抑郁等情緒,原因主要有長期的疾病困擾,對于病情不了解,對治療方式有疑慮,認為灌注治療有副作用,存在經濟壓力等。所以術前給予心理護理和健康教育,通過多種心理干預方法減輕患者負性情緒,增強治療信心,可提高患者對于疾病的認識,減輕恐懼心理,加強患者配合度,提高依從性。
術后包括基礎護理、導尿管護理、膀胱沖洗護理、并發癥護理、膀胱灌注護理、出院指導,基礎護理可為患者擺放舒適體位,提供安靜舒適的環境,提高患者舒適度。導尿管護理可保證導尿管通暢,膀胱沖洗可減少并發癥發生。有關膀胱沖洗,某些研究使用的沖洗液溫度為室溫,25 ℃左右[8]。但大部分研究顯示,膀胱沖洗液溫度為34~37 ℃時,比室溫可減少膀胱痙攣等并發癥發生[9-10]。本研究術后出現2例并發癥,并發癥護理及時處理出現的并發癥,防止影響手術效果。膀胱灌注護理包括灌注前宣教、灌注后飲食、心理護理以及運動訓練,可提高灌注治療的效果,減輕不良反應。出院指導通過制定康復計劃和記錄表,可保證灌注治療的連續性,大大降低復發率。本研究結果顯示,患者總有效率為94.3%,并發癥發生率為3.8%,總依從率為92.5%,護理后SAS和SDS評分均明顯低于護理前。
綜上所述,圍手術期給予經尿道電切術聯合膀胱灌注治療的腺性膀胱炎患者護理干預,可顯著提高臨床療效和患者依從性,減少術后并發癥,減輕患者負性情緒。

