質量提高策略對改善血型實驗室的輸血質量分析
韓靜
(神農架林區人民醫院 檢驗科,湖北 神農架 442400)
0 引言
據統計從2010年至2016年我國用血的需求逐步增加,輸血相關醫療糾紛呈上升趨勢[1]。臨床輸血病歷是臨床治療疾病、搶救患者的文字記錄,一份記錄不完整、不真實、不及時的輸血病歷記錄會為醫療糾紛買下隱患。隨著《執業醫師法》、《醫療事故處理條例》、《中華人民共和國獻血法》的頒布,也對輸血病歷提出了新的要求[2]。輸血病歷書寫不僅是每位臨床醫務人員的職責,也是醫院服務提高服務質量的具體反映。因此本文擬在2016年12月至2018年12月對我院臨床輸血病歷進行質量檢查,分析其中存在的問題,同給予針對性改進策略。
1 資料與方法
1.1 病歷來源
在2016年12月至2018年12月對我院臨床輸血病歷進行質量檢查,臨床輸血病歷來源科室為外科、內科、骨科、產科、婦科等,共計輸血病歷200份,男性115例,女性85例。
1.2 調查內容
本次研究中主要抽查項目為:《輸血治療同意書》、《輸血申請單》、輸血前檢查、輸血過程及治療及不良反應等。
1.3 病歷缺陷問題
①未區分字母大小寫,如血紅蛋白Hb寫成hb、血壓單位mmHg寫為了mmhg、血小板單位×109/L寫成×109/L;②輸血申請單中對患者的診斷填寫不全、輸血后治療療效及護理措施未進行填寫;③書寫潦草、病歷紙張被破壞,有油跡、涂改、刮痕等。④患者住址、電話、基本家庭情況填寫錯誤。⑤缺修正診斷、入院診斷、出院診斷漏項,住院天數漏填。⑥沒有明確的輸血適應癥。⑦輸血前的感染因子未進行檢測,手術輸血患者缺乏輸血量和血制品名稱。⑧輸血未實行雙人簽名。
1.4 質量控制方案
(1)加強宣傳。定期組織科室人員學習規章制度,結合《臨床輸血技術規范》、《病歷書寫基本規范》、《醫療事故處理條例》等法律文書進行講課,強化醫護人員自我保護意識,增強寫好病案的自覺性。
(3)病歷檢查。重點抓三級醫師臨床輸血病歷負責制,科主任對全科的臨床輸血病歷質量負總責。如實、詳細反應患者輸血中病情變化。
(3)嚴格把關“簽字”。知情同意制度是患者的權利,輸血前必須取得患者知情同意,簽署《輸血治療同意書》,沒有“簽字”,下一步輸血檢查就不能實施。
(4)信息反饋。及時的反饋和交流是促進臨床輸血病歷質量不斷提升的重要保證。發現一些缺項、漏項時,醫生要及時通知和告訴下級醫生,避免相同類型錯誤反復出現。住院醫師通過填寫質控反饋表來詳實記錄自己臨床輸血病歷質量工作中的不足之處。
1.5 觀察指標
分析檢查前和檢查后病歷質量;檢查前和檢查后輸血病歷中輸血合理性及輸血不良反應發生率。
1.6 統計學分析
SPSS 17.0軟件分析,P<0.05為差異有意義。
2 結果
2.1 檢查前和檢查后病歷質量
檢查前和檢查后病歷質量比較有差異(P<0.05),見表1。

表1 檢查前和檢查后病歷質量
2.2 檢查前和檢查后輸血病歷中輸血合理性及輸血不良反應發生率
檢查前和檢查后輸血病歷中輸血合理性及輸血不良反應發生率比較有差異(P<0.05),見表2。
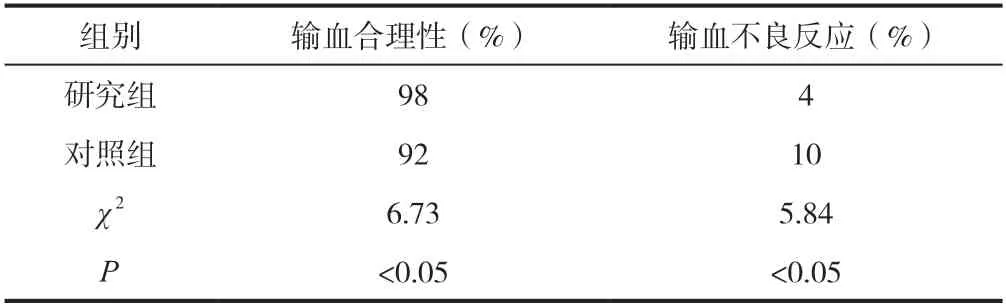
表2 檢查前和檢查后輸血病歷中輸血合理性及輸血不良反應發生率
3 討論
近年來,臨床輸血安全逐步受到各國學者的重視。輸血適應證標準趨于嚴格。我國在2000年頒布的《臨床輸血技術規范》基本與國際形成同步[3]。臨床輸血病歷是患者輸血活動的唯一記錄文書,臨床輸血病歷不僅反應臨床合理用血,還是發生醫療糾紛的法律根據[4]。
本次研究中發現我院輸血病歷中存在一定問題,主要集中在無輸血申請單、無輸血同意書、無簽字、輸血指征掌握不當等。同樣有學者抽查2530份輸血病歷,發現問題集中在:輸血指征不明確、輸血后無治療評估、輸血申請單記錄不完整、輸血治療同意書漏簽、輸血護理記錄等[5]。
本次研究可以看出調查分析臨床用血不良事件,總結分析,提出持續改進工作有利于輸血管理工作的順利開展。還有學者指出輸血病歷質量不僅關系到患者的安全用血,還關系到醫院可持續發展[6]。
綜上所述,本文認為通過臨床輸血病歷質量檢查,發現病歷中不合理問題主要集中在無輸血申請單、無輸血同意書、無簽字、輸血指征掌握不當、輸血護理不完整、不良反應報送不及時,給予針對性改進措施可以減少上述病歷差錯的發生。

