重度顱腦損傷患者急性期血小板平均體積與近期預(yù)后不良相關(guān)性分析*
霍龍偉,王國偉,鄭虎林,崔 政,張軒宇,王亞飛
陜西省榆林市第一醫(yī)院(榆林719000)
顱腦損傷是神經(jīng)外科常見病及多發(fā)病,近些年其發(fā)病率隨著我國交通事業(yè)的快速發(fā)展及城市流動(dòng)人口的增多而呈現(xiàn)逐年增高的趨勢,已經(jīng)成為危害居民生命健康的社會(huì)公共衛(wèi)生安全問題之一。尤其對于GCS評分≤8分的重度顱腦損傷患者病死率及致殘率均較高,已引起了神經(jīng)外科醫(yī)師的高度關(guān)注[1]。如何早期有效的評價(jià)顱腦損傷患者的預(yù)后一直是臨床重點(diǎn)關(guān)注的話題。血小板平均體積(MPV)是一種反映血小板形態(tài)學(xué)的參數(shù),近些年的相關(guān)研究表明,MPV是預(yù)測缺血性或出血性腦卒中發(fā)病的獨(dú)立預(yù)測因子,并且其水平增高則患者神經(jīng)缺損功能癥狀越嚴(yán)重[2]。另一項(xiàng)研究顯示,腦出血急性期MPV常出現(xiàn)顯著的升高,且與病情嚴(yán)重程度呈正相關(guān)[3]。本研究旨在檢測重度顱腦損傷患者急性期 MPV,探討其與近期預(yù)后不良的相關(guān)性,為臨床預(yù)后評估提供參考。
資料與方法
1 一般資料 選取我院2015年12月至2017年12月我院收治的重度顱腦損傷患者152例為研究對象,納入標(biāo)準(zhǔn):①年齡18~65歲,顱腦損傷診斷均經(jīng)過頭顱CT或MRI檢查證實(shí),受傷至入院時(shí)間均≤24 h,GCS評分≤8分;②簽署知情同意書,并經(jīng)過我院倫理委員會(huì)批準(zhǔn)。納入研究的患者中年齡18~65歲,平均(42.56±12.95)歲,男100例,女52例;受傷至入院時(shí)間2~24h,平均(8.50±2.62)h;入院GCS評分平均(6.20±1.49)分。
2 治療方法 所有受試者入院后均接受心電監(jiān)護(hù)、吸氧、控制血壓、甘露醇降低顱內(nèi)壓、維持水電解質(zhì)和酸堿平衡、營養(yǎng)支持等對癥治療。同時(shí)根據(jù)患者具體病情實(shí)施開顱血腫清除術(shù)治療,術(shù)中依據(jù)患者腦水腫情況決定是否實(shí)施額顳頂部標(biāo)準(zhǔn)大骨瓣減壓和(或)內(nèi)減壓。術(shù)后常規(guī)給予營養(yǎng)神經(jīng)、脫水、止血、抗生素預(yù)防感染等治療,待病情穩(wěn)定后則輔以高壓氧、功能鍛煉等綜合康復(fù)理療。
3 觀察指標(biāo)
3.1 一般臨床資料:記錄兩組入院后一般臨床資料,包括年齡、性別、受傷至入院時(shí)間、致傷原因、入院GCS評分、腦挫裂傷范圍、顱內(nèi)血腫位置、是否合并腦疝、顱內(nèi)出血量,入院后在實(shí)施手術(shù)前立即抽取靜脈血5 ml,采用美國貝克曼LH750型血細(xì)胞分析儀檢測血小板計(jì)數(shù)(PLT)、血小板分布寬度(PDW)、血紅蛋白(Hb)、MPV;采用日立7060型全自動(dòng)生化分析檢測血漿D-二聚體(D-D)、纖維蛋白原(Fib)、C反應(yīng)蛋白(CRP)、血漿白蛋白(ALB)。記錄改良CT圖像評分,該評分范圍為0~14分,分值越高表示病情越嚴(yán)重,依據(jù)文獻(xiàn)報(bào)道9~14分為高危患者,預(yù)后不良風(fēng)險(xiǎn)大[4]。
3.2 分組和隨訪方法:依據(jù)受試者入院時(shí)的MPV水平(正常參考范圍為9~13 fl)分為MPV增高組(MPV>13 fl)和非MPV增高組(MPV為9~13 fl)。所有受試者均接受隨訪,隨訪時(shí)間為從入院至入院后6個(gè)月,記錄患者入院后6個(gè)月時(shí)的GOS評分[5],該評分范圍為1~5分,4~5分為預(yù)后良好,1~3分為預(yù)后不良,按照預(yù)后情況將受試者分為預(yù)后良好組和預(yù)后不良組。
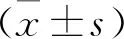
結(jié) 果
1 不同MPV分組一般臨床資料的比較 與非MPV增高組比較,MPV增高組入院GCS評分偏低,多發(fā)腦挫裂傷、合并腦疝比例、顱內(nèi)血腫量、血漿D-D、Fib、CRP、改良CT圖像評分中9~14分患者比例及平均分、預(yù)后不良比例及GOS平均分均較高,兩組比較差異具有統(tǒng)計(jì)學(xué)差異(P<0.05)。見表1~4。

表1 不同MPV分組一般臨床資料的比較

表2 不同MPV分組腦挫裂傷范圍、顱內(nèi)血腫位置、顱內(nèi)血腫量、合并腦疝比較
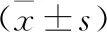
表3 不同MPV分組血生化指標(biāo)比較
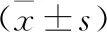
表4 不同MPV分組改良CT圖像評分、GOS評分比較
注:與非MPV增高組比較,*P<0.05
2 不同預(yù)后分組相關(guān)指標(biāo)比較 與預(yù)后良好組比較,預(yù)后不良組MPV、D-D、CRP、Fib、改良CT圖像評分均較高,兩組比較差異具有統(tǒng)計(jì)學(xué)差異(P<0.05)。見表5。
3 Pearson相關(guān)性分析 MPV與顱內(nèi)血腫量、D-D、CRP、Fib、PDW、改良CT圖像評分呈正相關(guān)(r分別為0.267,0.393,0.297,0.376,0.275,0.411,P<0.05),與GOS評分、PLT呈負(fù)相關(guān)(r分別為-0.259,-0.427,P<0.05)。
4 重度顱腦損傷患者預(yù)后不良的多元Logistic回歸分析 多元Logistic回歸方程顯示急性期MPV是重度顱腦損傷患者預(yù)后不良的獨(dú)立危險(xiǎn)因素(OR=1.957,P=0.009)。見表6。
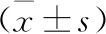
表5 不同預(yù)后分組相關(guān)指標(biāo)的比較
注:與預(yù)后不良組比較,*P<0.05

表6 重度顱腦損傷患者預(yù)后不良的多元Logistic回歸分析
5 ROC曲線評價(jià)MPV預(yù)測預(yù)后不良的臨床價(jià)值 ROC曲線顯示MPV預(yù)測預(yù)后不良的AUC為0.859,敏感性和特異性為83.71%和85.74%,最佳診斷截點(diǎn)為13.20 fl(圖1)。

圖1 ROC曲線評價(jià)MPV預(yù)測預(yù)后不良的臨床價(jià)值
討 論
有研究顯示,重度顱腦損傷致殘和致死率較高,及時(shí)接受了顱內(nèi)血腫清除術(shù)治療,其病死率仍高達(dá)15.96%[6]。另一項(xiàng)研究則表明,從發(fā)病至隨訪發(fā)病后6個(gè)月后重度顱腦損傷患者預(yù)后不良率高達(dá)30%~35%[7]。本研究中患者預(yù)后不良率為31.57%(48/152),與以上報(bào)道基本一致。已有研究表明凝血纖溶功能異常在急性腦血管疾病,顱腦損傷等發(fā)病的病理生理過程中發(fā)揮了重要作用[8]。MPV目前是反映血小板形態(tài)學(xué)的指標(biāo)之一,有研究認(rèn)為,MPV水平與反映急性腦梗死神經(jīng)缺損程度的NIHSS評分呈正相關(guān),且水平越高則患者預(yù)后不良風(fēng)險(xiǎn)越大[9]。常正義等[10]檢測缺氧缺血性腦病患兒血小板參數(shù)時(shí)發(fā)現(xiàn),由于缺氧導(dǎo)致血小板激活及消耗增多,PLT可顯著降低,而PDW和MPV則顯著增大,且與腦損傷程度程正相關(guān)。臨床研究顯示,顱腦損傷急性期中PLT和MPV異常率高達(dá)40%~70%。欒宏權(quán)等[11]報(bào)道顯示顱腦損傷患者急性期PLT可顯著降低,而MPV則顯著升高,積極監(jiān)測此類指標(biāo)有利于評估顱內(nèi)壓和繼發(fā)性腦損害的發(fā)展程度。
本研究結(jié)果顯示,MPV增高組多發(fā)腦挫裂傷比例、顱內(nèi)血腫量、合并腦疝比例、改良CT圖像評分高于非MPV增高組,提示了顱腦損傷范圍和程度越重則MPV水平越高;MPV增高組D-D、Fib、CRP高于非MPV增高組,且MPV與上述指標(biāo)呈正相關(guān),提示了MPV升高與凝血纖溶紊亂導(dǎo)致的高凝狀態(tài)、炎癥反應(yīng)密切相關(guān)。MPV增高組預(yù)后不良率高于非MPV增高組,且預(yù)后不良組MPV水平高于非MPV增高組,則提示了MPV水平越高,則重度顱腦損傷患者預(yù)后越差。本研究進(jìn)一步通過多元Logistic回歸方程顯示,急性期MPV水平增高是患者預(yù)后不良的獨(dú)立危險(xiǎn)因素,且獨(dú)立于腦疝、顱腦挫傷范圍、顱內(nèi)血腫量、D-D、CRP、改良CT圖像評分和GCS評分之外。ROC曲線提示MPV預(yù)測預(yù)后不良的AUC為0.859,此值大于0.700,提示了具有良好的預(yù)測價(jià)值,且有臨床參考意義,最佳診斷截點(diǎn)為13.20 fl,則提示了對于MPV≥13.20 fl的重度顱腦損傷患者應(yīng)當(dāng)視為高危患者,應(yīng)當(dāng)加以密切關(guān)注。
顱腦損傷患者M(jìn)PV水平增高且與患者預(yù)后不良的相關(guān)性原因可能為:①顱腦損傷導(dǎo)致?lián)p傷區(qū)域內(nèi)的血管膠原纖維暴露,血小板與之結(jié)合后導(dǎo)致大量血小板激活,進(jìn)而黏附、聚集在損傷暴露的膠原纖維表面,血小板大量消耗引起外周血PLT顯著降低[3,12];PLT降低則進(jìn)一步刺激骨髓造血功能,骨髓代償性的合成釋放新生的體積巨大的血小板,導(dǎo)致MPV水平增高[2]。②顱腦損傷導(dǎo)致的腦組織局部缺血缺氧,酸中毒,血管內(nèi)皮損傷,補(bǔ)體激活等諸多因素均能夠?qū)е卵“寤罨蜃?PAF)及相關(guān)炎性細(xì)胞因子合成增加,前列腺素(PG)合成降低,導(dǎo)致血小板過度聚集黏附,外周血血小板破壞顯著,大量消耗,MPV可顯著增大[11]。③有研究表明MPV越高,則血小板活性、聚集黏附功能越高,致密顆粒釋放血栓素A2濃度越高,最終導(dǎo)致腦損傷壞死病灶周圍微血栓形成,處于高凝狀態(tài),誘發(fā)微循環(huán)障礙,加重腦水腫和繼發(fā)性腦損害[13]。④MPV增大則機(jī)體炎癥反應(yīng)和氧化應(yīng)激程度越強(qiáng)[2-3,11],而炎癥反應(yīng)及氧化應(yīng)激中釋放的白細(xì)胞介素-2(IL-2)、腫瘤壞死因子-α(TNF-α)和活性氧(ROS)亦是腦神經(jīng)細(xì)胞損害和凋亡、神經(jīng)系統(tǒng)功能惡化的重要因素[14]。
綜上所述,急性期MPV水平增高可能是重度顱腦損傷預(yù)后不良的獨(dú)立預(yù)測因素,臨床應(yīng)當(dāng)密切監(jiān)測MPV水平變化,建議將其作為評價(jià)患者病情和預(yù)后的輔助參考指標(biāo)之一。

