OSAHS患者左心室功能的超聲評價及其與血清炎癥因子、氧化應激介質的相關性
童夢瑤 王鵬 李映霞
阻塞性睡眠呼吸暫停綜合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是以睡眠時打鼾伴不同程度呼吸暫停的一類睡眠呼吸障礙性疾病,多見于中老年人群及肥胖人群[1]。呼吸暫停可引起低氧血癥和高碳酸血癥并增加高血壓、冠心病、腦梗死等心腦血管事件的發生風險[2-3]。近年來有研究報道,OSAHS患者存在不同程度的心功能改變,低氧血癥的存在一方面能夠直接增強心肌做功并引起心肌肥厚、重構等改變,進而造成心功能的變化;另一方面能夠引起內環境紊亂,增加兒茶酚胺及醛固酮等內分泌激素釋放、增強炎癥及氧化應激反應,進而也造成心功能的變化。為了明確OSAHS病情發展變化過程中的心功能情況及造成心功能變化的可能機制,本研究采用彩色多普勒超聲對OSAHS患者的左心室功能進行評價并分析心功能與血清炎癥因子、氧化應激介質的相關性。
資料與方法
一、資料
選擇2016年4月-2018年12月期間我收治的OSAHS患者,納入標準:(1)經多導睡眠監測確診OSAHS;(2)首次確診;(3)臨床資料完整。排除標準:(1)有腦梗死、心肌梗死病史的患者;(2)合并肝腎功能不全的患者;(3)合并感染、惡性腫瘤的患者;(4)近期使用過呼吸興奮劑或接受過氣道正壓通氣的患者。根據OSAHS的嚴重程度將患者分為輕度組、中度組和重度組。輕度組共28例、AHI 5~20,男性18例、女性10例,年齡38~61歲、平均45.51±8.29歲;中度組共34例、AHI 20~35,男性23例、女性11例,年齡34~58歲、平均43.95±8.72歲;重度組共22例、AHI>35,男性15例、女性9例,年齡38~57歲、平均44.45±9.14歲。另取同期體檢的健康者作為對照組,共40例,男性25例、女性15例,年齡35~60歲、平均49.51±8.33歲。四組間一般資料的比較無顯著性差異(P>0.05)(見表1)。
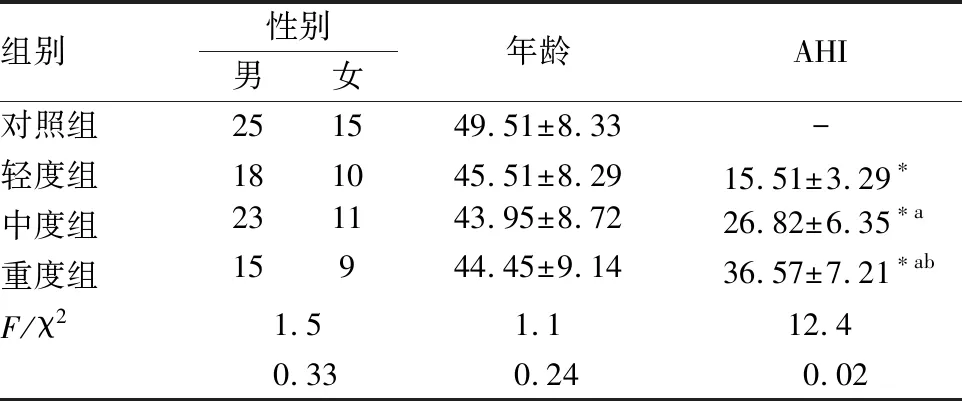
表1 患者臨床資料比較
與對照組比較,*P<0.05;與輕度組比較,aP<0.05;與中度組比較,bP<0.05
二、方法
1 左心室功能的超聲評價方法 四組受試者均采用彩色多普勒超聲診斷儀進行心超檢查,探頭頻率1.5~4.0MHz,獲得心尖四腔切面后測量左心室收縮末內徑(LVSd)、左心室舒張末內徑(LVDd)、左心室質量指數(LVMI)以及左心室射血分數(LVEF)。
2 血清炎癥因子及氧化應激介質的檢測方法 空腹狀態下在含有促凝膠的生化采血管內采集四組受試者的肘靜脈血5mL,靜置后離心分離血清,采用上海西唐公司的酶聯免疫吸附試劑盒檢測腫瘤壞死因子-α(TNF-α)、單核細胞趨化蛋白-1(MCP-1)、白細胞介素(IL)-6、IL-8、IL-17、8-羥基脫氧鳥苷(8-OHdG)、髓過氧化物酶(MPO)的含量;采用南京建成研究所的硫代巴比妥酸試劑盒檢測丙二醛(MDA)含量、羥胺法試劑盒檢測錳-超氧化物歧化酶(Mn-SOD)含量、微板法試劑盒檢測谷胱甘肽過氧化物酶(GSH)含量。
3 統計學方法 采用SPSS 22.0軟件錄入數據,計量資料的四組間比較采用單因素方差分析的方法,四組之間兩兩比較采用SNK-q檢驗的方法、相關性分析采用Pearson檢驗,P<0.05為差異有統計學意義。
結 果
一、四組間左心室功能的比較
輕度組、中度組和重度組患者的LVSd、LVDd、LVMI水平均明顯高于對照組(P<0.05)且隨著OSAHS病情加重,LVSd、LVDd、LVMI水平水平均明顯增加(P<0.05);輕度組患者的LVEF水平與對照組比較無顯著性差異(P>0.05),中度組和重度組患者的LVEF水平均明顯低于對照組(P<0.05)。
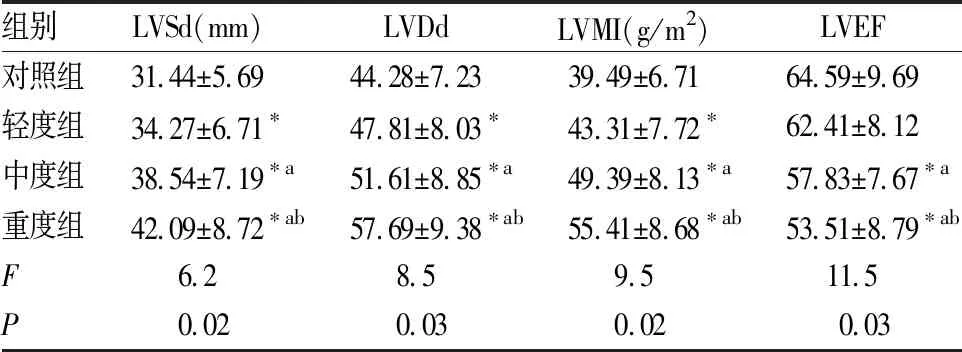
表2 四組間LVSd、LVDd、LVMI、LVEF的比較
注:與對照組比較,*P<0.05;與輕度組比較,aP<0.05;與中度組比較,bP<0.05
二、四組間血清炎癥因子含量的比較
輕度組、中度組和重度組患者的血清TNF-α、MCP-1、IL-6、IL-8、IL-17含量均明顯高于對照組(P<0.05)且隨著OSAHS病情加重,血清TNF-α、MCP-1、IL-6、IL-8、IL-17含量均明顯增加(P<0.05)。
三、 四組間血清氧化應激介質含量的比較
輕度組、中度組和重度組患者的血清MDA、8-OHdG、MPO含量均明顯高于對照組,MnSOD、GSH含量均明顯低于對照組(P<0.05)且隨著OSAHS病情加重,血清MDA、8-OHdG、MPO含量均明顯增加,MnSOD、GSH含量均明顯降低(P<0.05)。
四、OSAHS患者左心室功能與血清炎癥因子、氧化應激介質的相關性
OSAHS患者的LVEF水平與血清TNF-α、MCP-1、IL-6、IL-8、IL-17、MDA、8-OHdG、MPO含量呈負相關,相關系數r分別為-0.231、-0.187、-0.177、-0.261、-0.203、-0.313、-0.197、-0.276;與血清MnSOD、GSH呈正相關,相關系數r分別為0.256、0.190。
討 論
OSAHS是心腦血管事件的獨立危險因素,同時也會對心肌舒縮功能造成應[4]。本研究通過彩色多普勒超聲對左心室的結構和功能進行了評價。LVSd、LVDd、LVMI反應左心室結構,輕度組、中度組及重度組患者的LVSd、LVDd、LVMI均明顯升高,說明OSAHS患者存在明顯的心室肌肥厚及心腔擴大且這一變化從OSAHS病情的輕度階段已經出現,這可能與OSAHS患者體內缺氧促進心肌做功有關[5-7]。LVEF反應左心室功能,本研究中輕度組患者的LVEF無明顯變化,而中度組及重度組患者的LVEF明顯降低,說明輕度OSAHS患者雖然出現了左心室結構的變化、但其收縮功能并未發生明顯改變,這與左心室做功增加后的自身代償有關;而中重度OSAHS患者的左心室收縮功能已經發生了明顯變化,這與左心室做功增加無法徹底代償左心室的肥厚及心腔的擴大,因而出現了功能變化。
OSAHS患者體內持續存在的低氧血癥能夠刺激炎癥反應及氧化應激反應的激活,多種炎癥因子和氧化應激介質在該過程的大量釋放能夠造成心肌重構、影響心肌舒縮功能[8-9]。TNF-α、MCP-1、IL-6、IL-8、IL-17是具有促炎及趨化作用的細胞因子,能夠促進多種炎癥細胞向心肌內浸潤并介導炎癥反應的級聯放大[10-12]。MPO由活化的中性粒細胞、單核巨噬細胞分泌,能夠催化氧自由基的生成[13];氧自由基攻擊細胞中的脂質、核酸后產生MDA、8-OHdG并造成細胞結構和功能損傷,同時MnSOD、GSH等具有抗氧化作用的代謝酶在清除氧自由基的過程中被大量消耗、含量降低[14-15]。本研究對OSAHS患者體內炎癥因子及氧化應激介質的分析顯示:輕度組、中度組和重度組患者的血清TNF-α、MCP-1、IL-6、IL-8、IL-17、MDA、8-OHdG、MPO含量均明顯升高,MnSOD、GSH含量均明顯降低且隨著OSAHS病情加重、上述血清指標的變化更加明顯,說明OSAHS患者體內的炎癥及氧化應激反應均呈過度激活的狀態,并且隨著OSAHS病情加重、炎癥及氧化應激反應的激活程度也加劇。

表3 四組間血清TNF-α、MCP-1、IL-6、IL-8、IL-17的比較(pg/mL)
注:與對照組比較,*P<0.05;與輕度組比較,P<0.05;與中度組比較,bP<0.05
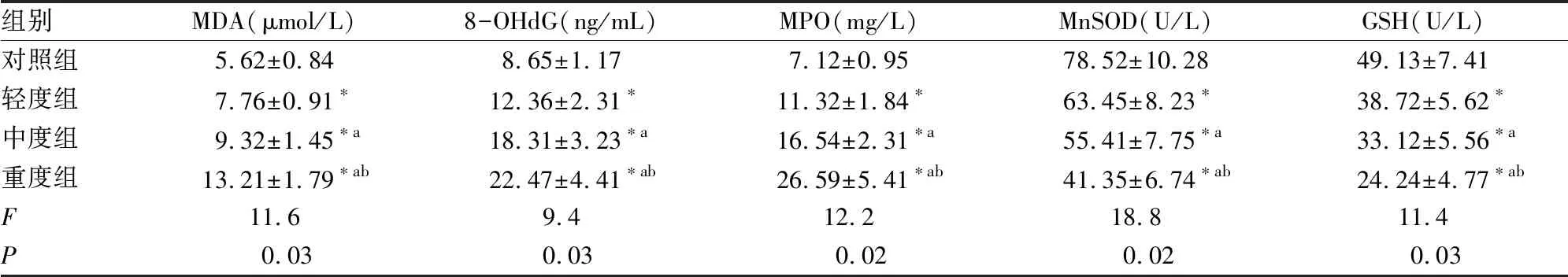
表4 四組間血清MDA、8-OHdG、MPO、MnSOD、GSH的比較
注:與對照組比較,*P<0.05;與輕度組比較,aP<0.05;與中度組比較,bP<0.05
在明確OSAHS患者存在左心室功能的變化及炎癥反應、氧化應激反應過度激活后,本研究進一步分析炎癥及氧化應激反應與心功能的相關性,LVEF水平與血清TNF-α、MCP-1、IL-6、IL-8、IL-17、MDA、8-OHdG、MPO含量呈負相關,與血清MnSOD、GSH呈正相關,說明OSAHS患者體內炎癥及氧化應激反應的激活與左心室功能的改變有關。近年來,炎癥反應、氧化應激反應與心功能改變、心肌重構的關系已經在高血壓、心肌梗死等多種疾病中被證實。一方面,炎癥及氧化應激刺激蛋白酶及轉化生長因子等釋放、促進心肌細胞間質內膠原代謝紊亂,能夠導致心肌重構并影響心肌舒縮做功;另一方面,炎癥及氧化應激也能直接損害心肌細胞并導致心功能減退[16-17]。結合本研究中炎癥反應、氧化應激反應與左心室功能相關性的分析說明,OSAHS患者體內炎癥反應、氧化應激反應的激活可能是造成左心室功能減退的機制之一。
綜上所述,中重度OSAHS患者存在左心室功能異常且炎癥反應、氧化應激反應的激活與左心室功能的改變有關。

