內鏡逆行性胰膽管造影術對膽總管結石患者的療效觀察
劉 茹 王 勇
1.蚌埠醫學院第一附屬醫院消化內科,安徽蚌埠 233000;2.蚌埠醫學院第一附屬醫院肝膽外科,安徽蚌埠 233000
結石位于膽總管內稱為膽總管結石,其機械刺激及堵塞的作用可引發患者寒戰、黃疸、絞痛、高熱及穿性背痛等臨床表現,若不及時干預可導致肝膿腫發生,且阻塞膽總管下端可能進一步并發急性胰腺炎,產生生命危險[1-2]。膽總管結石以手術治療作為主要的取石手段,傳統采用開腹手術進行取石。近年來隨著微創技術的不斷完善,發展出的內鏡逆行性胰膽管造影術在臨床上的開展愈加廣泛[3]。該術式可通過造影技術顯示結石的定位及膽管形態,且因操作過程中無需麻醉,避免了麻醉風險,降低了患者經濟負擔,此外具有創傷較小的優勢[4]。但有報道認為該技術仍存在復發風險,或取石不盡等術后并發癥[5]。因此,本研究以常規腹腔鏡手術為對照,進一步研究了內鏡逆行性胰膽管造影術對膽總管結石患者的臨床應用價值,現報道如下。
1 資料與方法
1.1 一般資料
隨機選取我院消化內科2018年2月~2019年10月住院治療的膽總管結石患者35例納入觀察組,并隨機選取同期我院肝膽外科住院治療的膽總管結石患者35例納入對照組。觀察組患者接受內鏡逆行性胰膽管造影術治療,對照組患者接受常規腹腔鏡手術治療。納入標準:(1)根據B超、CT或MRI等影像學結果確診為膽總管結石;(2)存在黃疸、上腹痛及發熱等臨床癥狀;(3)符合手術治療標準[6];(4)年齡≥18歲;(5)臨床資料完整。排除標準:并發膽囊結石、肝內膽管結石者;手術不耐受者;重要臟器功能不全、自身免疫病、血液系統疾病、嚴重感染等系統性疾病患者[7]。觀察組患者膽總管結石4~19mm,平均(12.36±2.53)mm,其中13例為多發性結石,其余為單發;男21例,女14例;年齡31~74歲,平均(52.6±11.3)歲;對照組患者膽總管結石5~20mm,平均(13.63±2.37)mm,其中11例為多發性結石,其余為單發;男22例,女13例;年齡29~77歲,平均(55.2±10.7)歲。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會審核批準。
1.2 方法
觀察組患者采用內鏡逆行性胰膽管造影術治療。術前患者予以鹽酸哌替啶、地西泮止痛、鎮定。十二指腸鏡(奧林巴斯公司,型號:JF-260)經口置入,于大乳頭處在導絲引導下行乳頭切開刀膽道插管,通過造影劑明確結石情況,并據此切開乳頭,取石籃網(威爾遜·庫克公司,型號:MSB-2X4,批號:w4163363)取石。大塊結石可先予以球囊擴張或機械碎石,取石后殘余小結石則可選擇取石囊拖取[8]。術后置鼻膽管引流管,禁食禁水1d。對照組患者采用常規腹腔鏡手術治療。患者全身麻醉后建立二氧化碳氣腹,置入套管和腔鏡器械,膽總管以電凝鉤暴露充分,抽取膽汁以明確膽總管位置。切開后以取石鉗或取石網清理結石,置T管后縫合膽總管,經Winslons孔進行引流。兩組患者術后均予抗感染等常規治療,并隨訪6個月[9]。
1.3 觀察指標
比較兩組患者術中出血量、手術時間、住院時間及住院費用;予每位患者分發視覺模擬評分法(visual analogue scale,VAS)量表,評估兩組患者術后1d、7d及14d的疼痛程度,若患者出院則通過電話隨訪獲取評估結果[10]。另統計切口感染、切口出血、嘔吐等術后并發癥發生情況以及術后6個月復發情況。
1.4 統計學分析
應用SPSS23.0統計學軟件對數據進行分析,計量資料以()表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術情況比較
觀察組患者手術時間、術中出血量、住院時間及住院費用均明顯低于對照組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者手術情況比較(±s)
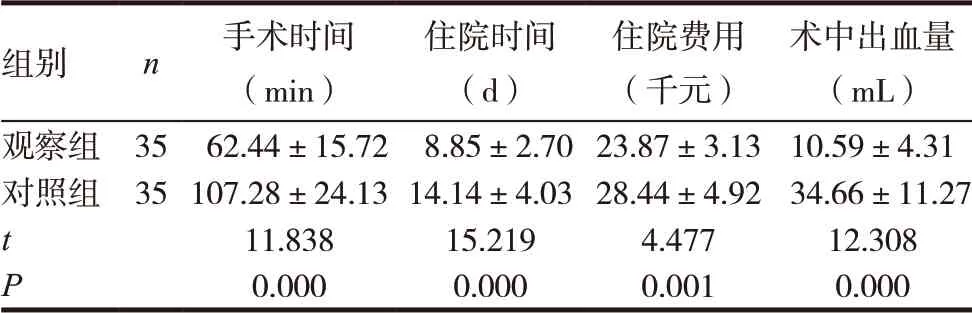
表1 兩組患者手術情況比較(±s)
組別 n 手術時間(min)住院時間(d)住院費用(千元)術中出血量(mL)觀察組 35 62.44±15.72 8.85±2.7023.87±3.13 10.59±4.31對照組 35107.28±24.1314.14±4.0328.44±4.92 34.66±11.27 t 11.838 15.219 4.477 12.308 P 0.000 0.000 0.001 0.000
2.2 兩組患者術后疼痛情況比較
采用VAS量表評估顯示,觀察組患者術后7d及14d的評分均顯著低于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者術后疼痛情況比較(±s,分)
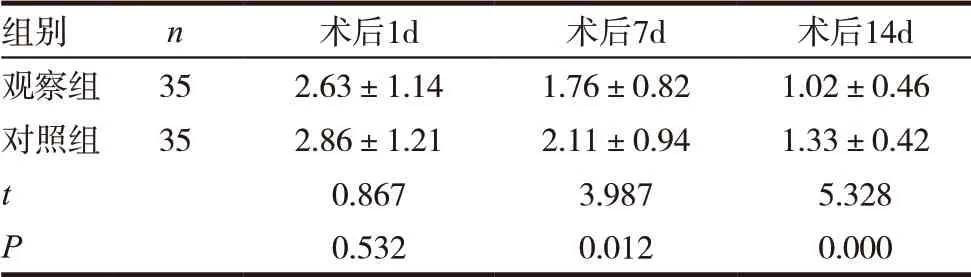
表2 兩組患者術后疼痛情況比較(±s,分)
組別 n 術后1d 術后7d 術后14d觀察組 35 2.63±1.14 1.76±0.82 1.02±0.46對照組 35 2.86±1.21 2.11±0.94 1.33±0.42 t 0.867 3.987 5.328 P 0.532 0.012 0.000
2.3 兩組患者術后并發癥發生情況的比較
兩組患者切口感染、切口出血及嘔吐的發生率比較,差異無統計學意義(P>0.05),而觀察組患者術后并發癥總發生率顯著低于對照組,差異有統計學意義(P<0.05),見表3。
2.4 兩組患者膽總管結石復發率比較
兩組患者均術后隨訪6個月,隨訪結果顯示對照組患者1例復發膽總管結石,其復發率為2.86%;而觀察組患者6個月內無復發病例。兩組患者復發率比較,差異無統計學意義(χ2=1.014,P=0.314)。
3 討論
近年來隨著微創手術的不斷發展,基于內鏡技術的多種術式在臨床上的實踐不斷增多,目前對于膽總管結石的取石手術治療,采用腹腔鏡進行微創取石術以及內鏡逆行性胰膽管造影術均較為常用,但二者的選擇無明確的手術依據[11-12]。因此本研究比較了上述兩種術式對膽總管結石患者的臨床應用價值,為選擇手術方案提供更多的理論支持。結果顯示,采用內鏡逆行性胰膽管造影術的患者手術時間、術中出血量、住院時間及住院費用均明顯低于常規內鏡手術治療的患者,且前者術后7d及14d的VAS評分更低,表明有助于降低患者的術中損傷與術后疼痛,并降低患者的經濟負擔。
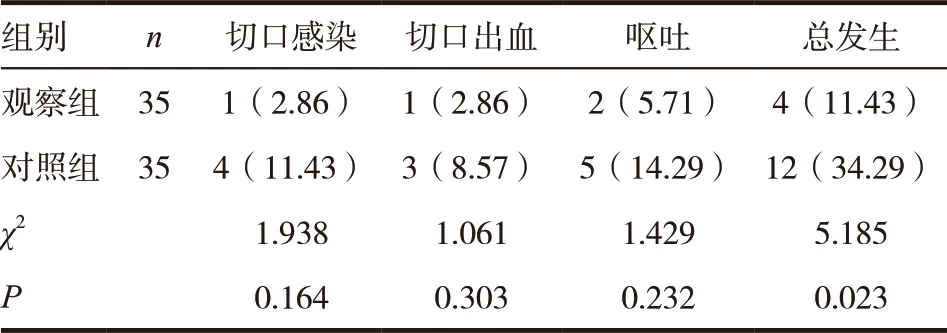
表3 兩組患者術后并發癥發生率的比較[n(%)]
近期的報道認為,內鏡逆行性胰膽管造影術可引發術后出血、結石復發、胰腺炎等術后并發癥,并認為這多與術中切開乳頭括約肌有關[13]。在本研究中兩組患者術后切口感染、切口出血以及嘔吐的發生率比較,差異無統計學意義,但常規內鏡手術治療的患者術后并發癥總發生率顯著高于內鏡逆行性胰膽管造影術患者。此外,術后6個月內鏡逆行性胰膽管造影術患者均未出現結石復發,常規內鏡手術治療的患者復發1例,兩組復發率差異無統計學意義,而降低復發率是提高取石術療效的重要目標。目前認為內鏡下括約肌切開時切開不夠充分或凝血電流過高,易于導致乳頭口狹窄,膽汁流通不暢,這是結石復發重要的的潛在危險因素之一,因此術中規范操作對于降低結石復發至關重要。值得注意的是,在本研究中兩組患者術后均未出現胰腺炎。研究者考慮術后胰腺炎的發生率與手術時間過長相關,而本研究手術時間低于相關研究的報道,表明熟練手術操作以縮短手術時間,有助于降低胰腺炎等術后并發癥的發生[14]。而葉誠等[15]回顧性分析了內鏡逆行胰膽管造影術后膽總管結石復發的相關因素,認為結石復發主要與膽總管高度擴張有關,與術式無主要關聯。而內鏡逆行性胰膽管造影術創傷較小,對于復發患者的治療也具有較大的優勢。
綜上所述,內鏡逆行性胰膽管造影術治療膽總管結石安全有效,具有較高的臨床應用價值。

