皮膚Neurothekeoma 6例臨床病理特征分析
張 艷,景 紅,趙 陽
皮膚Neurothekeoma首次由Gallager和Helwig于1980年報道,其屬于軟組織腫瘤,臨床少見,主要發(fā)生于年輕人頭頸部及上肢,女性較多見。根據(jù)背景黏液不同,Neurothekeoma分為3種類型:黏液型(黏液樣基質(zhì)>50%)、細胞型(黏液樣基質(zhì)<10%)及混合型(黏液樣基質(zhì)10%~50%)[1]。腫瘤組織學形態(tài)變化較大,免疫組化標記無特異性,發(fā)生率低,診斷較為困難[2-3]。本文現(xiàn)收集6例皮膚Neurothekeoma,探討其臨床病理學特征、診斷及鑒別診斷。
1 材料與方法
1.1 材料收集2006年1月~2017年12月河南大學附屬淮河醫(yī)院病理科及河南省開封市人民醫(yī)院病理科存檔的皮膚腫瘤,行免疫組化檢測,最后確診皮膚Neurothekeoma 6例,其中3例經(jīng)四川大學華西醫(yī)院病理科會診。6例患者中女性4例,男性2例,年齡17~59歲,平均25歲。2例位于鼻部,1例位于耳后,2例位于前臂,1例位于腹壁。病史1~2年,均無外傷或蚊蟲叮咬史,腫瘤生長緩慢,無明顯的臨床癥狀,肉眼見孤立的結節(jié)或斑塊狀突起,不活動,顏色和正常皮膚相當或稍紅,表面光滑、無破潰。6例患者均行手術完整切除術,隨訪12~48個月,無復發(fā)及轉移。
1.2 方法手術切除標本均經(jīng)10%中性福爾馬林固定,常規(guī)脫水,石蠟包埋,切片,光鏡檢查。6例均行免疫組化EnVision兩步法染色,抗體包括vimentin、NKI/C3、CD10、D2-40、CK、EMA、NSE、HMB-45、SOX10、CD34、SMA、Calponin、desmin、S-100蛋白及Ki-67,均購自福州邁新公司和DAKO公司。
2 結果
2.1 眼觀腫塊表面皮膚光滑,無破潰,腫塊長徑0.4~2.2 cm,切面灰白色,實性,質(zhì)韌,界限清楚,無包膜。其中1例切面可見較多黏液,均未見出血及壞死。
2.2 鏡檢根據(jù)腫瘤間質(zhì)內(nèi)黏液含量,將腫瘤分為兩組。(1)普通型Neurothekeoma(4例),真皮及皮下淺層見多個大小、形狀不一的結節(jié),結節(jié)內(nèi)細胞主要呈漩渦狀排列(圖1),部分呈束狀或巢狀結構,細胞疏密不等。結節(jié)之間或結節(jié)內(nèi)可見多少不等的膠原纖維束及黏液,黏液豐富區(qū)域細胞排列較雜亂、無規(guī)律(圖2),周圍可見散在及灶片狀淋巴細胞浸潤。腫瘤細胞呈上皮樣或梭形,胞質(zhì)豐富、嗜酸,界限不清,細胞核空泡狀,部分細胞核稍增大,可見小核仁,核分裂象偶見;其中1例間質(zhì)內(nèi)可見黑色素沉著。(2)細胞型Neurothekeoma(2例),腫瘤細胞豐富,背景無黏液。其中1例腫瘤呈小巢狀或束狀排列,可見大量增生的膠原纖維分隔(圖3),局部呈“魚骨樣”結構(圖4),并局灶累及皮下脂肪組織。腫瘤細胞主要為短梭形,細胞形態(tài)溫和,核仁不明顯,核分裂象不易見。1例腫瘤呈葉狀結構,邊界清楚。細胞多呈上皮樣,胞質(zhì)豐富、紅染,部分細胞核增大,空泡狀,可見核仁及核分裂象(3~4個/10 HPF),局灶可見病理性核分裂及破骨樣巨細胞,腫瘤界限清楚(圖5)。6例腫瘤均未見壞死,未累及表皮。
2.3 免疫表型6例NKI/C3(圖6)、CD10(圖7)、D2-40、vimentin均陽性,2例NSE陽性,1例SMA陽性,CK、EMA、Calponin、desmin、HMB-45、SOX10、CD34、S-100蛋白均陰性,Ki-67增殖指數(shù)1%~10%。
3 討論
皮膚Neurothekeoma屬于間葉源性腫瘤,臨床少見,偶爾發(fā)生于乳腺、口腔、脊髓及顱內(nèi)等[4]。局部外傷和雌激素水平增高可能是該腫瘤的誘發(fā)因素[5]。Neurothekeoma組織學起源仍不太清楚,近年研究發(fā)現(xiàn)Neurothekeoma可能屬于纖維組織細胞瘤[6]。目前,Neurothekeoma的相關國外文獻報道較多,國內(nèi)報道較少,僅丁華等[7]報道8例,其中男性3例,女性5例,年齡12~64歲,平均31歲。本組患者年齡17~59歲,平均25歲,腫物生長緩慢,呈孤立的實性結節(jié)或斑塊狀突起,不活動,手術完整切除,未見復發(fā)及轉移,與文獻報道類似[1,7-9]。
本組3例屬于混合型Neurothekeoma,2例屬于細胞型Neurothekeoma,1例為黏液型Neurothekeoma。Neurothekeoma組織學特征[1,7-9]:(1)腫瘤細胞呈梭形或上皮樣,胞質(zhì)豐富、紅染,界限不清,細胞核呈泡狀,部分細胞具有輕度的異型性;(2)腫瘤多呈小結節(jié)狀,結節(jié)內(nèi)細胞呈漩渦狀排列,部分呈巢狀或束狀,可見多少不等的膠原纖維分隔及黏液基質(zhì);(3)細胞型Neurothekeoma組織學形態(tài)變化大,可出現(xiàn)結節(jié)狀、束狀、葉狀或條索狀結構,部分可見破骨樣巨細胞;(4)免疫表型相似,本組有1例局部可見黑色素沉著;2例細胞型Neurothekeoma背景均未見黏液,細胞豐富,其中1例腫瘤局部呈“魚骨樣”結構,局灶累及皮下脂肪組織,細胞形態(tài)溫和,核分裂象不易見;1例細胞為上皮樣,部分細胞核增大,可見核仁及核分裂象(3~4個/10 HPF),并可見病理性核分裂。細胞型Neurothekeoma還可有周圍橫紋肌組織、神經(jīng)周或血管侵犯,研究發(fā)現(xiàn)非典型組織學改變并未提示其有明顯的侵襲性行為[8-10]。本組患者表皮均未見顯著改變,Weng等[11]報道1例Neurothekeoma伴表皮破潰,易誤診為基底細胞癌。
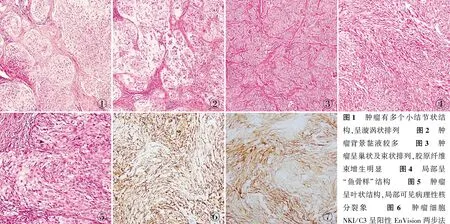
圖7腫瘤細胞CD10呈陽性 EnVision兩步法
免疫表型:大部分Neurothekeoma表達NKI/C3和CD10,部分表達MiTF、D2-40、CD68、NSE及SMA[7-9,12-13]。雖然這些抗體均不具有特異性,但聯(lián)合使用有助于該腫瘤的診斷。同時,Stratton等[9]強調(diào)Neurothekeoma典型上皮樣細胞巢的存在,即使是小灶性,也是其診斷的線索之一。本組6例NKI/C3、CD10、D2-40、vimentin均陽性,2例NSE陽性,1例SMA陽性,CK、EMA、Calponin、desmin、HMB-45、SOX10及CD34、S-100蛋白均陰性,與文獻報道結果類似。
鑒別診斷:(1)神經(jīng)鞘黏液瘤,過去認為兩者屬于同一瘤譜,近年研究認為兩者是不同的腫瘤類型。神經(jīng)鞘黏液瘤多發(fā)于40歲,男女發(fā)病率相當,好發(fā)于指端,尤其是手指。組織學界限清楚,呈多個小結節(jié)狀,背景黏液豐富,細胞呈星芒狀、梭形、指環(huán)樣及上皮樣,切除不完整時,局部復發(fā)率較高。免疫組化標記EMA、S-100蛋白有助于鑒別。(2)叢狀纖維組織細胞瘤,好發(fā)于兒童及青少年,肢體真皮深層或皮下組織內(nèi)好發(fā)。組織學主要呈叢狀或多結節(jié)排列,由單核、多核組織細胞和增生的纖維母細胞或肌纖維母細胞組成[14]。有時兩者形態(tài)學不易區(qū)分,丁華等[7]認為兩者是否構成同一瘤譜還有待于進一步分析。(3)色素細胞腫瘤,包括Spitz痣和惡性黑色素瘤,Neurothekeoma可表達NKI/C3和MiTF,不表達HMB-45和SOX10、S-100蛋白。(4)上皮樣纖維組織細胞瘤,主要發(fā)生于成人,以下肢最多見。瘤細胞呈上皮樣,胞質(zhì)豐富、嗜酸,但較少呈多個小結節(jié)或巢狀排列,富含小血管。文獻報道上皮樣纖維組織細胞瘤表達ALK,熒光原位雜交檢測可顯示ALK重排[15]。(5)其他梭形細胞腫瘤,如皮膚神經(jīng)源性腫瘤、平滑肌腫瘤及纖維肉瘤等,免疫組化染色有助于鑒別。
綜上所述,皮膚Neurothekeoma屬于少見的間葉源性腫瘤,免疫組化標記無特異性,易與多種疾病混淆,需提高臨床與病理醫(yī)師的認識水平。同時,由于部分病例存在細胞異型性和(或)組織學上的“侵襲性”,故建議手術完整切除并密切隨訪[4]。
(本文獲四川大學華西醫(yī)院病理科郭立新老師會診,特此致謝!)

