盆底肌訓練聯合補中益氣湯治療產后盆底功能障礙的臨床觀察
王俊榮
盆底功能障礙是女性婦科疾病,多發于產后,可造成患者性功能障礙、壓力性尿失禁、盆腔器官脫垂等癥狀,該病發病原因與退行性變化、長期腹壓增加、分娩損傷、盆底組織發育不良有關[1,2]。臨床治療該病的方法有多種,其中盆底肌訓練是不可缺少的一環。近年來,中藥逐漸被應用于陰道炎等多種婦科疾病中,被證實在盆底功能障礙治療中也具有一定療效。鑒于此,本研究選取了70例產后盆底功能障礙患者,進一步探討盆底肌訓練聯合補中益氣湯治療產后盆底功能障礙的療效。具體如下。
1 資料與方法
1.1 一般資料選擇2018年1月—2019年1月我院收治的產后盆底功能障礙患者70例,采用隨機數字表法分為對照組(35例)和觀察組(35例)。對照組年齡23~38歲,平均年齡(34.72±3.13)歲;孕周34~42周,平均孕周(39.17±1.56)周;身體質量指數(BIM)18~26 kg/m2,平均(23.12±0.83)kg/m2;壓力性尿頭禁輕度8例,中度12例,重度15例。觀察組年齡22~39歲,平均年齡(34.65±3.25)歲;孕周34~42周,平均孕周(39.23±1.45)周;身體質量指數(BIM)18~26.5 kg/m2,平均(23.37±0.64)kg/m2;壓力性尿失禁輕度14例,中度11例,重度10例。統計學比較2組一般資料,差異無統計學意義(P>0.05),研究結果具有可對比性。
1.2 診斷標準(1)西醫診斷標準:符合《中華婦產科學》[3]中有關診斷標準,并經婦科檢查確診;(2)符合《中藥新藥臨床研究指導原則》[4]中氣虛證,主癥:少氣懶言、神疲乏力、小便頻多、老則小腹下墜加劇;次癥:帶下色白質稀或量多、自汗;苔薄白、舌淡胖、脈緩弱。
1.3 入選標準(1)納入標準:①符合上述診斷標準;②產婦均為經陰道分娩;③指壓試驗結果為陽性;④產后有陰道腫物脫出,咳嗽、大笑時尿液不自主流出等癥狀。(2)排除標準:①合并生殖系統潰瘍病或腫瘤史者;②孕前有盆腔器官脫垂及尿失禁等病;③產婦為多胎妊娠;④新生兒體質量過重;⑤臨床資料不全者;⑥表達障礙或精神疾病者。
1.4 方法對照組實施盆底肌訓練,采用加拿大SA9800生物刺激反饋儀治療患者,患者需于治療前排空膀胱,取截石位,將探頭置入陰道內,指導患者收縮、放松陰道,探頭置入陰道內5~7 cm,25 min/次,2次/周。于訓練結束后,給予患者陰道啞鈴鍛煉,從輕到重,尺寸從大到小。觀察組實施盆底肌訓練(同對照組)聯合補中益氣湯,方劑組成:當歸、甘草、枳殼、柴胡、黨參、升麻、陳皮、白術各10 g,益母草、黃芪各15 g,取1000 ml水煎煮至200 ml,分2份于早晚溫服,1劑/d。2組患者均連續治療3個月。
1.5 評價指標治療3個月后,比較2組盆底肌電指標、尿失禁改善、性生活質量及中醫癥狀積分,(1)采用加拿大SA9800生物刺激反饋儀進行Glazer評估檢測患者前靜息電位、后靜息電位及60 s耐久收縮平均波幅,采用美國GE公司生產Voluson E8型彩色多普勒超聲診斷儀進行會陰超聲檢查,在壓力狀態下評估患者快肌肌力及慢肌肌力。(2)根據《女性尿失禁的分類及診斷標準》[5]將患者治療后尿失禁分為0級:正常;Ⅰ級:發生于劇烈壓力刺激時;Ⅱ級:發生于中度壓力刺激下;Ⅲ級:發生于輕度壓力刺激下。(3)記錄患者每周性生活頻率、性喚起時間及獲得高潮時間,評估患者性生活質量。(4)根據《中藥新藥臨床研究指導原則》[4]中有關內容評估中醫癥狀積分,對神疲、乏力、氣短、懶言、自汗進行計分,每項按癥狀無、輕、中、重記為0、2、4、6分,總分為0~30分,分值越高,患者癥狀越嚴重。
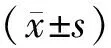
2 結果
2.1 盆底肌電指標觀察組治療后前靜息電位平均波幅、后靜息電位平均波幅均低于對照組,60 s耐久收縮平均波幅、快肌肌力及慢肌肌力均高于對照組,差異有統計學意義(P<0.05)。見表1。
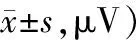
表1 2組盆底肌電指標比較 (例,
注:與同組治療前比較,1)P<0.05
2.2 尿失禁觀察組治療后尿失禁程度低于對照組,差異有統計學意義(Z=3.361,P=0.001)。見表2。
2.3 性生活質量觀察組治療后每周性生活頻率及獲得高潮時間均高于對照組,性喚起時間低于對照組,差異有統計學意義(P<0.05)。見表3。
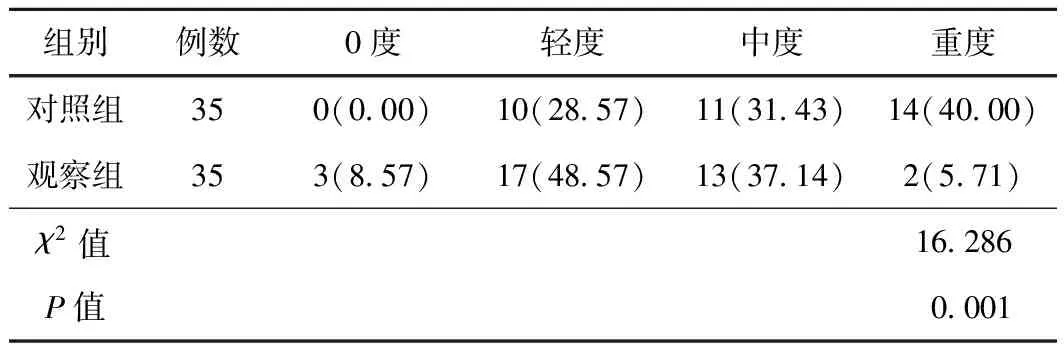
表2 2組患者尿失禁程度比較 (例,%)
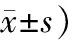
表3 2組患者性生活質量比較 (例,
2.4 中醫癥狀積分觀察組治療后中醫癥狀積分低于對照組,差異有統計學意義(P<0.05)。見表4。
表4 2組患者中醫癥狀積分比較 (例,分)
3 討論
盆底組織包括結締組織、神經及肌肉,其中,盆底肌肉是支撐、承托眾多盆腔臟器的組織器官,盆底功能障礙主要由盆底支持組織缺陷、損傷、退化引起。女性妊娠過程中,腹腔壓力及子宮體積增大,導致肌肉韌帶被動拉伸,經分娩后,盆底肌肉出現拉傷和松弛,盆底肌收縮能力降低,盆底支持能力降低,易引起盆底功能障礙。除此之外,胎兒過大、分娩時產婦用力不當等因素,也會引發產程異常,使盆底功能障礙發生率升高。患者發病后,病情輕微者無尿失禁,但存在陰道松弛,對生活質量有不利影響,并伴有尿頻、便秘癥狀,病情嚴重者有子宮脫垂、尿失禁及直腸脫垂等癥狀,嚴重影響患者生活質量。
臨床治療盆底功能障礙通常采用盆底肌肉訓練,可改善患者盆底肌力,促進患者盆底肌修復,但該方法見效慢,考慮到患者胞絡損傷、氣虛等因素,除對患者進行有效的盆底肌肉訓練外,還需另外采取內服藥物,實現內外共同調節,以迅速改善患者病情。中醫認為,盆底功能障礙基本病因為脾腎肝失調、氣機下陷、運化失常、肌肉失養、經脈松弛、而致無力,其病機在于沖任不固,提攝無力,治療應以補氣升陽,益氣固脫為原則[6]。本研究結果顯示,觀察組治療后前靜息電位平均波幅、后靜息電位平均波幅均低于對照組,60 s耐久收縮平均波幅、快肌肌力及慢肌肌力均高于對照組,尿失禁程度低于對照組,每周性生活頻率及獲得高潮時間均高于對照組,性喚起時間低于對照組,中醫癥狀積分低于對照組,表明盆底肌訓練聯合補中益氣湯可有效改善盆底功能障礙,促進患者癥狀恢復,改善性生活質量。分析其原因在于,補中益氣湯由多種中藥組成,其中,黃芪為君藥,可斂汗固脫、益氣固表;其余諸藥共為臣藥,益母草利水消腫、活血;白術可益氣健脾;陳皮健脾理氣;升麻升陽舉陷、發表透疹;黨參益肺健脾、補中益氣;柴胡升陽舉陷、疏肝解郁;枳殼清脹行滯、寬中理氣;當歸活血補血;甘草益氣補脾、調和諸藥[7]。諸藥配伍,共奏補氣升陽,益氣固脫之功,與治療原則吻合,使氣陷得升、氣虛得補,故可收效。現代藥理學研究還發現,黃芪可調節免疫、促進核酸代謝;益母草可興奮子宮、促進子宮平滑肌收縮;白術抗利尿、保肝利膽;升麻降溫解熱、鎮痛抗炎、增強免疫功能;黨參可增強免疫功能;柴胡可抗炎、鎮靜;枳殼可抑尿;甘草可抗炎、抗過敏、調節免疫功能;該藥可廣泛應用于胃黏膜脫垂、低熱、子宮功能性出血、肌無力等多種疾病[8]。而本研究采用補中益氣湯治療盆底功能障礙,并結合盆底肌訓練,可抗利尿,緩解尿失禁癥狀,激活、喚醒子宮運動,提高子宮肌張力。盆底肌肉肌力提升后,患者性生活質量得到改善。
綜上所述,盆底肌訓練聯合補中益氣湯治療產后盆底功能障礙效果較好,可促進患者盆底肌功能恢復,緩解癥狀,改善性生活質量,促使患者獲益。

