淋巴結區域引流在頸淋巴結結核手術術式選擇的導向性研究
靳民路
(太原市第四人民醫院 外二科,山西 太原)
0 引言
頸部淋巴結結核又可稱之為頸部結核性淋巴結炎,是由結核分支桿菌感染頸部淋巴所致,主要表現為頸部單側或雙側出現大小不等的腫大淋巴結,兒童和青年是其主要的發病群體[1],2000 年統計淋巴結結核僅占各部位結核病的5.1%,卻占肺外結核病的30%~40%。全身各組淋巴結均可發生結核,但最常見的是頸部,據報道淋巴結結核80%以上發生在頸部[2]。頸淋巴結結核的主要癥狀為淋巴結腫大、營養不良、貧血、低熱、疲乏等,該疾病可誘發患處發生癌變或者膿腫,導致患者出現呼吸道梗阻,甚至可能危及患者的生命健康安全[3]。該疾病的治療手段有藥物治療、手術治療等,其中手術治療方法包括頸淋巴結清掃術、功能性區域淋巴結清掃術以及局部淋巴摘除等,但有研究表明,在淋巴結區域引流的基礎上,局部摘除術比功能性區域淋巴結清掃術的術后復發幾率更高。對此,本文就淋巴結區域引流在頸淋巴結結核手術術式選擇的導向性進行調研和分析,具體如下。
1 資料與方法
1.1 一般資料
選擇2018 年1 月至2019 年6 月到我院結核科接受頸淋巴結清掃術的160 例患者作為調研對象,以隨機法分為對照組(60 例)和觀察組(100 例)。對照組男23 例,女37 例;年齡12~74 歲,平均(46.59±5.25)歲;右頸48例,左頸52 例。觀察組男36 例,女64 例;年齡13~75 歲,平均(47.29±4.24)歲;右頸53 例,左頸47 例。兩組患者的一般資料無差異(P>0.05),可做比較。
納入標準:(1)符合頸淋巴結的臨床診斷標準;(2)病人及家屬積極配合并簽署知情同意書;(3)接受頸淋巴結手術治療的患者。
排除標準:(1)患有嚴重心肝腎等器官疾病者;(2)有神經功能和語言功能障礙者;(3)不愿參與調研者;(4)不愿接受淋巴結手術治療的患者。
1.2 方法
兩組患者均采用淋巴結手術方式,并且術后接受至少6個月的抗結核治療。
1.2.1 對照組
對照組患者接受頸部結核病灶清除術,具體操作如下:沿頸部腫塊表面皮膚變薄處切口,皮膚如受侵嚴重,則梭形切除之,暴露膿腔,清除膿液,并刮除膿腔壁壞死組織,探查與膿腔壁相連的深部竇道,切除竇道及深部壞死組織。術后規范抗結核治療6~9 個月。
1.2.2 觀察組
觀察組患者則采用功能性區域淋巴結清掃術,操作如下:對患者進行氣管全麻,平臥體位,頭偏向健側;從胸鎖乳突肌后緣行縱行切口,游離皮瓣,到病灶周緣正常組織;避免破壞膿腔壁,污染術野,根據引流區域予以功能性區域頸淋巴結清掃。術中保護頸總動脈、頸內靜脈、肩胛舌骨肌、胸鎖乳突肌、副神經,臂叢神經,耳大神經、膈神經、枕小神經、迷走神經等。術后規范抗結核治療6~9 個月。
1.3 觀察指標
觀察并對比兩組患者術后切口愈合、頸部功能、復發情況以及患者的生活質量。采用簡明健康狀況調查量表(SF-36)判斷患者手術前后生活質量,評分越高則表示生活質量越好。
1.4 統計學方法
采用SPSS 21.0 分析,計量資料采用t 檢驗,以均數±標準差()表示;計數資料采用χ2檢驗,以率(%)表示,P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患者術后切口愈合、頸部功能及復發情況對比
實施不同的頸部淋巴結清掃術后,觀察組患者的切口愈合良好率、頸部功能正常率明顯高于對照組,復發率低于對照組(P<0.05),見表1。
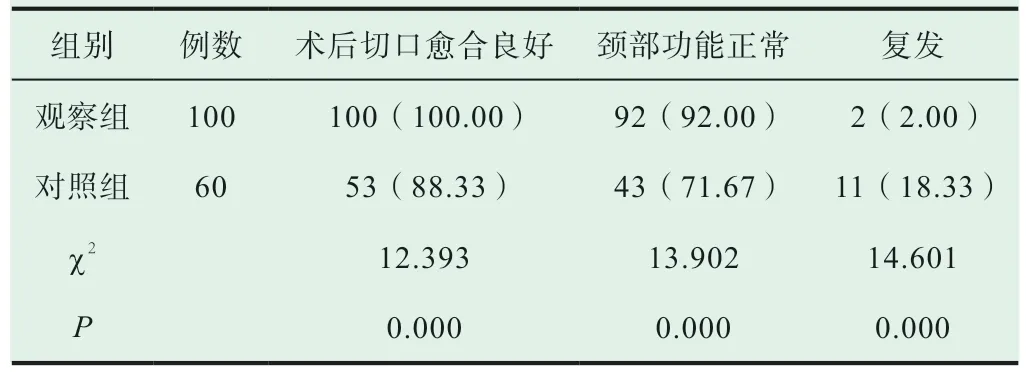
表1 術后切口愈合、頸部功能及復發情況對比[n(%)]
2.2 兩組患者手術前后生活質量情況對比
接受手術治療前,兩組患者的SF-36 評分無明顯差異(P>0.05);接受手術治療后,觀察組患者的生理功能、健康狀況、精神狀態評分明顯高于對照組(P<0.05),見表2。
表2 兩組患者的SCL-90 評分對比 分)
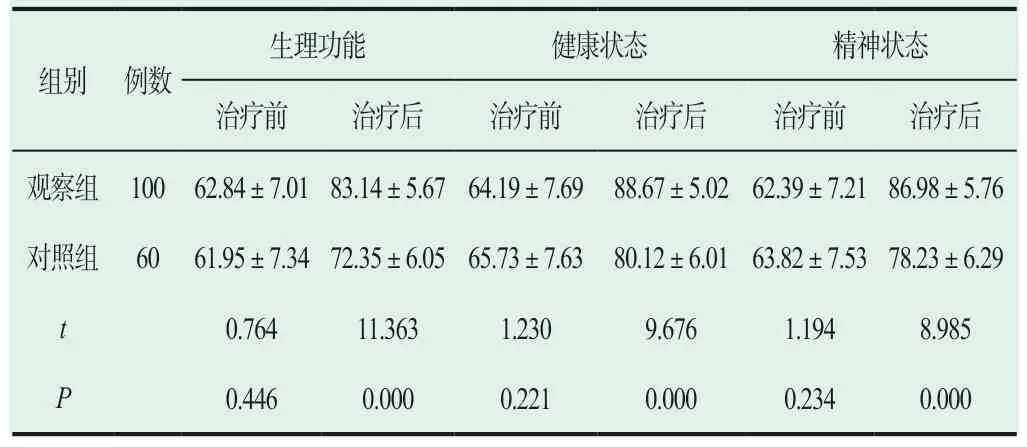
表2 兩組患者的SCL-90 評分對比 分)
生理功能 健康狀態 精神狀態組別 例數治療前 治療后 治療前 治療后 治療前 治療后觀察組 100 62.84±7.01 83.14±5.67 64.19±7.69 88.67±5.02 62.39±7.21 86.98±5.76對照組 60 61.95±7.34 72.35±6.05 65.73±7.63 80.12±6.01 63.82±7.53 78.23±6.29 t 0.764 11.363 1.230 9.676 1.194 8.985 P 0.446 0.000 0.221 0.000 0.234 0.000
3 討論
在結核桿菌感染上呼吸道或隨食物在口腔及鼻咽部后,沿著淋巴管到達頸部淺、深層淋巴結各部位,形成淋巴結結核,一般比較常見的是單側性頸淋巴結受累。感染途徑多為:①肺部→縱膈→靜脈角→頸部;②扁桃體、鼻、咽→頸部;③肺尖病變→血液→頸部;④結核初染后發生潛在血行播散至任何部位的淋巴結。其中以②的途徑可能性最大[4]。近些年在我國,頸淋巴結結核的發病率也在增加,對人們的生活和工作造成嚴重的影響,而隨著醫生和學者對該疾病的深入研究,目前我國已研制出多種治療該疾病的藥物以及手術方式可供患者選擇,手術治療聯合藥物治療提高了該疾病的治愈率。
本文針對淋巴結區域引流在頸淋巴結結核手術術式選擇的導向性進行了調研和分析,頸淋巴結結核最常見發病部位是Ⅱ、Ⅲ、Ⅳ區,部分合并Ⅰ區以及縱隔2R,2L 區。目前我國主要有三類治療頸淋巴結結核的手術方式:①穿刺抽膿;②切開引流加壞死組織清除術;③局部淋巴結摘除術,該手術方式適合治療的發病部位較少,而且術后復發的可能性較大,一般情況下不推薦該手術方法;④頸淋巴結清掃術,該手術方式是一種創傷較大的方法,術后復發可能性小,但并發癥多;⑤功能性區域淋巴結清掃術,該方式可用于治療位于頸部各區的淋巴結結核,可以選擇性針對淋巴結引流區域進行手術,創傷較小,病灶清除徹底,筆者較為推薦此手術方法。本文采用的功能性區域淋巴結清掃術可明顯減少術后患者出現頸部畸形或頸及肩部功能障礙,提高了患者的生存質量;減少了創面,縮短了患者療程,減輕了患者的經濟負擔;同時降低了該疾病的復發率,提高了治愈率,改善了患者的生活質量。本文研究結果顯示,觀察組患者的切口愈合良好率、頸部功能正常率明顯高于對照組,復發率低于對照組;且觀察組的生理功能、健康狀況、精神狀態評分明顯高于對照組,這與江洋等[5]研究結果一致。
綜上所述,根據患者頸部淋巴結引流區域的情況,再結合患者臨床表現,采用相對應淋巴結區域淋巴結清掃術術式,可在最大程度上減小手術切口長度,縮短患者切口愈合時間,提高治療效果,故頸部淋巴結引流區域對頸部淋巴結結核的手術方式有較好的導向性;但由于結核病的特殊性,手術治療只是一個方面,該疾病的治療需要患者接受全身規范抗結核治療;同時功能性區域淋巴結清掃術相較于頸淋巴結清掃術,仍然存在復發的風險,尚需進一步更大樣本的分析及研究。

