納布啡聯合丙泊酚對行腸道內鏡黏膜下剝離術患者血流動力學和應激反應的影響*
劉傳輝,韋寶石,邱慶明,陳 浩,付 綱
(1. 武警貴州總隊醫院,貴州 貴陽 550005;2. 中國人民解放軍聯勤保障部第925 醫院,貴州 貴陽 553009)
外科手術是治療消化道惡性腫瘤的首選方法,但破壞了胃腸道正常解剖結構,并影響其功能,同時外科手術創傷極大,預后欠佳[1-2]。經內鏡黏膜下剝離術(ESD)是經內鏡黏膜切除術發展形成的新的內鏡微創技術,可有效剝離完整病變部位,并提供準確病理診斷資料[3]。ESD 具有創傷小、安全性高、術后恢復快等優勢。但腸道ESD 作為有創手術,操作難度高,手術時間較長,術中操作及麻醉藥物往往會刺激機體交感神經興奮,機體發生不同程度應激反應,從而引起血流動力學波動[4]。術中良好的麻醉可保證手術的順利進行,同時還可最大限度減輕機體各類刺激[5-6]。丙泊酚為臨床常用靜脈麻醉藥物,廣泛用于腸道手術,但鎮痛效果較差,常與其他麻醉藥物聯用[7]。納布啡為阿片受體激動拮抗藥,鎮痛效果確切,且對呼吸的抑制作用較小[8]。本研究中探討了納布啡聯合丙泊酚對行腸道ESD 患者血流動力學及應激反應的影響。現報道如下。
1 資料與方法
1.1 一般資料
納入標準:具備手術指征,擬行腸道ESD;美國麻醉醫師協會(ASA)麻醉分級Ⅰ~Ⅱ級;無麻醉藥物過敏史;手術操作由同一組醫師完成。本研究經武警貴州總隊醫院醫學倫理委員會批準,患者及其家屬均簽署知情同意書。
排除標準:凝血功能障礙;心、肝、肺、腎等重要臟器功能障礙;精神疾病,無法配合完成研究。
病例選擇與分組:選取武警貴州總隊醫院2016 年10 月至2019 年3 月收治擬行腸道ESD 的患者105 例,按隨機數字表法分為對照組(52 例)和研究組(53 例)。兩組患者一般資料比較,差異無統計學意義(P >0.05),具有可比性。詳見表1。

表1 兩組患者一般資料比較
1.2 方法
兩組患者術前均常規禁飲、禁食8 h,入室后開放上肢靜脈通路,連接常規心電設備,監測心率(HR)、平均動脈壓(MAP)、脈搏血氧飽和度(SpO2)等。對照組患者取左側臥位,緩慢靜脈注射枸櫞酸舒芬太尼注射液(宜昌人福藥業有限責任公司,國藥準字H20054256,規格為每瓶按C22H30N2O2S 計5 mL ∶250 μg)0.05 μg/kg,注射60 s;5 min 后持續靜脈泵注丙泊酚乳狀注射液(廣東嘉博制藥有限公司,國藥準字H20133360,規格為每瓶50 mL ∶500 mg),泵注速率為2 mg/(kg·h),直至患者睫毛反射消失完全入睡后實施腸道ESD 手術。研究組患者取左側臥位,靜脈注射鹽酸納布啡注射液(宜昌人福藥業有限責任公司,國藥準字H20130127,規格為每支2 mL ∶20 mg)0.1 mg/kg,注射60 s;5 min 后持續靜脈泵注丙泊酚乳狀注射液,泵注速率為2 mg/(kg·h),直至患者睫毛反射消失完全入睡后實施腸道ESD。手術過程中若患者出現痛苦表情或體動反應,可適量追加丙泊酚乳狀注射液以維持麻醉。若出現SpO2<90%或呼吸頻率(RR) <6 次/ 分等呼吸抑制現象時,可予面罩吸氧、呼吸囊加壓等輔助通氣。若患者血壓低于基礎血壓的30%時,可靜脈注射麻黃堿以升壓。若患者HR<60 次/分時,則予0.5 mg 阿托品。
1.3 觀察指標
記錄患者麻醉前5 min(T1)、麻醉開始(T2)、手術開始5 min(T3)、手術開始30 min(T4)、術畢拔管(T5)的HR,MAP,SpO2;于各時間點抽取患者肘靜脈血3 mL,2 900 r/min 離心12 min,分離血清。以熒光法檢測血清中去甲腎上腺素(NE)水平,采用放射免疫法檢測血清中皮質醇(Cor)水平,試劑盒均購自南京建成生物科技有限公司,嚴格按說明書操作。記錄丙泊酚用量、完全蘇醒時間、麻醉喚醒時間及術后疼痛程度,術后疼痛程度采用視覺模擬評分(VAS)法[9]判定,分數為0 ~10 分,分數越高疼痛程度越嚴重。觀察患者術中不良反應發生情況。
1.4 統計學處理
2 結果
結果見表2 至表5。
表2 兩組患者血流動力學指標比較( ± s)

表2 兩組患者血流動力學指標比較( ± s)
注:與本組T1 時間點比較,a P <0.05;與對照組同時點比較,b P <0.05。表3 同。
組別對照組(n =52)時間點T1 T2 T3 T4 T5研究組(n =53)T1 T2 T3 T4 T5 HR(次/分)85.65 ±9.17 80.81 ±11.26a 76.22 ±12.29a 74.79 ±9.27a 82.75 ±10.22 85.57 ±10.17 80.92 ±12.27a 76.36 ±11.28a 74.88 ±12.26a 82.82 ±12.13 MAP(mmHg)84.65 ±8.72 78.91 ±6.58a 74.04 ±8.35a 72.15 ±9.46a 81.52 ±10.74 84.61 ±9.69 78.99 ±6.44a 74.27 ±8.54a 72.28 ±9.32a 81.74 ±10.59 SpO2(%)99.87 ±2.34 96.02 ±1.23a 96.19 ±1.51a 96.25 ±1.87a 99.43 ±1.65 99.85 ±1.33 98.37 ±1.73ab 98.46 ±1.71ab 98.51 ±1.29ab 99.64 ±0.96
表3 兩組患者應激反應指標比較( ± s)
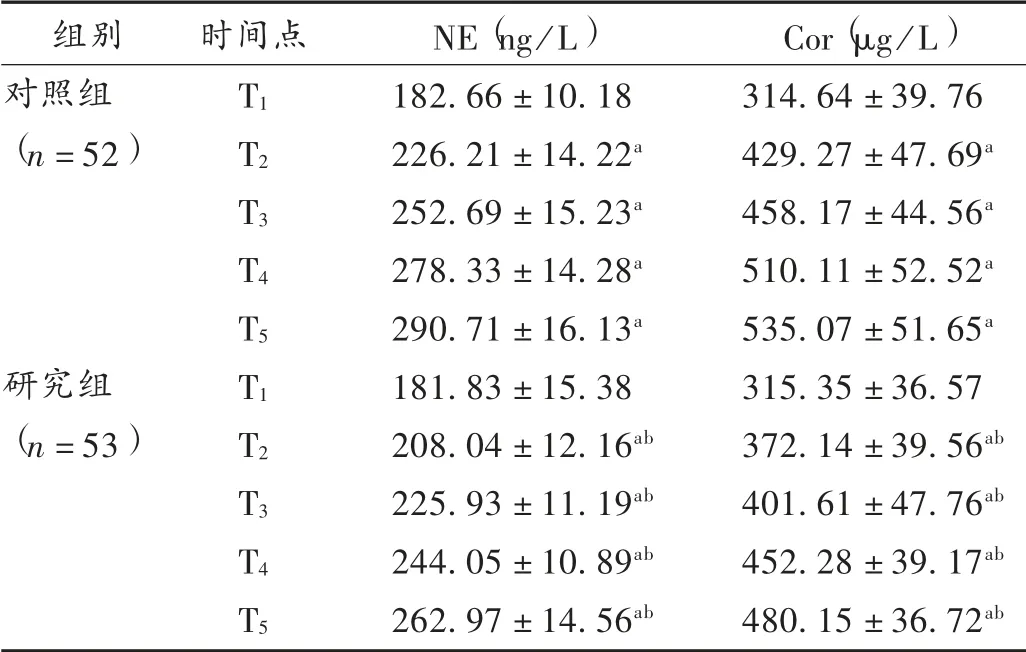
表3 兩組患者應激反應指標比較( ± s)
組別對照組(n =52)研究組(n =53)時間點T1 T2 T3 T4 T5 T1 T2 T3 T4 T5 NE(ng/L)182.66±10.18 226.21±14.22a 252.69±15.23a 278.33±14.28a 290.71±16.13a 181.83±15.38 208.04±12.16ab 225.93±11.19ab 244.05±10.89ab 262.97±14.56ab Cor(μg/L)314.64 ±39.76 429.27 ±47.69a 458.17 ±44.56a 510.11 ±52.52a 535.07 ±51.65a 315.35 ±36.57 372.14 ±39.56ab 401.61 ±47.76ab 452.28 ±39.17ab 480.15 ±36.72ab
表4 兩組患者圍術期指標比較( ± s)
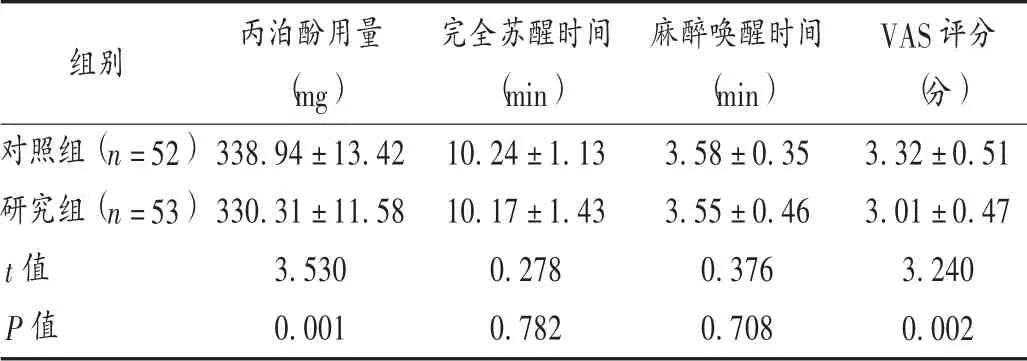
表4 兩組患者圍術期指標比較( ± s)
組別對照組(n =52)研究組(n =53)t 值P 值丙泊酚用量(mg)338.94±13.42 330.31±11.58 3.530 0.001完全蘇醒時間(min)10.24±1.13 10.17±1.43 0.278 0.782麻醉喚醒時間(min)3.58±0.35 3.55±0.46 0.376 0.708 VAS 評分(分)3.32±0.51 3.01±0.47 3.240 0.002

表5 兩組患者術中不良反應發生情況比較[例(%)]
3 討論
ESD 作為微創手術,刺激小、效果確切,是治療腸道癌癥早期及癌前病變的重要方法[10]。但該類手術操作耗時長、技術難度高、手術器械繁雜,故對麻醉效果的要求也相對嚴格。丙泊酚是無痛胃腸鏡檢查中最常用的麻醉藥物,但對循環影響大,易抑制呼吸,加之鎮痛效果較弱,為適應手術要求而不得不加大劑量,常致體動、呼吸抑制等不良反應,嚴重者甚至影響手術操作[11]。陳海濤等[12]的研究顯示,羥考酮聯合丙泊酚用于無痛纖維結腸鏡檢查術,有利于手術的正常進行。華震等[13]的研究表明,丙泊酚聯合3 種阿片類藥物均可安全有效地用于老年患者結腸鏡檢查。可見,丙泊酚聯合阿片類藥物可用于無痛胃腸鏡治療。舒芬太尼雖屬強效阿片類鎮痛藥,起效迅速,但同時也是特異性阿片受體激動劑,與丙泊酚復合麻醉可能會增加呼吸抑制發生風險[14]。納布啡為阿片受體激動拮抗藥,具有激動-拮抗的雙重作用,既往研究證實其鎮痛效果與嗎啡相近[15]。由于納布啡在國內上市時間較短,其復合麻醉的安全性及有效性均需臨床進一步證實。
本研究結果顯示,兩組患者術中血流動力學均存在一定波動,但研究組T2,T3,T4時間點的SpO2高于對照組,可見納布啡聯合丙泊酚應用于腸道ESD,可在一定程度上減輕機體循環障礙,使用丙泊酚后,機體外周血管擴張,血管阻力降低,從而引起機體血流動力學波動。κ 受體主要分布在人脊髓后角膠狀質及固有層,參與鎮痛和神經免疫調節等;而μ 受體主要分布于痛覺、呼吸等有關區域,參與腦干區域的呼吸中樞[16]。聯用納布啡后,納布啡可通過激動κ 受體發揮中樞鎮痛作用,還可通過拮抗μ 受體引發的呼吸抑制作用,改善機體SpO2[17]。藥物和手術的操作均可引起機體不同程度的應激反應,適量的應激反應有利于機體恢復,但過度的應激反應會對機體造成損傷。本研究結果顯示,兩組患者不同時間點NE 及Cor 呈逐漸升高趨勢,研究組患者的升高趨勢明顯小于對照組,可見納布啡聯合丙泊酚可有效改善腸道ESD 患者術中的應激反應,這主要是因為阿片類藥物可作用于應激激素前體,或抑制垂體分泌腎上腺皮質激素,從而減輕機體應激反應,減少NE 及Cor 的大量分泌[18]。納布啡聯合丙泊酚麻醉還可有效減少丙泊酚用量,減少呼吸抑制、嗆咳、惡心嘔吐等不良反應的發生,鎮痛效果確切。
綜上所述,腸道ESD 術中麻醉選用納布啡聯合丙泊酚,可減輕對機體血流動力學和應激反應的影響,且能減少呼吸抑制、嗆咳、惡心嘔吐等不良反應的發生。

