JAS靜態牽伸結合拮抗肌針刺治療腦卒中后肌張力增高的療效觀察
顏洪亮 熊嘉盛 姚志瓊

【摘要】 目的 探討膝關節活動系統(JAS)靜態牽伸結合拮抗肌針刺治療腦卒中后肌張力增高的療效。方法 60例腦卒中后肌張力增高患者, 采用隨機數字表法分為實驗組和對照組, 各30例。對照組采用JAS靜態牽伸方法治療, 實驗組在對照組基礎上配合拮抗肌針刺治療。比較兩組患者不同時間段腱反射、肌張力和陣攣臨床痙攣指數(CSI)評分;不同時間段肢體運動功能(Fugl-Meyer)評分;治療前后日常生活活動能力評分;治療效果。結果 實驗組治療后腱反射、肌張力和陣攣CSI評分分別為(2.13±0.57)、(4.20±0.62)、(1.50±0.57)分,隨訪期腱反射、肌張力和陣攣CSI評分分別為(2.22±0.75)、(4.27±1.04)、(1.60±0.62)分, 均低于治療前的(2.97±1.07)、(5.33±2.19)、(2.50±0.90)分, 差異有統計學意義(P<0.05)。對照組治療后腱反射、肌張力和陣攣CSI評分分別為(2.43±1.01)、(4.80±1.34)、(1.97±0.81)分,隨訪期腱反射、肌張力和陣攣CSI評分分別為(2.60±0.65)、(4.87±1.05)、(2.10±0.92)分, 與治療前的(2.83±1.05)、(5.20±2.20)、(2.57±0.94)分比較, 差異無統計學意義(P>0.05)。實驗組治療后及隨訪期腱反射、肌張力和陣攣CSI評分低于對照組, 差異有統計學意義(P<0.05)。實驗組治療后及隨訪期Fugl-Meyer評分分別為(80.97±3.32)、(82.13±2.71)分, 均低于治療前的(38.63±5.57)分, 差異有統計學意義(P<0.05)。對照組治療后及隨訪期Fugl-Meyer評分分別為(66.87±4.56)、(65.97±4.25)分, 均低于治療前的(43.73±7.05)分, 差異有統計學意義(P<0.05)。實驗組治療后及隨訪期Fugl-Meyer評分均高于對照組, 差異有統計學意義(P<0.05)。實驗組和對照組治療后日常生活活動能力評分為(75.91±12.61)、(62.53±15.43)分, 均高于治療前的(44.72±11.23)、(44.86±11.64)分, 實驗組治療后日常生活活動能力評分高于對照組, 差異有統計學意義(P<0.05)。實驗組治療總有效率96.67%高于對照組50.00%, 差異有統計學意義(P<0.05)。結論 采用JAS靜態牽伸結合拮抗肌針刺治療腦卒中后肌張力增高, 能有效改善患者的上下肢痙攣情況, 提高日常生活能力, 值得臨床推廣應用。
【關鍵詞】 腦卒中;肌張力;靜態牽伸;針刺拮抗肌;膝關節活動系統
DOI:10.14163/j.cnki.11-5547/r.2020.09.004
【Abstract】 Objective? ?To discuss the efficacy of knee joint mobility system (JAS) static stretching combined with antagonistic muscle acupuncture in the treatment of increased muscle tension after stroke. Methods? ?A total of 60 cases of increased muscle tone after stroke were divided into experimental group and control group by random number table method, with 30 cases in each group. The control group was treated by JAS static stretching, and the experimental group was treated by antagonistic muscle acupuncture on the basis of the control group. The clinical spasticity index (CSI) score of tendon reflex, muscle tension and clonus in different time periods, limb motor function (Fugl-Meyer) score in different time periods, activities of daily living score before and after treatment, and therapeutic effect were compared between the two groups. Results? ?In the experimental group, CSI score of tendon reflex, muscle tension and clonus after treatment were (2.43±1.01), (4.80±1.34), (1.97±0.81) points, and those were (2.60±0.65), (4.87±1.05), (2.10±0.92) points during follow-up, which had no statistically significant difference compared with those before treatment (2.83±1.05), (5.20±2.20), (2.57±0.94) points (P>0.05). After treatment and during follow-up, CSI score of tendon reflex, muscle tension and clonus of the experimental group were lower than those of the control group, and the difference was statistically significant (P<0.05). After treatment and during follow-up, Fugl-Meyer score of the experimental group were (80.97±3.32) and (82.13±2.71) points respectively, which were lower than that before treatment (38.63±5.57) points, and the difference was statistically significant (P<0.05). After treatment and during follow-up,?Fugl-Meyer score of the control group were (66.87±4.56) and (65.97±4.25) points respectively, which were lower than that before treatment (43.73±7.05) points, and the difference was statistically significant (P<0.05). After treatment and during follow-up, Fugl-Meyer score of the experimental group were higher than that of the control group, and the difference was statistically significant (P<0.05). After treatment, the activities of daily living score of the experimental group and control group were (75.91±12.61) and (62.53±15.43) points, which were higher than those before treatment (44.72±11.23) and (44.86±11.64) points. After treatment, the activities of daily living score of the experimental group was higher than that of the control group, and the difference was statistically significant (P<0.05). The total effective rate of treatment of the experimental group 96.67% was higher than that of the control group 50.00%, and the difference was statistically significant (P<0.05). Conclusion? ?JAS static stretching combined with antagonistic muscle acupuncture can effectively improve upper and lower limb spasticity and activities of daily living of patients with increased muscle tension after stroke, which is worthy of clinical promotion and application.
【Key words】 Stroke; Muscle tension; Static stretching; Antagonistic muscle acupuncture; Knee joint mobility system
腦卒中(stroke)也叫腦血管意外或中風, 是一類常見的神經系統疾病。作為一種主要的健康威脅, 是第二大最常見的死亡原因, 也是世界上致殘的主要原因[1]。在亞洲由腦卒中造成的負擔比其他地方更大, 尤其在中國老齡化的社會, 死亡率與致殘率成為中國疾病的主要負擔[2]。肌張力增高在卒中后期較為常見, 中樞神經系統損傷或者是外周神經出現損傷的情況下, 可造成患者出現后肌張力增高現象, 這會影響患者正常的運動功能 [3]。研究也表明, 中風后期肌張力增高是造成長期殘疾的常見原因[4]。目前, 有許多治療方法可降低卒中后肌張力增高。常用藥物主要是肉毒素, 但療效并不明確, 而且用量和時間也難以確定[5]。物理療法中的電刺激和拉伸等, 研究表明電刺激對改善肌張力沒有明顯效果, 靜態拉伸則在一定程度上可以改善肢體肌力[6]。中醫認為腦卒中后肌張力增高屬于中醫中的“痙癥”范疇。針灸是中醫的特色療法之一, 治療卒后肌張力增高的分析表明, 溫針灸可以有效改善患者肢體運動功能[7]。目前臨床上治療卒后肌張力增高單獨應用靜態拉伸和針灸的案例非常廣泛, 且都取得了一定效果。基于循證醫學考慮, 本課題采用應力松弛原理應用靜態牽伸技術結合循支配肌肉神經走向選穴, 針灸強化刺激拮抗肌群從而抑制肌肉痙攣, 為臨床治療腦卒中后肌張力增高提供一種康復治療效果好的方法。具體報告如下。
1 資料與方法
1. 1 一般資料 選取2017年1月~2018年12月本院收治的60例腦卒中后肌張力增高患者作為研究對象, 專業人員通過Brounnstrom量表[8]和改良Ashowrh痙攣量表[9]評定患者上下肢肌張力水平, 確保評定指數與治療目標的一致。采用隨機數字表法將患者分為實驗組和對照組, 各30例。對照組中男19例, 女11例;年齡56~74歲, 平均年齡(65.48±9.08)歲;病程12~46 d, 平均病程(27.45±15.67)d。實驗組中男16例, 女14例;年齡53~72歲, 平均年齡(62.83±9.37)歲;病程10~44 d, 平均病程(24.19±14.67)d。兩組患者性別、年齡、病程等一般資料比較差異無統計學意義(P>0.05), 具有可比性。
1. 2 診斷標準 腦卒中診斷標準參照中華醫學會神經病學分會制定的《中國腦血管病防治指南》[10]中關于“常見腦血管病的診斷和治療”, 患者主要表現為運動障礙的肢體偏癱和語言障礙言語模糊等。中醫標準參照國家中醫藥管理局制定的《中醫病證診斷療效標準》關于“中風”的診斷標準[11]。
1. 3 納入及排除標準
1. 3. 1 納入標準 ①確診為腦卒中患者, 同時伴有痙攣和生活自理能力障礙等;②生命體征穩定、意識清醒;③具有一定的認知能力, 配合醫生等醫療人員的治療;④簽署知情同意書。
1. 3. 2 排除標準 ①伴有精神病等嚴重認知障礙的患者;②腦卒中患者生命體征不穩定;③合并其他疾病的患者, 如內臟疾病等;④無法隨訪;⑤依從性差患者; ⑥因各種原因退出等治療療程未完成者;⑦出現病情惡化患者。
1. 4 方法
1. 4. 1 對照組 采用JAS靜態牽伸方法治療。拉伸患肢相應關節對抗痙攣, 根據患者耐受度調節拉伸強度, 每10分鐘加大5°, 逐漸加大拉伸角度, 治療時間30 min, 1次/d, 1個月為1個療程, 治療3個月為1個周期。隨訪30 d。
1. 4. 2 實驗組 在對照組基礎上配合拮抗肌針刺治療。治療時間和周期與對照組一致。拮抗肌針刺治療是上肢根據橈神經走向、主要拮抗肌肌肉起止點和腕指伸肌腱的解剖位置, 選取臂臑、臑會、天井、外關、陽溪、陽池穴;下肢根據坐骨神經、脛神經走向、主要拮抗肌肌肉起止點及拇屈肌肌腱的解剖位置, 選取承扶、殷門、委中、足三里、上下巨虛、丘墟穴。上下肢分別針刺上述穴位后加電針機以低頻電刺激, 興奮拮抗肌, 從而達到抑制患側上肢屈肌、下肢伸肌痙攣的目的。隨訪30 d。
1. 5 觀察指標及判定標準
1. 5. 1 不同時間段腱反射、肌張力和陣攣CSI評分? ? 采用CSI對患者治療前后及隨訪期的腱反射、肌張力和陣攣進行評定。總分為16分, 得分為6分時提示正常;得分低于或高于6分提示不正常。
1. 5. 2 不同時間段肢體運動功能 采用Fugl-Meyer運動功能測評量表評定治療前后及隨訪期肢體運動功能(上肢66分, 下肢34分), 總分100分, 評分越高表示上下肢運動功能越好。
1. 5. 3 治療前后日常生活活動能力 采用修訂的巴氏(Barthel)指數對患者的日常生活活動能力進行評定, 包括進食、洗澡、修飾、穿衣、控制大便、控制小便、如廁、床椅轉移、平地行走、上下樓梯, 總分為100分, 評分越高表示自理能力越好。
1. 5. 4 治療效果 療效判定標準:參考《中風病診斷與療效標準》對患者的治療效果進行評定。顯效: 治療后肌張力痙攣級別下降1級以上; 有效: 治療后肌張力痙攣級別下降1級; 無效: 治療后肌張力痙攣級別下降無改善。總有效率= (顯效+有效)/總例數×100%。
1. 6 統計學方法 采用SPSS22.0統計學軟件進行數據統計分析。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2. 1 兩組患者不同時間段腱反射、肌張力和陣攣CSI評分比較 治療前, 兩組腱反射、肌張力和陣攣CSI評分比較, 差異無統計學意義(P>0.05);治療后及隨訪期, 實驗組腱反射、肌張力和陣攣CSI評分與治療前比較, 差異有統計學意義(P<0.05), 對照組腱反射、肌張力和陣攣CSI評分與治療前比較, 差異無統計學意義(P>0.05)。實驗組治療后及隨訪期腱反射、肌張力和陣攣CSI評分低于對照組, 差異有統計學意義(P<0.05)。見表1。
2. 2 兩組患者不同時間段Fugl-Meyer評分比較 治療前, 兩組Fugl-Meyer評分比較差異無統計學意義(P>0.05);治療后及隨訪期, 兩組Fugl-Meyer評分均高于治療前, 且實驗組明顯高于對照組, 差異有統計學意義(P<0.05)。見表2。
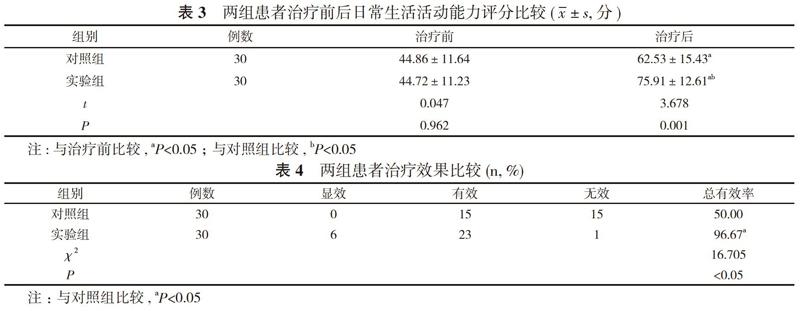
2. 3 兩組患者治療前后日常生活活動能力評分比較 治療前, 兩組日常生活活動能力評分比較差異無統計學意義(P>0.05);治療后, 兩組日常生活活動能力評分均高于治療前, 且實驗組日常生活活動能力評分高于對照組, 差異有統計學意義(P<0.05)。見表3。
2. 4 兩組患者治療效果比較 實驗組治療總有效率高于對照組, 差異有統計學意義(P<0.05)。見表4。
3 討論
腦卒中后常見肌張力增高, 即一種肌肉張力增強的狀態, 具有夸張的反射, 其特征是被動運動阻力隨速度而增加[12]。也被稱之為“運動障礙”, 主要表現為患者出現大部分肌群肌張力增高伴腱反射亢進, 表現為上肢屈肌痙攣明顯, 呈內收、內旋、手屈曲狀態;下肢固定伸展位, 主要為伸肌痙攣, 呈伸髖、伸膝、足下垂狀態[13]。
目前, 對于腦卒中后肌張力增高的治療相對集中在西醫方面。西醫認為肌張力增高是肌肉高滲的狀態, 是由于中樞神經元損傷, 其發生和嚴重程度與運動功能不良密切相關, 以功能障礙為核心的康復領域發明了一系列機器幫助卒后患者改善肢體運動情況, 如康復機器人治療, 還為此開發了超聲、肌電圖生物反饋、振動刺激的直接應用和重復的顱內磁刺激等[14]。
其中, 基于靜態拉伸具有較好改善肢體運動的效果, 拉伸裝置執行的靜態拉伸程序更是成為熱點[15]。中醫上, 認為中風后肌張力增高主要與氣血、經絡有關, 針刺局部穴位可以疏通手足四肢的氣血運行、有利于中樞神經元的恢復達到降低肌張力的作用, 以恢復患者肢體功能[16]。目前臨床上治療腦卒后肌張力增高, 將西醫療法與中醫針灸分開, 還未曾將兩組聯合起來。因此, JAS靜態牽伸配合針刺治療可為患者的治療方法提供新思路, 鼓勵今后在臨床中可更多使用中西醫結合的康復治療方法。
綜上所述, 采用JAS靜態牽伸結合拮抗肌針刺治療腦卒中后肌張力增高, 能有效改善患者的上下肢痙攣情況, 提高日常生活能力, 值得臨床推廣應用。
參考文獻
[1] 楊翊, 劉傳芃, 劉經星. 主動肌肌止點聯合拮抗肌肌腹針刺法改善腦卒中痙攣性偏癱上肢痙攣狀態. 湖北醫藥學院學報, 2016(5):461-464.
[2] 賈澄杰, 倪光夏. 腦卒中后痙攣性偏癱針刺選穴的理論依據與臨床應用概況. 針灸臨床雜志, 2017(10):88-90.
[3] Alcantara CC, Blanco J, De Oliveira LM, et al. Cryotherapy reduces muscle hypertonia, but does not affect lower limb strength or gait kinematics post-stroke: a randomized controlled crossover study. Top Stroke Rehabil, 2019(26):267-280.
[4] 吳贊華. 針刺拮抗肌相應穴位結合Bobath療法治療偏癱痙攣狀態的效果觀察. 大家健康(學術版), 2016, 10(14):27.
[5] Shaw LC, Price CI, van Wijck FM, et al. Botulinum Toxin for the Upper Limb after Stroke (BoTULS) Trial: effect on impairment, activity limitation, and pain. Stroke, 2011(42):1371-1379.
[6] Hoffmann G, Schmit BD, Kahn JH. Effect of sensory feedback from the proximal upper limb on voluntary isometric finger flexion and extension in hemiparetic stroke subjects. J Neuro physiol, 2011(106):2546-2556.
[7] Yang L, Tan JY, Ma H, et al. Warm-needle moxibustion for spasticity after stroke: A systematic review of randomized controlled trials. Int J Nurs Stud, 2018(82):129-138.
[8] 張標, 吳蓉, 王淳, 馮杰. 應用Brounnstrom法評定腦卒中后早期康復介入的上、下肢體功能. 中國臨床康復, 2003(16):2380-2381.
[9] 南登昆. 康復醫學. 第5版. 北京:人民衛生出版社, 2013:39.
[10] 衛生部疾病控制局, 中華醫學會神經病學分會. 中國腦血管病防治指南. 北京:人民衛生出版社, 2007:28-46.
[11] 國家中醫藥管理局. 中醫病證診斷療效標準. 南京:南京大學出版社, 1994:24-26.
[12] Alessandro P, Alessio B, Elena C, et al. Ultrasonographic Evaluation of Botulinum Toxin Injection Site for the Medial Approach to Tibialis Posterior Muscle in Chronic Stroke Patients with Spastic Equinovarus Foot: An Observational Study. Toxins, 2017, 9(11):375.
[13] Wissel J, Verrier M, Simpson DM, et al. Post-stroke spasticity: predictors of early development and considerations for therapeutic intervention. PMR, 2015(7):60-67.
[14] Jo HM, Song JC. Improvements in spasticity and motor function using a static stretching device for people with chronic hemiparesis following stroke. Neuro Rehabilitation, 2013(32):369-375.
[15] Moon SK, Whang YK, Park SU, et al. Antispastic effect of electroacupuncture and moxibustion in stroke patients. Am J Chin Med, 2003(31):467-474.
[16] Leszczak J, Czenczek-Lewandowska E, Przysada G, et al. Association Between Body Mass Index and results of Rehabilitation in Patients After Stroke: A 3-Month Observational Follow-Up Study. Med Sci Monit, 2019(25):4869-4876.
[收稿日期:2020-01-08]

