普外科常見急腹癥應用腹腔鏡技術治療78 例分析
郭志偉
(呂梁市人民醫院,山西 呂梁 033000)
急腹癥是普外科的常見病,發病急、進展快、病情復雜多變,臨床表現主要為腹部急性疼痛。及時正確的診斷與治療甚為重要,延誤診治會對患者健康、生命安全造成嚴重威脅。本文就開腹手術與腹腔鏡技術應用于急腹癥診治情況進行對比分析,報告如下。
1 資料與方法
1.1 一般資料
選取2015年1月—2018年8月收治的普外科急腹癥手術患者78 例,按手術方式分為對照組36 例,觀察組42 例。所選患者生命體征均平穩,重要臟器無嚴重疾患,無惡性病和其他嚴重精神疾病,無麻醉、手術禁忌證。對照組采用傳統開腹手術,觀察組采用腹腔鏡手術。對照組男20 例,女16 例,年齡(44.2±3.2) 歲;急性闌尾炎19 例,急性上消化道穿孔7 例,膽囊結石伴急性膽囊炎6 例,急性腸梗阻4 例。觀察組男22 例,女20 例,年齡(42.8±2.7) 歲;急性闌尾炎22 例,急性上消化道穿9 例,膽囊結石伴急性膽囊炎6 例,急性腸梗阻5 例。兩組患者性別、年齡、病種構成比等一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
對照組患者在全麻下施行手術。平臥位,氣道插管全身麻醉,常規開腹探查,明確病變后酌情采取闌尾切除、穿孔修補、膽囊切除及腸梗阻緩解等手術措施,術畢縫合切口。觀察組患者均行腹腔鏡探查。平臥手術臺,術中根據情況再調整體位,氣道插管全身麻醉,先用氣腹針臍部穿刺建立氣腹,維持10~14 mmHg(1 mmHg=0.133 kPa),腹腔鏡置入后順序探查腹腔情況,確定病灶后,腹壁再酌情戳孔2~3個,根據診斷結果給予相應的手術治療。手術方法:急性闌尾炎給予腹腔鏡下闌尾切除術;胃、十二指腸潰瘍穿孔者給予腹腔鏡下修補術;膽囊結石伴急性膽囊炎行腹腔鏡膽囊切除術;腸梗阻探查后行腹腔鏡下梗阻緩解手術。如術中發生腹腔鏡手術困難及時中轉為開腹手術。
1.3 觀察指標
分別對兩組患者的手術時間、手術出血量、術后排氣時間、切口并發癥、住院時間以及術后疼痛評分等進行對比分析。疼痛評分使用視覺模擬評分(VAS)量表評分,分值越高,疼痛越明顯[1]。
1.4 統計學方法
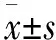
檢驗。P<0.05為差異有統計學意義。
2 結 果
觀察組手術時間、術中出血量、排氣時間、住院時間均少于對照組,切口并發癥發生率、術后疼痛評分低于對照組,差異具有統計學意義(P<0.05)(見表1、表2)。
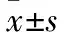
表1 兩組患者術中指標比較
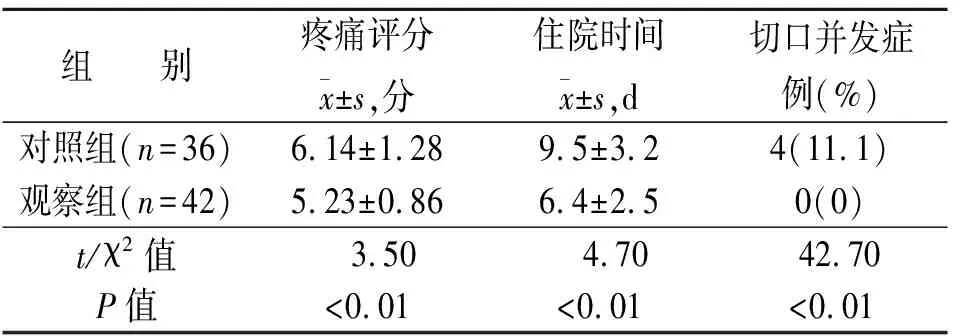
表2 兩組患者臨床指標比較
兩組患者術后均未出現嚴重并發癥。對照組切口感染、液化3 例(均為闌尾手術切口),切口疝1 例。
3 討 論
隨著外科微創理念的發展,腹腔鏡技術不斷進步與完善,在臨床中使用日漸廣泛,已成為普外科急腹癥診治的重要手段。本研究觀察組手術時間、術中出血量、排氣時間、切口并發癥、術后疼痛評分、住院時間等均優于對照組,患者易于接受,顯示了腹腔鏡手術治療的優勢。一般來講,普外科絕大多數急腹癥患者均可采用腹腔鏡技術,以往認為急性膽囊炎是腹腔鏡手術的禁忌證,目前這一觀念正逐漸被顛覆。然而,并非所有急腹癥均適合腹腔鏡手術,盡管文中觀察組無中轉開腹手術者,但如術中發現異常或情況復雜須果斷中轉開腹手術,故要注意把握腹腔鏡手術適應證,結合自身腹腔鏡下操作熟練程度,做好相應的準備,不可勉強施行[2]。傳統手術切口并發癥較腹腔鏡手術高,腹腔易粘連,粘連性腸梗阻復發率較高[3],但費用較低為其優點,隨著藥品及醫療器械價格下降,兩者費用差距會趨于縮小。腹腔鏡手術切口并發癥較低,可能系切口較小,減少了切口疝的發生,穿刺鞘的隔離,標本用取物袋取出,避免了切除物及腹腔滲液與切口的直接接觸,減少了感染機會,可使肥胖、糖尿病和抵抗力低的患者更多獲益。腹腔鏡手術對腹腔內干擾較小,避免了開腹手術中手套滑石粉、紗布等異物對腸管漿膜面的刺激,腸管未暴露于空氣中,加之切口較小,術后疼痛較輕,利于術后早期下地活動,促進胃腸道功能較快恢復,減少腸粘連及靜脈血栓的發生。此外,腹腔鏡技術在腹腔探查中不會造成較大創傷,可明確發病原因,并開展相應臨床治療,方便快捷,提高診斷率、治愈率,減少誤診、漏診的發生[2],避免不必要的剖腹探查手術。
綜上所述,腹腔鏡技術應用于普外科常見急腹癥的診療中效果肯定,可縮短手術時間,減少術中出血,切口并發癥發生率低且較美觀,術后恢復快,疼痛較輕,創傷小,患者易于接受,有較大臨床應用價值,但也不可為追求微創而盲目進行,需注意掌握適應證及禁忌證,保證醫療安全。

