瑞芬太尼聯合小劑量舒芬太尼快通道麻醉對小兒心臟手術后C反應蛋白和降鈣素原的影響
么 娜,楊鴻源,賈玉剛,藺 杰,白耀武
0 引言
先天性心臟病居圍生期先天性缺陷的首位,約占活產嬰兒的4.05‰~12.3‰,其中嚴重先天性心臟病占2.5‰~3‰[1]。體外循環的應用為先天性心臟病患兒心內直視手術的開展創造了條件。隨著體外循環技術的進步,復雜型先天性心臟病也可得到較好的手術治療效果[2]。“快通道”心臟麻醉技術通過選擇合適的麻醉方法和麻醉藥物,使患者術畢6 h內拔管,以縮短機械通氣時間,使患兒盡早康復,是小兒體外循環心臟手術的常用麻醉技術[3]。傳統心臟快通道麻醉多采用大劑量芬太尼來保證足夠的麻醉深度和抑制術中刺激的應激反應,維持患者血流動力學穩定,但易造成術后藥物蓄積和呼吸抑制延長[4]。本研究觀察瑞芬太尼聯合小劑量舒芬太尼與傳統芬太尼快通道麻醉對小兒心臟術后C反應蛋白(CRP)和降鈣素原(PCT)的影響,探討瑞芬太尼聯合小劑量舒芬太尼在快通道麻醉中的應用價值。
1 資料與方法
1.1 一般資料 選擇2015年8月至2018年5月在我院行房間隔缺損或室間隔缺損修補手術的患兒作為研究對象。納入標準:①先天性房間隔或室間隔缺損,擬行手術治療者;②ASA分級Ⅰ~Ⅱ級;③患兒無心血管手術史,無重要系統合并癥,無或輕中度肺動脈高壓;④患兒家長對研究知情并簽署知情同意書。排除標準:①合并貧血及嚴重肝腎功能障礙;②精神疾病或認知功能障礙者;③合并呼吸功能衰竭或全身其他重要器官功能衰竭;④對研究藥物過敏者;⑤擬納入或已納入其他臨床研究者。共納入患兒52例,采用隨機數字表法將患兒分為A組和B組,各26例。A組26例,男16例,女10例;年齡2~9歲,平均年齡(4.37±1.56)歲;體重8~32 kg,平均(19.08±6.32)kg;ASA分級:Ⅰ級9例,Ⅱ級17例;疾病類型:房間隔缺損10例,室間隔缺損16例。B組26例,男18例,女8例;年齡2~9歲,平均年齡(4.18±1.63)歲;體重8~34 kg,平均(19.78±7.45)kg;ASA分級:Ⅰ級11例,Ⅱ級15例;疾病類型:房間隔缺損12例,室間隔缺損14例。兩組患兒性別、年齡、體重、ASA分級、疾病類型等一般資料比較差異均無統計學意義(P>0.05),具有可比性。
1.2 研究方法 術前均禁食8 h,禁飲4 h,入室吸氧,建立靜脈通道,行常規橈動脈和頸內靜脈置管,B組患兒入室前30 min肌注杜冷丁1 mg/kg,東莨菪堿0.008~0.01 mg/kg,麻醉誘導采用咪達唑侖0.1 mg/kg,維庫溴銨0.15 mg/kg,瑞芬太尼2 μg/kg誘導氣管插管,機控呼吸維持動脈血二氧化碳分壓(PaCO2)30~35 mmHg,氣管插管后以瑞芬太尼1 μg/(kg·min)持續輸注,體外循環期間減至0.5 μg/(kg·min)。A組在B組的基礎上切皮前、體外循環前追加舒芬太尼0.5 μg/kg,咪唑安定0.1 mg/kg,維庫溴銨0.1 mg/kg,縫合胸骨時追加舒芬太尼0.5 μg/kg。兩組體外循環前吸入0.4%~0.1%異氟醚,術中根據患兒或手術情況調節瑞芬太尼用量。拔管指征:①四肢末梢溫度以及鼻咽溫度高于36 ℃;②意識恢復,并且呼吸有力穩定;③未見心律失常現象,并且血流動力學恢復穩定;④未出現活動性出血,并且動脈血氧濃度>50%;⑤血氧分壓>80 mmHg,PaCO2<55 mmHg。
1.3 觀察指標 ①觀察兩組體外循環時間、術后拔管時間、重插管率、ICU滯留時間;②術前(T0)、術畢(T1)、術后3 h(T2)、術后6 h(T3)、術后12 h(T4)、術后24 h(T5)抽取患者靜脈血,采用化學發光法檢測血漿皮質醇(COR)和促腎上腺皮質素(ACTH)水平,采用電化學發光法測定PCT水平,采用免疫比濁法檢測CRP。
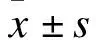
2 結果
2.1 兩組患兒體外循環時間及術后恢復指標比較 兩組患兒體外循環時間、術后拔管時間、重插管率、ICU滯留時間比較差異均無統計學意義(P>0.05)。見表1。
2.2 兩組不同時間炎癥和應激指標比較 兩組T1~T5時ACTH、COR、PCT、CRP水平與T0時比較均顯著升高,且A組ACTH、COR、CRP水平低于B組(P<0.05)。兩組T1~T5時PCT水平比較差異無統計學意義(P>0.05)。見表2。
3 討論
實施快通道麻醉的臨床意義在于可避免長時間機械通氣對患兒呼吸功能的影響、避免氣管導管刺激引發的血流動力學波動、降低血管活性藥物的應用和減少圍手術期死亡率,已經越來越廣泛地用于先天性心臟病患兒手術[5]。早期拔管是快通道麻醉的重要環節,拔管時間在6 h內,主要采用短效阿片類藥物取代長效阿片類藥或減少長效阿片類藥物用量,同時聯合應用吸入麻醉藥和其他短效靜脈麻醉藥物達到早期拔管的目的[6]。傳統心血管手術主要依賴大劑量芬太尼,但存在術后蘇醒慢、延遲性呼吸抑制等不良影響,目前的研究認為,芬太尼總量控制在20 μg/kg以下可用于快通道麻醉,有利于術后早期拔管[7]。瑞芬太尼是新型μ阿片受體激動劑,分布容積小,清除半衰期短,具有麻醉后快速蘇醒和催眠能力低的優點[8-10]。舒芬太尼主要成分是苯哌啶,鎮痛作用是芬太尼的5~10倍,常作為全身麻醉的誘導、維持和術后鎮痛[11]。舒芬太尼具有強效的心血管系統穩定作用及鎮痛作用,起效迅速、作用平穩、恢復及時、無組胺釋放[12],小劑量舒芬太尼超前鎮痛在小兒快通道麻醉中可減少術后疼痛和應激。有報道,瑞芬太尼、小劑量舒芬太尼均可用于小兒心臟手術的快通道麻醉,瑞芬太尼恢復時間和拔管時間短,但舒芬太尼可提供更好的術后鎮痛[13]。

表1 兩組患兒體外循環時間及術后恢復指標比較

表2 兩組不同時間炎癥和應激指標比較
注:與B組比較,*P<0.05
目前,瑞芬太尼聯合小劑量舒芬太尼快通道麻醉在小兒心臟手術中的應用報道較少。本研究結果顯示,兩組體外循環時間、術后拔管時間、重插管率、ICU滯留時間比較差異均無統計學意義。結果提示,瑞芬太尼聯合小劑量舒芬太尼未延長術后拔管時間。CRP為肝臟合成的急性期蛋白,在炎癥反應和組織創傷時大量合成,動態監測其水平可反映術中和術后的創傷應激水平[14]。呼吸機相關性肺炎是小兒先天性心臟病術后常見并發癥,與術后帶管時間呈正相關。PCT可作為呼吸機相關性肺炎的預測指標,快通道麻醉可減少術后拔管時間,降低術后PCT水平[15]。本研究結果顯示,T1~T5時A組ACTH、COR、CRP水平均低于B組,結果提示,瑞芬太尼聯合小劑量舒芬太尼快通道麻醉可減少患兒術后應激,考慮與小劑量舒芬太尼術后鎮痛效果好有關。本研究結果顯示,T0~T5時兩組PCT水平比較差異無統計學意義,考慮與兩組插管時間相近有關。
綜上,瑞芬太尼聯合小劑量舒芬太尼快通道麻醉可降低小兒先天性心臟病術后的應激水平。

