探討苯巴比妥聯合腸道益生菌治療新生兒黃疸的療效
齊輝
黃疸包括顯性黃疸和隱性黃疸,顯性黃疸是血清總膽紅素的濃度>34.2 μmol/L,在臨床上可以發現黃疸,隱性黃疸也稱亞臨床黃疸,是指血清內總膽紅素在17.1~34.2 μmol/L,肉眼無法看見黃疸[1]。本研究對本院2017年9月~2019年5月收治的120例黃疸患兒進行研究,探討苯巴比妥聯合腸道益生菌治療新生兒黃疸的治療效果,報告如下。
1 資料與方法
1.1 一般資料 選擇本院2017年9月~2019年5月收治的120例黃疸患兒,隨機分為對照組和治療組,每組60例。對照組男40例,女20例;年齡1~7 d,平均年齡(3.56±1.28)d;出生體質量3~5 kg,平均體質量(3.53±0.50)kg。治療組男35例,女25例;年齡1~6 d,平均年齡(3.55±1.27)d;出生體質量3~4 kg,平均體質量(3.51±0.46)kg。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 方法 兩組患兒均進行常規治療,給予患兒低流量吸氧、保暖、補液、營養支持、補充維生素和維持水電解質平衡等治療。對照組在常規治療的基礎上給予苯巴比妥治療,給予患兒口服苯巴比妥(西南制藥股份有限公司,國藥準字H50020219),劑量為15~30 mg/kg,2 次/d,早晚服用,持續治療3 d。治療組在常規治療基礎上給予苯巴比妥聯合腸道益生菌治療,在對照組的治療基礎上給予患者口服腸道益生菌,0.5 g/次,用開水沖服,3 次/d,持續服用3 d。
1.3 觀察指標及判定標準 比較兩組患兒治療效果、腸黏膜功能、膽紅素水平、退黃時間以及不良反應發生情況。療效判定標準包括顯效、有效、無效,治療后,患兒的臨床癥狀基本消失,患兒的經皮膽紅素含量<6 mg/dl 為顯效;患兒的臨床癥狀明顯改善,經皮膽紅素含量在6.0~8.9 mg/dl 為有效;患兒的臨床癥狀沒有改善甚至加重為無效。總有效率=(顯效+有效)/總例數×100%。腸黏膜功能指標主要包括BT、D-LA 和DAO。不良反應包括嘔吐、發熱、腹瀉、皮疹等。
1.4 統計學方法 采用SPSS21.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患兒治療效果比較 治療組顯效30例,有效29例,無效1例,治療總有效率為98.33%;對照組顯效25例,有效27例,無效8例,治療總有效率為86.67%。治療組治療總有效率98.33%高于對照組的86.67%,差異具有統計學意義(χ2=5.886,P=0.015<0.05)。
2.2 兩組患兒治療前后腸黏膜功能比較 治療前,兩組患兒BT、D-LA、DAO 水平比較,差異無統計學意義(P>0.05)。治療后,治療組患兒BT、D-LA、DAO 水平均優于對照組,差異具有統計學意義(P<0.05)。見表1。
表1 兩組患兒治療前后腸黏膜功能比較(,U/ml)
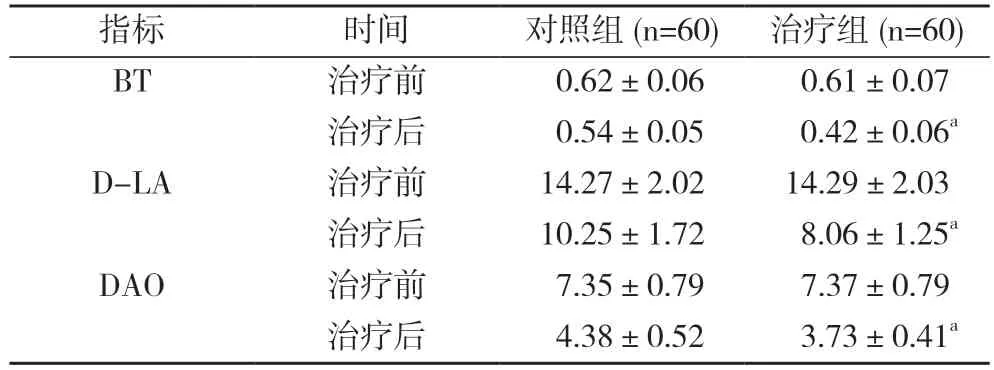
表1 兩組患兒治療前后腸黏膜功能比較(,U/ml)
注:與對照組同期比較,aP<0.05
2.3 兩組患兒治療前后膽紅素水平比較 治療前,兩組患兒膽紅素水平比較,差異無統計學意義(P>0.05)。治療后,治療組患兒的膽紅素水平低于對照組,差異具有統計學意義(P<0.05)。見表2。
表2 兩組患兒治療前后膽紅素水平比較(,mg/dl)

表2 兩組患兒治療前后膽紅素水平比較(,mg/dl)
注:與對照組治療后比較,aP<0.05
2.4 兩組患兒退黃時間比較 治療組患兒退黃時間(3.86±0.51)d 短于對照組的(4.63±0.57)d,差異具有統計學意義(t=7.798,P<0.05)。
2.5 兩組患兒不良反應發生情況比較 對照組患兒發生嘔吐1例,發熱2例,皮疹1例,不良反應發生率為6.67%;治療組患兒發生嘔吐1例,發熱2例,腹瀉1例,皮疹1例,不良反應發生率為8.33%。兩組不良反應發生率比較,差異無統計學意義(χ2=0.120,P=0.729>0.05)。
3 討論
造成黃疸的原因較多,主要包括膽紅素的生成過多、肝細胞破壞結合膽紅素外溢、肝細胞功能低下或者有功能肝細胞量減少、大膽管的梗阻、肝內型膽汁郁積等,膽紅素生成過多主要是因為紅細胞被大量破壞,非結石膽紅素的形成增加,然后運輸到肝臟,讓肝臟的負荷加重,在超過了肝臟負荷后,就會讓血液中的非結合膽紅素濃度升高,而且溶血造成的貧血也會讓細胞處于缺血和缺氧的狀態,這種情況下,細胞結合和攝取非結合膽紅素的能力也會降低,非結合膽紅素在血液中的濃度也會增高,造成黃疸的出現[2]。肝細胞的破壞會讓肝細胞對非結合膽紅素的結合和攝取出現障礙,血清中的非結合膽紅素濃度就會增加,造成黃疸的發生。肝功能低下或者肝細胞數量減少,無法對血液中的非結合膽紅素進行攝取,讓血液中非結合膽紅素的濃度升高,從而出現黃疸。肝外肝膽管、肝內肝膽管、膽總管、乏特壺腹、總膽管等發生膽汁郁積或者阻塞,都會讓膽管內的壓力增加,膽管不斷擴張,導致毛細膽管、微細膽管或者肝內小膽管破裂,讓結合膽紅素溢出,從而出現黃疸[3]。黃疸的主要臨床表現包括基本癥狀、腹部體征和伴隨癥狀,基本癥狀主要是皮膚和鞏膜等組織黃染、瘙癢,在黃疸加深的時候,淚液、汗液、尿、痰等也會被黃染,而且還會表現出腹痛、腹脹、惡心、嘔吐、食欲不振等癥狀。腹部癥狀主要包括腹部外形、肝臟情況、膽囊腫大、脾腫大等[4]。黃疸常見的伴隨癥狀主要是發熱、上腹部劇烈疼痛、肝大等。黃疸的治療要先明確病因,然后進行針對性治療,比如退黃、止癢等[5]。
苯巴比妥不僅可以用于治療新生兒黃疸,而且和鎮痛解熱的藥物聯合還能增強效果,苯巴比妥是一種長效巴比妥類藥物,對中樞性的抑制作用主要取決于用藥劑量,在抗驚厥、催眠以及鎮靜中的效果顯著,而且還可以抗癲癇,可以通過誘導肝臟微粒體葡糖糖醛酸來將酶活性進行轉移,從而促進葡糖糖醛酸和膽紅素之間的結合,讓血漿中的膽紅素濃度降低,從而達到治療黃疸的效果[6]。苯巴比妥注射和口服都很容易吸收,可以很好的分布到人體的各個組織和體液中,在腦組織中的濃度最高,但是進入腦組織的速度較慢,在口服后0.5~1.0 h,苯巴比妥就會發揮效果,而且藥效的維持時間也較長,和血漿蛋白的結合率在40%作用,但是對苯巴比妥過敏者嚴禁使用,有支氣管哮喘、卟啉病、嚴重肝腎功能不全和呼吸抑制的患者嚴禁使用[7]。益生菌可以定植到人體內,改變人體內的菌群,形成一類對人體有益的活性微生物[8]。益生菌主要是調節人體和系統免疫功能或者調節腸道內的菌群平衡,促進營養的吸收,讓腸道保持健康,產生對人體有益的單微生物或者混合微生物,益生菌可以黏附到腸道上皮的細胞上,減少或者清除致病菌的黏附,有效抑制致病菌,而且還能耐受膽鹽和胃酸,安全性也較高,不會對人體造成損傷,也沒有致病性[9]。益生菌可以有效提升人體的免疫力、促進營養物質的消化吸收、維持腸道菌落結構的平衡以及保護腸道黏膜屏障等,益生菌的自身結構可以直接作為抗原發揮免疫激活的作用,也可以自分泌免疫激活劑,對免疫系統進行刺激,來提升免疫力;益生菌可以合成消化酶,參與到腸道中營養物質的消化過程中,來刺激機體分泌消化酶,讓小腸隱窩的深度減小,讓絨毛的高度增加,讓小腸的表面積增大,從而促進腸道營養物質的消化和吸收;益生菌還可以維持腸道內各種菌落的平衡,促進機體的生長發育,保證機體的健康[10]。
在本次研究結果顯示,治療后,治療組患兒BT、D-LA、DAO 水平均優于對照組,差異具有統計學意義(P<0.05)。治療組患兒的膽紅素水平低于對照組,差異具有統計學意義(P<0.05)。治療組患兒退黃時間短于對照組,差異具有統計學意義(t=7.798,P<0.05)。兩組不良反應發生率比較,差異無統計學意義(χ2=0.120,P=0.729>0.05)。表明了苯巴比妥聯合腸道益生菌在治療新生兒黃疸中有實際應用價值。
綜上所述,在新生兒黃疸中采用苯巴比妥聯合腸道益生菌的治療效果顯著,可以有效提高治療效果,降低膽紅素水平,改善患兒的腸黏膜功能,縮短退黃時間,而且安全性也較高,具有較高的臨床應用價值。

