自擬解郁安神顆粒治療腦卒中后抑郁的臨床觀察
趙連俊
腦卒中后抑郁是腦卒中后最常見的神經精神障礙性并發癥,發病率可高達50%,主要表現為對事物喪失興趣、抑郁情緒、思維遲緩等,可伴有睡眠障礙、能力下降、悲觀厭世等,并降低病人進行康復訓練的積極性和主動性,嚴重影響病人的身心健康,甚至導致自殺[1-3]。有研究表明,中醫藥防治腦卒中后抑郁具有較好的效果[4-6]。為提高腦卒中后抑郁的治療效果,本研究采用自擬解郁安神顆粒進行干預,取得了較好的療效。現報道如下。
1 資料與方法
1.1 病例選擇 診斷標準:腦卒中診斷標準依據《各類腦血管疾病診斷標準》[7]確定,且經CT或磁共振(MRI)檢查證實;抑郁診斷標準依據《中國精神障礙分類與診斷標準》[8]確定;肝郁脾虛證診斷標準依據《中藥新藥臨床研究指導原則》[9]制定。納入標準:①符合腦卒中、抑郁癥肝郁脾虛證診斷標準,抑郁癥發生于腦卒中后并與腦卒中相關,抑郁癥持續時間≥2周;②漢密爾頓抑郁量表(HAMD)評分20~35分;年齡18~80歲;③既往無抑郁癥及精神障礙性疾病者;④預期具有較好的試驗依從性者;⑤病人或家屬知情同意。排除標準:①生命體征不穩定,不能配合查體及正常溝通交流者;②有自殺傾向或重度抑郁者;③就診前2周內服用治療抑郁癥相關藥物者;④合并心、肝、腎功能不全者;⑤妊娠或哺乳期女性;⑥對試驗藥物過敏或存在禁忌證者;⑦正在參加其他臨床試驗者。
1.2 臨床資料 選取2017年1月—2018年4月在我院就診的70例腦卒中后抑郁病人,采用隨機數字表法將其分為對照組與治療組,各35例。對照組,男21例,女14例;年齡59~77(68.45±7.29)歲;病程14~58(40.68±5.35)d;腦梗死19例,腦出血16例。治療組,男20例,女15例;年齡55~78(69.03±7.55)歲;病程15~60(41.25±5.63)d;腦梗死21例,腦出血14例。兩組性別、年齡、病程及原發病等一般資料比較,差異無統計學意義(P>0.05)。
1.3 治療方法 兩組均采用改善腦循環、保護神經、降糖、降壓及康復鍛煉等常規治療。對照組口服氟哌噻噸美利曲辛片(商品名:黛力新,生產廠家:丹麥靈北制藥有限公司,注冊證號:H20171104,規格:每片含氟哌噻噸0.5 mg和美利曲辛10 mg),每日早晨及中午各服用1片。治療組在對照組基礎上采用口服自擬解郁安神顆粒治療,組方:生黃芪30 g,黨參10 g,柴胡12 g,當歸15 g,白芍15 g,茯苓15 g,遠志10 g,炒白術12 g,薄荷6 g,首烏藤20 g,酸棗仁30 g,合歡皮15 g,石菖蒲15 g,郁金15 g,生龍骨15 g,牡蠣15 g,炙甘草6 g。每日1劑,水沖后早晚分服。兩組均治療8周。
1.4 觀察指標 治療前及治療4周、8周后分別記錄HAMD評分、美國國立衛生研究院神經功能缺損量表(NIHSS)評分、日常生活活動能力Barthel指數評定量表(BI)評分、血漿5-羥色胺(5-HT)、去甲腎上腺素(NE)及多巴胺(DA)水平。
1.5 療效評定標準 參照《中藥新藥臨床研究指導原則》[9]以HAMD評分減少情況作為主要評價指標,計算公式:[(治療前評分-治療后評分)÷治療前評分]×100%。痊愈:HAMD評分減少≥95%;顯效:HAMD評分減少≥70%且<95%;有效:HAMD評分減少≥30%且<70%;無效:HAMD評分增加或加重,或評分減少<30%。

2 結 果
2.1 兩組HAMD、NIHSS、BI評分比較 兩組治療4周后及治療8周后HAMD、NIHSS評分較本組治療前均降低(P<0.05),BI評分較本組治療前均升高(P<0.05);兩組治療8周后HAMD、NIHSS評分較同組治療4周后均降低(P<0.05),BI評分較同組治療4周后均升高(P<0.05);治療組治療4周后及治療8周后HAMD、NIHSS評分均低于同期對照組(P<0.05),BI評分均高于同期對照組(P<0.05)。詳見表1。
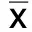

組別例數 時間HAMDNIHSSBI治療組35治療前25.71±4.4610.46±2.1543.55±12.69治療4周后13.38±3.05①6.25±1.43①59.72±11.41①治療8周后 9.40±2.21①② 4.47±1.50①②86.04±8.32①②對照組35治療前25.75±4.2810.32±2.2443.97±13.43治療4周后17.91±3.53①③8.59±1.67①③50.64±11.26①③治療8周后12.68±3.37①②③ 6.64±1.93①②③74.22±9.57①②③
與本組治療前比較,①P<0.05;與本組治療4周后比較,②P<0.05;與治療組同期比較,③P<0.05。
2.2 兩組5-HT、NE、DA水平比較 兩組治療4周后及治療8周后5-HT、NE、DA水平較本組治療前均升高(P<0.05);兩組治療8周后5-HT、NE、DA水平較同組治療4周后均升高(P<0.05);治療組治療4周后及治療8周后5-HT、NE、DA水平均高于同期對照組(P<0.05)。詳見表2。
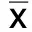

組別例數 時間5-HT(μg/L)NE(ng/L)DA(μg/L)治療組35治療前215.07±15.6429.24±3.10132.65±12.02治療4周后267.52±18.40①51.55±2.46①170.90±13.59①治療8周后 325.44±23.59①② 70.76±2.13①② 224.38±15.26①②對照組35治療前213.93±18.2528.87±2.72130.99±13.71治療4周后 240.15±19.68①③ 39.36±2.50①③ 152.61±15.43①③治療8周后 278.74±25.06①②③ 52.20±2.34①②③ 177.54±18.60①②③
與本組治療前比較,①P<0.05;與本組治療4周后比較,②P<0.05;與治療組同期比較,③P<0.05。
2.3 兩組臨床療效比較 治療組總有效率高于對照組(P<0.05)。詳見表3。

表3 兩組臨床療效比較
與對照組比較,①P<0.05。
3 討 論
腦卒中后抑郁的發病與神經功能缺損程度、病灶部位、疾病病程、受教育程度、性格、性別及社會家庭等因素有關[10]。腦卒中后抑郁發病機制尚未完全闡明,相關學者從生物學假說、生物-心理-社會因素假說等方面進行了深入研究,現已公認單胺能遞質環路在抑郁發病過程中發揮重要作用,尤其是低含量的5-HT、NE及DA[11]。臨床針對腦卒中后抑郁的治療以抗抑郁藥物為主,可輔以康復運動、經顱直流電刺激與心理疏導等非藥物療法,但西藥治療存在副作用明顯、價格較貴、藥物依賴等不足,為中醫藥的干預提供了契機[12-14]。中醫學認為腦卒中后抑郁屬于“郁證”范疇,是發生在“中風”基礎上的變證。腦卒中后因活動不利、言語不便等因素,易致肝氣不舒,憂愁思慮,日久傷脾,脾失健運,氣血乏源,心無所主,腎精耗損,腦失所養。因此,腦卒中后抑郁病位在腦,與肝、脾密切相關,不離心、腎。《醫方論》云:“凡郁病必先氣病”。《證治匯補》云:“郁病雖多,皆因氣不周流,法當順氣為先”。表明肝氣郁結是郁證的基本病因病機,疏肝理氣是其基本治法,應貫穿于郁證治療的始終。有學者認為,樞轉少陽、調暢氣機有助于激發自我調節機能,快速發揮抗抑郁作用,恢復“陰平陽秘”[15-16]。結合腦卒中后抑郁的具體特點,治療重在疏肝解郁、健脾寧心。
本研究采用自擬解郁安神顆粒治療腦卒中后抑郁取得了較滿意的療效。方中生黃芪、黨參益氣健脾,白術、茯苓健脾去濕,四者相合,使運化有權,氣血化生有源。柴胡、合歡皮疏肝解郁,調暢氣機,配伍辛涼之薄荷,增強柴胡疏解肝郁所生之內熱;當歸、白芍養血柔肝緩急,兼能增強滋陰養血之功,尤其當歸之芳香可以行氣,味甘可以緩急,更是肝郁血虛之要藥;石菖蒲、郁金相合,取菖蒲郁金湯之意,化痰祛瘀開竅,以助改善神經受損功能;酸棗仁、首烏藤、遠志養心安神,配以生龍骨、生牡蠣重鎮安神,顯著增強安神之功;炙甘草益氣補中,調和諸藥。全方配伍,補瀉并用,氣血兼顧,共奏疏肝解郁、健脾寧心之功,達到改善腦卒中后抑郁的目的。本研究結果顯示,采用西醫內科常規治療或聯合自擬解郁安神顆粒治療腦卒中后抑郁,均能夠降低HAMD、NIHSS評分,增加BI評分及5-HT、NE、DA水平,與同組治療前比較差異均有統計學意義(P<0.05),但自擬解郁安神顆粒聯合西醫內科常規治療對HAMD、NIHSS、BI評分及5-HT、NE、DA水平的改善程度均優于單純西醫內科常規治療(P<0.05),且臨床總有效率高于單純西醫內科常規治療(P<0.05)。表明兩種治療方法對腦卒中后抑郁的治療均有積極作用,但自擬解郁安神顆粒聯合西醫內科常規治療的療效更好。
綜上所述,自擬解郁安神顆粒能夠改善腦卒中后抑郁程度及神經功能缺損癥狀,提高生活活動能力及臨床療效,可能與增加血清5-HT、NE、DA水平有關。

