2型糖尿病腎病3期患者微量白蛋白尿危險因素的回顧性分析
陳雪蘭
福建中醫藥大學附屬人民醫院治未病科,福建 福州 350004
糖尿病腎病是糖尿病常見并發癥,是糖尿病患者死亡的主要原因之一[1]。糖尿病腎病持續性微量白蛋白尿,也叫糖尿病腎病3期,也稱為早期糖尿病腎病期。糖尿病腎病是緩慢的過程,最早表現為腎臟體積增大及腎小球濾過率增加。在正常情況下,白蛋白的分子量大,不能通過腎小球濾過膜,在健康人尿液中,僅有濃度很低的白蛋白,每升尿中白蛋白不超過20mg,由于腎小球濾過膜受到損害導致通透性增高,這時尿中白蛋白濃度持續升高,微量白蛋白尿階段是腎病發生的早期信號。此時,若能及時治療,可有效延緩甚至會逆轉腎病的發展過程,對預防和預測終末期腎病的發生發展很有意義。因此,對引發糖尿病腎病3期患者微量白蛋白尿危險因素進行分析,采取有效措施來遏制微量白蛋白尿的發生以及發展,對改善患者預后有十分重要的臨床意義。基于此,本研究探討糖尿病腎病3期患者微量白蛋白尿的危險因素。
1 資料與方法
1.1 一般資料回顧性分析2016年1月至2018年12月本院治療的100例2型糖尿病腎病3期微量白蛋白尿患者的臨床資料,將其歸為觀察組,另選取同期在本院治療150例單純2型糖尿病患者的臨床資料,將其作為對照組。觀察組中女55例,男45例;年齡45~85歲,平均(65.85±2.55)歲;對照組中女85例,男65例;年齡46~84歲,平均(65.03±2.26)歲。兩組基本資料比較,差異無統計學意義(P>0.05),研究具有可比性。
1.2 診斷標準2型糖尿病診斷符合《臨床疾病診斷與療效判斷標準》[2]中相關標準:典型糖尿病癥狀加隨機血糖≥11.10mmol/L;或空腹血糖(fasting blood glucose,FPG)≥7.00mmol/L或餐后2h血糖(two hours postprandial blood glucose,2hPG)≥11.10mmol/ L,無癥狀者應另日重復一次血糖測定仍達上述指標者可以確診。糖尿病腎病3期診斷符合《腎臟病學》 [3]中相關標準:尿白蛋白排泄率持續升高,尿白蛋白/肌酐(ACR)30~300mg/g或24h尿白蛋白30~300mg/24h;3~6月內重復檢查,如果3次檢查中2次陽性,則可診斷。
1.3 納入標準納入標準:①2型糖尿病以及糖尿病腎病3期符合上述診斷標準;②臨床資料完整。排除標準:①1型糖尿病;②特殊類型糖尿病;③妊娠糖尿病;④合并高血壓5年以上;⑤合并嚴重心腦血管疾病;⑥各種急慢性感染性疾病;⑦非糖尿病慢性腎臟病;⑧患惡性腫瘤者;患心臟、肝臟、肺部器官疾病者;⑨合并內分泌系統功能障礙者;⑩患精神疾病者。
1.4 方法收集兩組患者的臨床資料,制作一般情況調查表,調查并記錄其年齡、性別、糖尿病病程、體質量指數(body mass index,BMI)、吸煙史、飲酒史等;通過查閱病案明確患者的收縮壓(systolic blood pressure,SBP)、舒張壓(diastolic blood pressure,DBP)、低密度脂蛋白膽固醇(lowdensity lipoprotein cholesterol,LDL-C)、三酰甘油(triacylglycerol,TG)、總膽固醇(total cholesterol,TC)、高密度脂蛋白膽固醇(high-density lipoprotein cholesterol,HDL-C)、FPG、2hPG、糖化血紅蛋白(hemoglobin A 1c,HbAlc)。
1.5 統計學方法采用SPSS21.0軟件進行數據處理,單因素用百分比表示,進行χ2檢驗;計量資料采用()表示,組間比較采用t檢驗;多因素Logistic回歸分析引發糖尿病腎病3期患者微量白蛋白尿的危險因素,以P<0.05為差異具有統計學意義。
2 結果
2.1 單因素分析兩組患者性別、年齡、吸煙史、飲酒史人數占比以及TC、FPG、2hPG指標比較,差異無統計學意義(P>0.05);觀察組中糖尿病病程(≥10年)、SBP、DBP、TG、LDL-C、BMI、HDL-C、HbAlc指標與對照組比較,差異有統計學意義(P<0.05),見表1~2。

表1 糖尿病腎病3期微量白蛋白尿單因素分析[例(%)]
表2 糖尿病腎病3期微量白蛋白尿單因素分析()
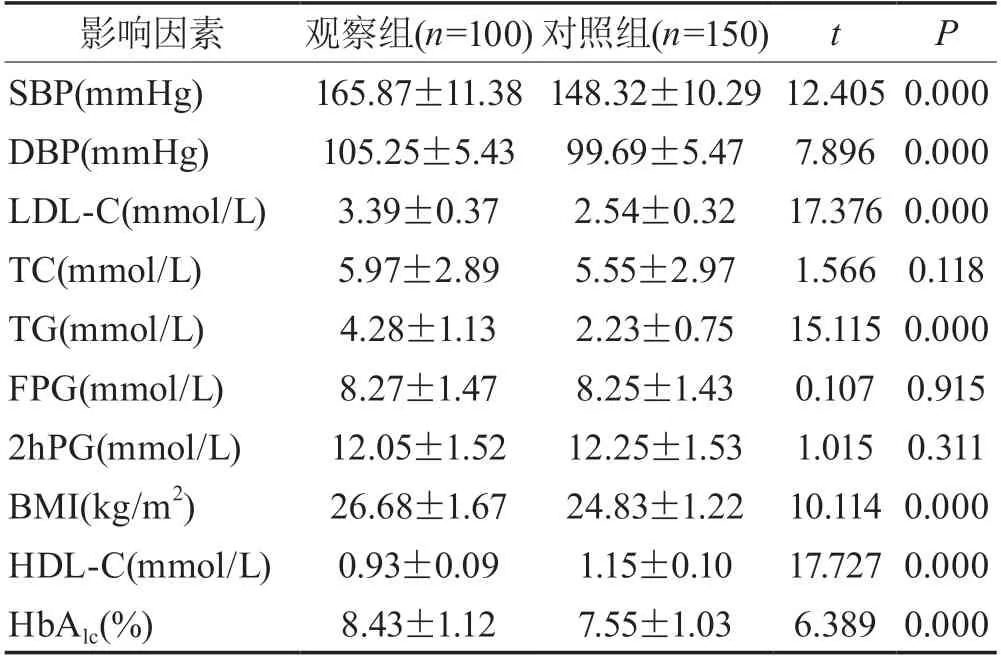
表2 糖尿病腎病3期微量白蛋白尿單因素分析()
2.2 Logistic多因素分析經Logistic多因素分析顯示,糖尿病病程、SBP、DBP、LDL-C、TG、BMI、HbAlc是引發糖尿病腎病3期患者微量白蛋白尿的危險因素(OR>1,P<0.05);HDL-C是糖尿病腎病3期患者微量白蛋白尿的保護因素(OR<1,P<0.05),見表3。

表3 糖尿病腎病3期微量白蛋白尿的Logistic回歸分析
3 討論
糖尿病腎病是糖尿病患者臨床常見的一種并發癥,也是一種嚴重損害人們身體健康的慢性疾病。糖尿病患者血糖水平控制力度不夠、不健康的生活習慣等原因會造成微血管功能障礙,繼而出現腎小球基底膜增厚、腎間質纖維化,且隨著病情的不斷發展,最終可能惡化為終末期腎衰竭。近些年,我國的糖尿病腎臟病變發病率居高不下且呈逐年上升趨勢,目前已成為終末期腎臟病的第二位原因。
糖尿病腎病的主要病理生理變化是長期高血糖導致的腎小球高壓力、高濾過、高灌注。這種“三高”狀態會損傷腎臟固有細胞和結構,包括內皮細胞、足細胞、基底膜等,導致腎小球濾過膜的分子屏障受損。腎小球內皮細胞損傷也是蛋白尿產生必不可少的過程,也可能是腎小球硬化的始動因素[4]。此外,糖尿病腎病的主要病理生理變化還表現為電荷屏障受損,目前認為微量白蛋白尿的發生與早期電荷屏障受損相關。因此,從發病機制看,尿蛋白與尿微量白蛋白尿可以作為糖尿病腎病早期病理生理變化的主要參考依據。尿蛋白與尿微量白蛋白尿檢測也為糖尿病腎病患者臨床診療提供可靠信息[5]。本研究中,經Logistic多因素分析顯示,病程、DBP、SBP、HbAlc、TG、LDL-C、BMI是引發糖尿病腎病3期患者微量白蛋白尿的危險因素;HDL-C是糖尿病腎病3期患者微量白蛋白尿的保護因素。糖尿病患者的病程越長,大血管病變、微血管病變以及神經病變等各種并發癥的發病率越高。病程發展至糖尿病腎病階段,伴隨持續性蛋白尿,腎功能損傷不可逆轉,直至發生腎功能衰竭[6]。早期腎損害患者,若血壓控制不當,病變發展到中晚期,腎臟將出現進行性損傷[7]。血壓升高引發機體內循環壓力升高導致腎臟呈現高灌注狀態,會造成血管重塑,加重高血糖引起的腎血流動力學異常,尿蛋白排泄率上升,加大微量白蛋白尿發生風險。高血糖與糖尿病腎病有密切的關系,HbAlc水平越高,患者對血糖的控制水平越差,蛋白尿程度越高[8]。2型糖尿病伴隨明顯的脂代謝紊亂,血脂異常進一步加重腎臟病進展[9]。血脂異常表現為HDL-C下降、LDL-C上升、TG升高,且TG升高又會造成LDL-C增加,參與動脈粥樣硬化進程。血脂處于異常狀態會加劇腎小球系膜細胞增生、基質含量擴增、激活炎癥反應、損傷血管內皮細胞功能,使腎臟病變加重,加大微量白蛋白尿發生風險。HDL-C一直被認為是對心血管保護作用的血脂指標,本研究提示HDL-C為糖尿病腎病3期患者微量白蛋白尿的保護因素。糖尿病腎病的發生發展與糖代謝紊亂、血流動力學異常、慢性炎癥以及氧化應激等有密切的關系,肥胖是代謝紊亂的重要環節,均可導致或加重上述病變的發生發展[10]。肥胖患者血糖及血脂均控制不佳,其體內慢性低度非細菌性炎癥反應增高,會加劇腎臟纖維化進程。因此,積極糾正糖尿病腎病患者脂代謝紊亂,進行血糖、血壓管理具有十分重要意義。同時還要合理地控制體重,限制飲食,適當運動,并長期進行自我血糖、血壓、血脂水平監測。
綜上所述,病程、DBP、SBP、HbAlc、TG、LDL-C、BMI是引發糖尿病腎病3期患者微量白蛋白尿的危險因素,要采取有效措施來控制這些危險因素,延緩糖尿病腎病微量白蛋白尿進程。

