早期腦室-腹腔分流術(shù)聯(lián)合顱骨修補(bǔ)術(shù)對(duì)腦外傷伴腦積水患者GCS、GOS評(píng)分的影響①
樸松鶴,齊 宇,孫志博
(佳木斯大學(xué)附屬第二醫(yī)院神經(jīng)外科,黑龍江 佳木斯 154002)
腦外傷作為損傷性疾病之一,主要因?yàn)轭^顱受到間接外力作用或者直接外力作用造成[1]。患者在表現(xiàn)出腦外傷的情況后,臨床存在較高概率表現(xiàn)出腦出血、腦水腫以及腦積水等系列癥狀,從而使得腦損傷進(jìn)一步加重,對(duì)應(yīng)呈現(xiàn)出多系統(tǒng)功能障礙的現(xiàn)象,使得諸多后遺癥出現(xiàn),更為嚴(yán)重患者會(huì)呈現(xiàn)出腦死亡結(jié)局,對(duì)生命的安全造成威脅[2]。對(duì)此,確定有效方法將患者顱內(nèi)壓降低,將腦積水狀況進(jìn)行改善,對(duì)于患者預(yù)后改善表現(xiàn)出顯著價(jià)值[3]。當(dāng)前在疾病治療期間,以早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)的應(yīng)用較為普遍,但是對(duì)于同期實(shí)施以及分期實(shí)施的效果存在差別。本次研究將針對(duì)腦外傷合并腦積水患者探究擬定早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)同期治療方案并應(yīng)用可行性,以利于腦外傷合并腦積水患者預(yù)后提升以及早期轉(zhuǎn)歸。
1 資料與方法
1.1 一般資料
選擇我院2017-05~2019-06收治的92例腦外傷合并腦積水患者作為實(shí)驗(yàn)對(duì)象;信封法分組后擬定每組手術(shù)方案;參照組46例:男25例,女21例;年齡25~75歲,平均(43.35±2.55)歲;實(shí)驗(yàn)組46例:男27例,女19例;年齡26~77歲,平均(43.49±2.59)歲;納入標(biāo)準(zhǔn):①腦外傷合并腦積水通過對(duì)患者實(shí)施病史詢問、MRI檢查以及CT檢查,疾病獲得確診;②患者致傷原因主要集中于高處墜落傷、車禍傷以及打擊傷幾方面;③知情同意書簽署;④倫理委員會(huì)批準(zhǔn);排除標(biāo)準(zhǔn):①表現(xiàn)出其他原發(fā)性頭顱疾病的現(xiàn)象;②表現(xiàn)出顱內(nèi)占位性病變的現(xiàn)象;③表現(xiàn)出其他組織以及系統(tǒng)嚴(yán)重病變的現(xiàn)象;觀察對(duì)比兩組腦外傷合并腦積水患者的性別、年齡,結(jié)果均無明顯差異(P>0.05)。
1.2 方法
收治的腦外傷合并腦積水患者經(jīng)分組并應(yīng)用方案手術(shù)期間,實(shí)驗(yàn)組:擬定早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)同期治療方案展開:臨床擬定全麻方案配合患者展開手術(shù)治療,切口位置選擇在患者枕骨結(jié)節(jié)上方6cm部位展開,長(zhǎng)度為2~3cm,將患者顱骨外板進(jìn)行暴露,針對(duì)骨板中央合理展開鉆孔操作,完成后,依次展開電凝止血、切開腦膜以及腦室引流操作,并且在患者劍突下方位置完成切口制作,長(zhǎng)度為5cm。并且對(duì)應(yīng)進(jìn)行分離,直至患者深筋膜層停止。于患者深筋膜下,合理完成皮下隧道創(chuàng)建,準(zhǔn)備通條進(jìn)行放置,對(duì)于通條小切口在患者鎖骨上窩完成創(chuàng)建,小切口選擇在患者左下腹部展開,直至患者腹腔位置停止。之后針對(duì)腦室引流管同引流管一端做好連接工作,在盆腔內(nèi)將另一端置入,觀察達(dá)到通暢引流效果后,對(duì)應(yīng)展開縫合切口操作。完成手術(shù)后,觀察患者顱內(nèi)壓水平表現(xiàn)正常后,合理對(duì)患者展開顱骨修補(bǔ)術(shù)治療。在準(zhǔn)備對(duì)患者開展手術(shù)前,需要就其頭顱影像學(xué)檢查結(jié)果進(jìn)行認(rèn)真分析,對(duì)應(yīng)完成三維重建(利用鈦板螺釘系統(tǒng)完成)操作,手術(shù)過程中,對(duì)于患者骨窗外緣暴露的充分性做出保證,在骨窗表面位置對(duì)鈦板螺釘系統(tǒng)進(jìn)行安置,對(duì)應(yīng)完成位置調(diào)整工作,在裁剪期間需要依據(jù)具體表現(xiàn)展開,達(dá)到吻合狀態(tài)后,展開固定操作(利用自攻鈦釘展開)。參照組:擬定早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)分期治療方案展開,首先對(duì)腦外傷合并腦積水患者實(shí)施早期腦室-腹腔分流術(shù)治療后,完成手術(shù)后3個(gè)月,擇期對(duì)患者展開顱骨修補(bǔ)術(shù)治療。
1.3 觀察指標(biāo)
觀察對(duì)比兩組腦外傷合并腦積水患者手術(shù)治療良好率、并發(fā)癥(感染、硬膜下血腫、分流管堵塞)總占比、GOS評(píng)分以及GCS評(píng)分。
1.4 判斷標(biāo)準(zhǔn)
①手術(shù)治療效果[4]:良好:患者表現(xiàn)出的缺陷程度為輕度,但是生活正常;中度:患者表現(xiàn)出的缺陷程度為中度,工作能夠在保護(hù)下完成;重度:患者雖具有清醒意識(shí),但是表現(xiàn)出自理能力喪失;植物狀態(tài):患者表現(xiàn)出睡眠周期反應(yīng)以及簡(jiǎn)單睜眼的現(xiàn)象;死亡:患者表現(xiàn)出生命體征喪失。②對(duì)于兩組腦外傷合并腦積水患者的預(yù)后情況以及昏迷程度評(píng)定,分別利用GOS(格拉斯哥預(yù)后評(píng)分量表)以及GCS(格拉斯哥昏迷評(píng)分量表)完成,前者為1~5分評(píng)定范圍,獲得越高分?jǐn)?shù),證明患者具有越優(yōu)預(yù)后;后者為3~15分評(píng)定范圍,獲得越高分?jǐn)?shù),證明患者表現(xiàn)出越清醒狀態(tài)[5]。
1.5 統(tǒng)計(jì)學(xué)方法
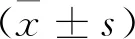
2 結(jié)果
2.1 手術(shù)治療良好率對(duì)比
實(shí)驗(yàn)組腦外傷合并腦積水患者手術(shù)治療良好率71.74%高于參照組50.00%明顯(P<0.05),見表1。

表1 兩組腦外傷合并腦積水患者手術(shù)治療良好率臨床對(duì)比[n=46,n(%)]
2.2 并發(fā)癥總占比對(duì)比
實(shí)驗(yàn)組腦外傷合并腦積水患者并發(fā)癥總占比4.35%低于參照組28.26%明顯(P<0.05),見表2。

表2 兩組腦外傷合并腦積水患者并發(fā)癥總占比臨床對(duì)比[n=46,n(%)]
2.3 GOS評(píng)分以及GCS評(píng)分對(duì)比
治療前,實(shí)驗(yàn)組腦外傷合并腦積水患者GOS評(píng)分以及GCS評(píng)分同參照組比較差異不明顯(P>0.05);治療后,實(shí)驗(yàn)組GOS評(píng)分以及GCS評(píng)分均高于參照組明顯(P<0.05),見表3。

表3 兩組腦外傷合并腦積水患者GOS評(píng)分以及GCS評(píng)分臨床對(duì)比分)
3 討論
臨床對(duì)腦外傷合并腦積水患者在擬定方案治療期間,早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)同期治療方案的有效應(yīng)用,表現(xiàn)出的優(yōu)勢(shì)明顯:①可以將治療周期有效縮短,對(duì)于二次麻醉以及手術(shù)期間對(duì)患者造成的身心創(chuàng)傷可以充分避免,可以使得術(shù)后感染等系列風(fēng)險(xiǎn)發(fā)生率顯著降低[6];②針對(duì)首先實(shí)施腦室-腹腔分流術(shù)造成患者呈現(xiàn)出的腦組織坍塌可以充分避免,從而使得腦損傷獲得進(jìn)一步減少,使得安全性顯著增強(qiáng);③對(duì)于患者顱腔封閉可以有效促進(jìn),對(duì)于顱腔形態(tài)可以及早恢復(fù),能夠?qū)⒒颊咭庾R(shí)狀態(tài)顯著改善。
觀察本次研究結(jié)果發(fā)現(xiàn),實(shí)驗(yàn)組腦外傷合并腦積水患者手術(shù)治療良好率71.74%高于參照組50.00%明顯;實(shí)驗(yàn)組腦外傷合并腦積水患者并發(fā)癥總占比4.35%低于參照組28.26%明顯;治療前,實(shí)驗(yàn)組腦外傷合并腦積水患者GOS評(píng)分以及GCS評(píng)分同參照組比較差異不明顯;治療后,實(shí)驗(yàn)組GOS評(píng)分以及GCS評(píng)分均高于參照組明顯,進(jìn)一步說明早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)同期治療方案應(yīng)用可行性。
綜上所述,腦外傷合并腦積水患者于臨床接受治療期間,早期腦室-腹腔分流術(shù)+顱骨修補(bǔ)術(shù)同期治療方案的擬定與應(yīng)用,利于治療良好率提升,并發(fā)癥減少,GOS評(píng)分以及GCS評(píng)分提升,最終促進(jìn)腦外傷合并腦積水患者的早期轉(zhuǎn)歸。
- 黑龍江醫(yī)藥科學(xué)的其它文章
- 不同微創(chuàng)方式治療膽囊結(jié)石合并膽總管結(jié)石的臨床療效對(duì)比①
- SMI聯(lián)合SWE對(duì)乳腺腫瘤良、惡性鑒別診斷效能的影響①
- 血清PCT檢測(cè)用于肺部感染快速診斷中的價(jià)值①
- 骨髓細(xì)胞形態(tài)學(xué)聯(lián)合細(xì)胞化學(xué)染色檢測(cè)在神經(jīng)母細(xì)胞瘤診斷中的應(yīng)用①
- 無創(chuàng)呼吸機(jī)治療兒童重癥肺炎的護(hù)理①
- 白血病合并細(xì)菌感染患者檢測(cè)外周血nCD4的應(yīng)用價(jià)值分析①

