不同入路椎間孔鏡手術(shù)治療巨大型腰椎間盤突出癥的臨床療效比較①
魏純利
(河南宏力醫(yī)院,河南 長垣 453400)
腰椎間盤突出癥是一種較為常發(fā)的骨科疾病,近年來巨大型腰椎間盤突出癥發(fā)病率居高不下,且呈直線上升趨勢。巨大型腰椎間盤突出癥有著較為大的突出間盤,嚴重的椎管內(nèi)組織結(jié)構(gòu)移位現(xiàn)象以及明顯的組織黏連表現(xiàn),臨床表現(xiàn)為腰酸膝痛、肢冷怕寒,嚴重影響患者身心健康[1]。給予藥物或進行手術(shù)是巨大型腰椎間盤突出癥的常用方案,但長期攝入鎮(zhèn)痛消炎類藥物,具有較高的副作用,且耐藥性增強,導致對肝臟、腎臟、胃腸功能的不良反應發(fā)生率也同步上升[2]。手術(shù)治療可很好的改善臨床癥狀,有效改善預后。當前臨床常用的手術(shù)治療方案是椎間孔鏡方案,包括行側(cè)后人路椎間孔鏡術(shù)治療與后路人路椎間孔鏡術(shù)治療兩種,但是當前國內(nèi)外針對二者的臨床療效一直存在爭議[3]。基于此,本研究探討不同入路椎間孔鏡手術(shù)治療巨大型腰椎間盤突出癥的臨床療效比較。現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2016-02~2019-03我院巨大型腰椎間盤突出癥患者110例臨床資料,根據(jù)椎間孔鏡手術(shù)入路方式的不同分為A組(后路入路椎間孔鏡術(shù)治療,55例)、B組(側(cè)后入路椎間孔鏡術(shù)治療,55例)。A組中女27例,男28例;年齡35~67歲,平均(41.83±2.66)歲;病程1~6年,平均(3.09±0.37)年。B組中女29例,男26例;年齡36~68歲,平均(42.03±2.56)歲;病程1~5年,平均(3.11±0.35)年。對照組與觀察組一般資料相比,差異無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 入選標準
納入標準:疾病符合《臨床疾病診斷與療效判斷標準》[4]中相關(guān)標準:有過腰部損傷、慢性勞損、寒濕史;表現(xiàn)為典型的坐骨神經(jīng)分布區(qū)域疼痛,出現(xiàn)神經(jīng)體征中肌肉無力、運動乏力、感覺消退、放射減輕等征象;直腿抬高減少50%試驗呈陽性,作弓弦試驗引起肢體遠近端放射痛;X線片、CT、等影像學檢查呈現(xiàn)椎間盤有病理性改變;簽署知情同意書者。排除標準:患心肝腎等臟器嚴重疾病者;嚴重骨質(zhì)疏松者;患精神疾病者;凝血功能障礙者;手術(shù)耐受力弱者。
1.3 方法
A組行后路人路椎間孔鏡術(shù)方案:手術(shù)期間保持患者呈俯臥位姿勢,調(diào)整手術(shù)床使得腰部呈適度屈曲狀態(tài)、伏筆略微懸空。輔助C型臂X線機予以透視,并使用克氏針,然后定位目標椎間盤,將病灶椎體的間隙作為中心用手術(shù)刀做一切口,約8mm,切開腰背筋膜,使用軟組織擴張器分離多裂肌到下位椎板上緣,將工作套管和4.2mm的Wolf內(nèi)窺鏡椎間孔鏡放入其中,將椎管鏡系統(tǒng)和電視屏幕進行連接。保持朝椎板窗的外上象限方位并且穿刺進人黃韌帶,防止神經(jīng)根被損害,使黃韌帶的背側(cè)面、關(guān)節(jié)突關(guān)節(jié)內(nèi)側(cè)緣充分暴露,磨鉆去除局部骨質(zhì),黃韌帶游離5 mm左右后調(diào)節(jié)視野、將椎間盤后充分顯露出來,繼而將突出椎間盤組織切除、摘掉突出的髓核、將神經(jīng)根松解,檢查活動范圍1cm的神經(jīng)根張力,進行患肢直腿抬高試驗,呈陰性反應后,手術(shù)結(jié)束。B組行側(cè)后人路椎間孔鏡術(shù)方案。透視下定位目標椎間盤,在正側(cè)位處、棘突連線、目標椎間盤體表線處進行標記(如有腰5-骶1椎間盤突出應在患側(cè)髂嵴線處進行標記),穿刺角度為30~40°,且在病椎節(jié)段穿刺成功后用0.1%亞甲藍進行椎間盤造影。腰4-5椎間盤突出離開中線10~12cm、腰5-骶1椎間盤突出離開12~14cm。對患者實施浸潤麻醉,將導絲置人,在皮膚上用小手術(shù)刀作8mm切口,使得導管擴張,逐漸將上關(guān)節(jié)突尖端腹側(cè)的增生部進行切除,放入工作通道以及4.2mm的Wolf內(nèi)窺鏡椎間孔鏡,將椎管鏡系統(tǒng)與電視屏幕連接起來。清除手術(shù)視野中的血塊、碎骨屑、黃韌帶后,識別后縱韌帶,用髓核鉗將藍染的椎間盤取出,使用神經(jīng)剝離器將分離出被壓迫并處于緊張狀態(tài)的神經(jīng)根處黏連,并且與內(nèi)側(cè)松解開來,使用髓核以及射頻消融技術(shù)清除椎間盤開口處間隙內(nèi)染色髓核組織,將破碎游離髓核摘除。期間觀察射頻止血,出血量大者利用套管進行封閉5min止血,檢查活動范圍1cm的神經(jīng)根張力,于硬膜囊跟隨呼吸波活動后,終止手術(shù)。
1.4 評價指標
(1)腰椎功能:使用日本骨科學會評分系統(tǒng)(JOA)[5]分別于手術(shù)前及手術(shù)后1個月評價兩組腰椎功能的情況,總分為29分,分數(shù)越高,功能恢復越好。(2)并發(fā)癥發(fā)生率:比較兩組手術(shù)術(shù)后切口感染、椎管內(nèi)血腫、腦脊液漏、肢體麻木發(fā)生情況。
1.5 統(tǒng)計學方法
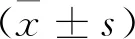
2 結(jié)果
2.1 腰椎功能
手術(shù)后,A組JOA評分高于B組,差異有統(tǒng)計學意義(P<0.05)。見表1。

表1 兩組手術(shù)前后腰椎功能評分對比分)
2.2 不良反應發(fā)生率
手術(shù)后,A組術(shù)后并發(fā)癥發(fā)生率較B組低,差異有統(tǒng)計學意義(P<0.05)。見表2。

表2 兩組術(shù)后并發(fā)癥發(fā)生率比較[n=55,n(%)]
3 討論
巨大型腰椎間盤突出絕大部分是腰椎間盤的髓核、纖維環(huán)、軟骨版出現(xiàn)不同程度的退行性改變,在被外力劇烈沖擊時會導致椎間盤纖維環(huán)破裂,髓核組織于破裂之處凸起于后方或椎管內(nèi),繼而對相鄰脊柱神經(jīng)根、馬尾根產(chǎn)生刺激或壓迫的一種綜合征,腰部、一側(cè)或雙下肢出現(xiàn)疼痛及麻木感[6]。腰椎間盤突出中腰4-5、腰5-骶1間隙發(fā)生概率最大,占據(jù)90%~95%,并且多個椎間隙共同發(fā)病的患者所占的比例約為5%~22%。隨著微創(chuàng)手術(shù)技術(shù)的發(fā)展,手術(shù)治療越來越廣泛應用于腰椎間盤突出癥患者臨床治療中。
當前的臨床手術(shù)治療中,椎間孔鏡手術(shù)治療是治療巨大型腰椎間盤突出癥常用方案,分為側(cè)后人路與后路椎間孔鏡術(shù)治療兩種。以往的腰椎間盤手術(shù)認為手術(shù)的重點在于徹底摘除髓核組織,但是微創(chuàng)手術(shù)技術(shù)在不斷的發(fā)展,治療理念也在不斷更新,治療腰椎間盤突出癥的指導思想已經(jīng)不在刻意的追求摘除的髓核數(shù)量,而是將治療的重點放在突出或已經(jīng)退變的髓核摘除的同時,實現(xiàn)對神經(jīng)根受到的壓迫進行解除,改善患者的臨床癥狀。腰椎側(cè)后入路椎間孔鏡手術(shù)是利用解剖的工作通道進行手術(shù)操作,在整體的椎間孔鏡手術(shù)治療方案下,不僅能夠?qū)⑼怀龌蛞呀?jīng)退變的髓核完全的進行摘除,也能夠?qū)崿F(xiàn)對腰椎間盤突出的部位進行直接的切除,達到減壓的效果。經(jīng)椎間孔側(cè)后方入路的孔鏡摘除術(shù)在局部麻醉時便可以對異常椎間盤組織進行清除。但在實施側(cè)后方入路手術(shù)時骨性椎間孔會較小,對手術(shù)器械的操作形成限制作用,尤其是針對移位較遠的髓核組織進行取出操作時存在很大的困難,在牽拉神經(jīng)根、消除局部骨質(zhì)、黃韌帶游離時會過多去除椎間盤,增大神經(jīng)損傷的風險,術(shù)后瘢痕也容易發(fā)生粘連,不利于改善預后。同時如果巨大型腰椎間盤突出癥患者腰椎橫突或骼嵴骨過高就無法建立合適的手術(shù)路徑。基于此,行后路人路椎間孔鏡術(shù)治療便是針對此類問題進行改良的術(shù)式。后路入路椎間孔鏡手術(shù)操作時手術(shù)器械幾乎都是在垂直于患者軀干的位置進行操作,能夠高效的避開可能出現(xiàn)的髂嵴阻擋,即使當患者椎板間隙過較小時,也能使用磨鉆進行對應的打磨部分骨質(zhì)至合適的效果,能夠有效改善手術(shù)視野,最大程度上擴大的手術(shù)的適用范圍,創(chuàng)傷性較小,不會對脊柱的穩(wěn)定性造成很大的影響。該手術(shù)對黃韌帶作0.5cm范圍的切口,手術(shù)結(jié)束后可以大大減小硬膜外瘢痕程度,適用于極外側(cè)型之外的所有腰椎間盤突出癥。有研究表明,后入路組與側(cè)后路組在獲得同等療效的同時,具備手術(shù)用時少以及透視次數(shù)少的優(yōu)勢,分析主要原因為側(cè)后入路手術(shù)需要進行精確的定位、要進行較復雜的手術(shù)步驟、手術(shù)操作難度增加。本研究中,手術(shù)后,A組JOA評分高于B組,且并發(fā)癥發(fā)生率較B組低,表明,行后路人路椎間孔鏡術(shù)在治療巨大型腰椎間盤突出癥的過程中,能有效改善患者的腰椎功能,減少不良反應發(fā)生情況。

