重慶市中醫醫療機構新型冠狀病毒肺炎的臨床及影像特征分析?
曾國飛 楊薈平 張曉宇 李雪嬌 楊 華
(重慶市中醫院,重慶 400021)
新型冠狀病毒肺炎(Novel Coronavirus Pneumonia,NCP)是2019年12月以來以湖北省武漢市首發并在我國其他地區及境外蔓延的傳染性疾病[1]。我國現已將該病納入《中華人民共和國傳染病防治法》規定的乙類傳染病,并采取甲類傳染病的預防、控制措施。國家衛生健康委員會辦公廳聯合國家中醫藥管理局辦公室發布的《新型冠狀病毒感染的肺炎診療方案》(簡稱“方案”)試行第1版至第5版均納入中醫的辨證施治內容,體現了中醫在此次疫情防控中的重要地位[2]。CT作為肺部疾病首選檢查方法,對NCP的診斷及療效評估具有重要的臨床價值[3]。為進一步發揮中醫系統在NCP疫情防控中的作用,筆者對重慶市中醫醫療機構現有確診病例的臨床及影像特點進行整合歸納,以期為中醫辨證施治提供一定的參考。
1 資料與方法
1.1 臨床資料 收集2019年12月19日至2020年2月2日在重慶市中醫醫療機構確診感染新型冠狀病毒的患者共18例,男性10例,女性8例;年齡35~79歲,平均年齡(45.94±12.21)歲。主要以與疫區相關人員有密切接觸史后到院就診,所有患者均以呼吸道標本熒光RT-PCR檢測新型冠狀病毒核酸陽性確診。所有患者均在就診當天同時完成CT檢查和核酸檢測。
1.2 證候分析 對18例患者的臨床資料進行分析,包括1)年齡和性別特征。2)流行病學史:發病前14 d內有武漢及周邊地區旅居史,發病前14 d內與有武漢及相關地區旅居史人員接觸情況,以及發病前14 d內有與NCP確診患者接觸情況。3)臨床表現:包括發熱、乏力、咳嗽、腹瀉等呼吸、消化及全身癥狀。其中發熱分為4級:低熱37.3~38℃;中等度熱38.1~39℃;高熱39.1~41℃;超高熱:41℃以上[4]。中醫辨證分型:本病屬于中醫學“疫病”范疇,參照“方案”辨證分型為濕邪郁肺、邪熱壅肺、邪毒閉肺、內閉外脫4型[2,5-6]。
1.3 實驗室檢查 白細胞計數、淋巴細胞百分比、單核細胞百分比、嗜酸性粒細胞百分比、中性粒細胞百分比、C反應蛋白、血清淀粉樣蛋白等。
1.4 胸部CT檢查 所有患者檢查前均由專業醫務人員陪同,患者戴口罩,醫師采用標準二級防護。圖像均采用64排CT采集,患者采取仰臥位、頭先進,范圍自胸腔入口到肋膈角。管電壓120 kV,自動管電流200~350 mA,采用容積螺旋掃描,轉速0.5~0.7 s/r,螺距0.984∶1~1.375∶1,準直器寬度0.625 mm×64 mm,矩陣512×512。重建層厚1.25 mm,間距0.625。檢查結束后機器和機房進行終末消毒。重慶市中醫院以外各區縣中醫院圖像以DICOM格式傳至重慶市中醫院放射科進行標準化處理,包括多平面重組(MPR)等。
1.5 影像分析 所有影像資料均由重慶市中醫院放射科2位高年資放射科醫師獨立進行分析,意見有分歧時協商達成一致。首先對胸部CT檢查圖像的整體質量進行評價[7],根據段支氣管顯示能力分為3級:1)圖像內肺與縱隔影像清晰,段級支氣管清晰可辨,無偽影,可明確診斷(A級);2)圖像內肺與縱隔影像欠清晰,有少許偽影,但段級支氣管結構可辨,可以診斷(B級);3)圖像內肺與縱隔影像模糊不清,段級支氣管不可辨,偽影較重,不能達到診斷要求(C級)。隨后對肺部病變進行分析[8],包括1)病變部位:根據病變累及的肺段進行分析,左肺上葉尖后段及左肺下葉內前基底段均分為2個記分段,共計20段;再對肺段內病變進行內、外帶分布分析,按肺段支氣管起點與胸膜連線中點作分界線,分界線以外為外帶,以內為內帶。2)病變大小:以病變占據肺段體積是否超過50%統計,分≥50%和<50%2個范疇。3)病變特征:包括滲出、實變、纖維化、間質改變等肺部表現,以及胸腔積液等合并表現。
1.6 統計學處理 應用SPSS20.0統計軟件。計量資料以()表示,計數資料以例數和百分數(%)表示。P<0.05為差異有統計學意義。
2 結果
2.1 臨床資料 18例患者中,男性10例,女性8例;年齡35~79歲,平均年齡為(45.94±12.21)歲,小于40歲者7例,40~60歲者6例,大于60歲者5例;發病前14 d內有武漢地區旅居史1例,發病前14 d內與來自武漢及周邊地區人員或確診為NCP者有密切接觸史的15例,包括與確診病例共同生活或有過近距離接觸,潛伏時間大致為5~11 d,平均(7.33±2.42)d,無確切接觸史者2例。18例患者中,發熱15例,體溫37.5~39℃,平均(37.9±1.00)℃,其中低熱6例,中等度熱8例,高熱1例,無超高熱患者;伴咳嗽者8例,乏力者5例,腹部癥狀者1例。中醫辨證分型:濕邪郁肺證8例,邪熱壅肺證7例,邪毒閉肺證1例,內閉外脫證2例。
2.2 實驗室檢查結果 18例患者中,白細胞計數正常者16例,升高者2例;淋巴細胞占比正常者4例,減低者14例;單核細胞占比正常者16例,升高者2例;嗜酸性粒細胞占比正常者2例,升高者2例,減低者14例;中性粒細胞占比正常者7例,升高者9例,減低者2例;C反應蛋白正常者12例,升高者6例;血清淀粉樣蛋白A(SAA)正常者4例,升高者14例。
2.3 影像結果 18例患者的胸部CT圖像質量評級為A級者11例,B級者7例,C級者0例,所有圖像均能滿足診斷要求。18例患者中,單側發病者僅2例,其余16例均為雙側發病;累及肺段共計91個,具體分布見表1。91個肺段病變中,僅位于肺段外帶者72個,同時累及肺段內、外帶者19個,無單獨肺段內帶受累患者。病變占據肺段體積超過50%的18個,占據肺段體積小于50%的73個。呈磨玻璃樣改變者67個,實變者3個,實變伴磨玻璃影者21個,伴小葉間隔增厚者19例,伴纖維條索影7例。多發病變以磨玻璃影為主,也可以為實變周圍繞磨玻璃影。病變主要位于肺段外帶,沿支氣管血管束分布(如圖1)。單發病變均表現為磨玻璃樣改變,其內可見增粗的血管影(如圖2),合并感染的病變往往靠近胸膜,且病變內實變成分較多(如圖3)。所有患者均未見胸腔積液。
3 討論
新型冠狀病毒屬于β屬冠狀病毒,于2019年12月在中國武漢首發,并隨后向我國其他地區及境外蔓延。2020年1月12日被世界衛生組織(WHO)正式命名。目前我國對NCP采取甲類傳染病的預防、控制措施,國家衛生健康委員會與國家中醫藥管理局依據病變認識的深入及救治經驗的積累,適時發布、修訂了“方案”,截至發稿時已更新到第5版。隨著“方案”的不斷優化,影像檢查的地位逐漸提升,在第5版“方案”中針對疫情高發的湖北省,已將具有肺炎影像學特征作為臨床診斷的標準[9]。同時,要求各有關醫療機構要在醫療救治工作中積極發揮中醫藥作用,加強中西醫結合,建立中西醫聯合會診制度,將中醫參與救治提升到重要地位,體現中醫藥在疫病救治中的臨床價值。因此,對中醫醫療機構NCP肺炎的臨床特征及影像特征進行及時歸納總結,對提升該系統在此次疫情防控中的價值具有重要的意義。
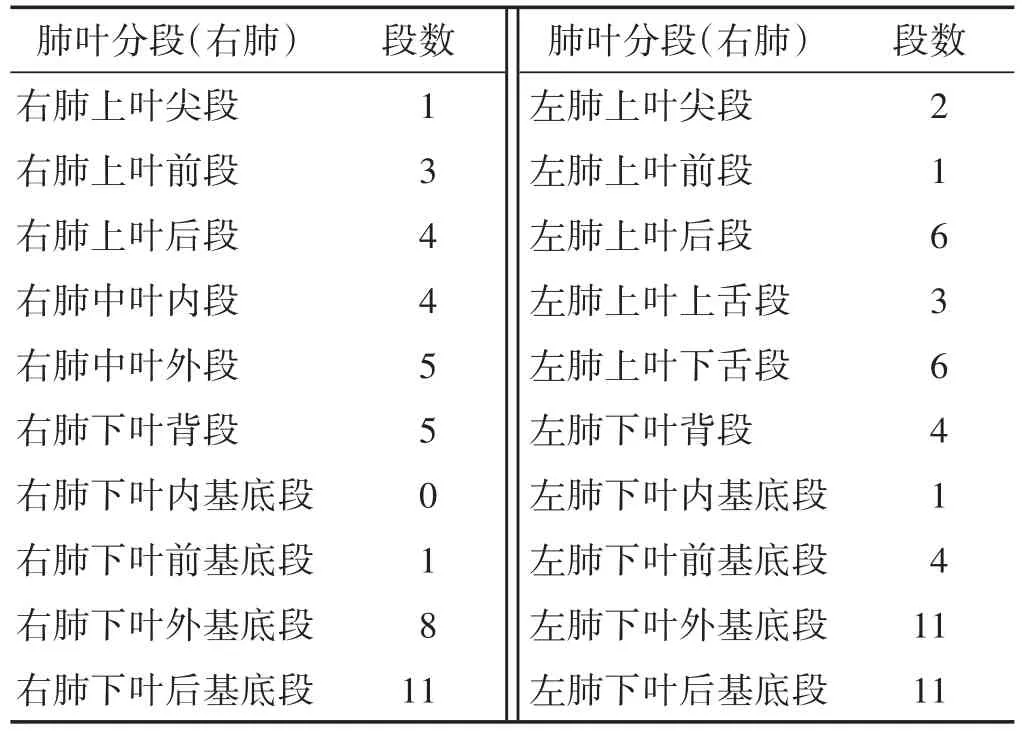
表1 胸部CT炎性病癥在肺段分布情況(n)
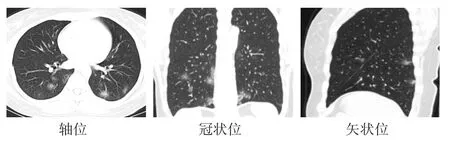
圖1 患者女性,35歲,發熱伴咳嗽9 d入院,發病前與武漢歸渝的表姐(NCP確診患者)有密切接觸,胸部CT平掃顯示右肺中葉及雙肺下葉多發磨玻璃影及小葉間隔增厚,內可見空氣支氣管征,以胸膜下分布為主。
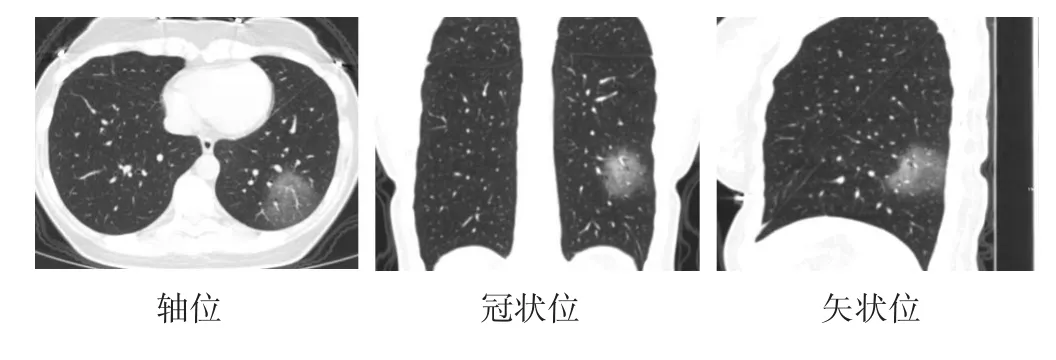
圖2 患者女性,38歲,發熱伴乏力6 d入院,發病前與NCP疑似患者同時在某私立醫院輸液,胸部CT平掃顯示左肺下葉后基底段外帶區團狀磨玻璃影,內見空氣支氣管征及增粗血管影,小葉間隔未見增厚。
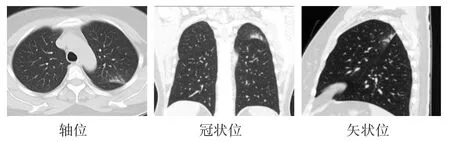
圖3 患者女,38歲,乏力11 d,咳嗽2 d入院,發病前無確切接觸史,出院診斷NCP肺炎伴感染,胸部CT平掃顯示左肺上葉尖后段片狀高密度影,以實邊為主,鄰近葉間裂,葉間裂增厚。
截至2020年2月2日,重慶市累計報告NCP肺炎確診病例275例,中醫醫療機構確診18例,占比較小,考慮與有關部門將同級人民醫院作為定點救治醫院,而中醫院常作為篩查醫院有一定關聯。對中醫醫療機構確診的18例患者臨床分析發現,人口分布較為分散,但主要集中在重慶長江下游地區,這主要由于該地區與疫情發源地湖北接壤,人員往來及流動較大。本組病例中,均為成人發病,且以小于40歲、大于60歲年齡段患者為主,與現有的統計認為NCP肺炎好發人群年齡集中在40~60歲有一定的差異[10],這可能由于中醫醫院為非定點醫院,收治人群初診時多為非疑似病例有關,但同時也說明人群普遍易感。由于在重慶范圍內兒童疑似病例均指定重慶醫科大學附屬兒童醫院收治,因而兒童是否易感尚需結合其他觀察。本研究中,患者主要為發病前14 d內與來自武漢及相關地區人員或者確診為NCP者有密切接觸感染,以二代感染為主,這與現階段重慶范圍內各人民醫院收治患者以輸入病例為主有一定的差異,提示中醫醫療機構收治的患者流行病學資料可能不典型,需強化問診過程中的流行病學追蹤。臨床表現以發熱、咳嗽為主,且以中、低熱為主,與現有報道類似[11]。2位有基礎疾病的患者,臨床癥狀相對較重,體溫較高,實驗室檢查發現血常規白細胞計數升高,提示基礎疾病的存在與否,與NCP肺炎臨床癥狀表現輕重有一定的關系;同時也提示,需強化基礎疾病患者的流行病學調查,當CT圖像表現為實變影周圍伴磨玻璃影時,應重點關注。中醫辨證分型方面,以濕邪郁肺證與邪熱壅肺證為主,考慮邪毒閉肺證與內閉外脫證患者臨床癥狀危重[12],患者會優先選擇前往人民醫院就診,同時,中醫醫療機構發現相關病例后會按規定送往集中救治點,因此導致相應證型病例較少。
咽拭子熒光RT-PCR檢測是現階段NCP確診的主要依據,其他實驗室檢查是被認為重要參考依據之一[13]。在本研究中,除2例有基礎疾病的患者白細胞計數升高,考慮并發細菌感染外[14],其他病例白細胞計數均正常,而大部分患者SAA有不同程度的升高,考慮到SAA屬急性時相蛋白,機體受各種類型感染后均有不同程度的升高,因此,筆者認為,實驗室檢查對NCP肺炎診斷價值有限,只能作為參考手段,尤其是對有基礎疾病的患者。
本研究中,患者均有陽性CT表現,提示新型冠狀病毒感染后,肺部炎癥出現早,進一步驗證了CT的診斷價值[15]。18例患者胸部CT圖像質量以A級為主,B級少見,所有影像資料均可滿足診斷,即使螺距較大時,圖像質量也能滿足診斷要求,因而,為盡可能減少患者滯留時間、防止交叉感染,檢查過程中應當考慮優化掃描方案,加大螺距。CT表現以雙肺多發為主,病變主要位于肺段外帶,部分病灶較大可累及內帶,單獨累及內帶少見。本組病例中以體積小于肺段體積50%為主,也提示本組患者以輕癥為主要表現。病變以磨玻璃改變為主,實變伴磨玻璃影其次,單純實變病灶較少見,除2例有基礎疾病患者考慮并發細菌感染出現部分肺段實變外,其余病例均以磨玻璃影為主;但其中間質改變較少,與之前報道有一定差異[16-17],提示本組患者仍以早期、輕癥患者為主。
綜上所述,由于多種原因,中醫醫療機構在省市應急安排中常處于二級篩查醫院或者儲備地位,導致其確診的NCP患者具有人口分布較分散、流行病學較隱匿、臨床癥狀相對較輕等特點。尤其在目前,中醫醫療機構收治的患者以二代、三代感染者居多,在臨床癥狀不典型、辨證施治特異性不高、綜合檢測手段相對欠缺的情況下,應當進一步提高對CT檢查在NCP篩查中價值的認識,常規應用CT進行篩查。
(致謝:感謝重慶市中西醫結合學會影像專業委員會李康主委為病例采集提供的幫助;感謝萬州區中醫院放射科游欣主任、忠縣中醫院放射科馬晗主任、九龍坡區中醫院放射科孫淑霞主任、開州區中醫院放射科李興權主任、銅梁區中醫院放射科康志毅主任、沙坪壩區中醫院劉丹琳主任、巴南區中醫院放射科朱儒焱主任、長壽區中醫院放射科鄧小穩主任、石柱縣中醫院放射科李省主任等提供病例資料;同時對重慶市范圍內其他中醫院放射科各位同道在病例整理過程中給予的幫助表示感謝!)

