解析不同劑量右美托咪定對腰硬聯合麻醉下肢手術術中鎮靜的影響
邱立國
(江蘇省連云港市東海縣人民醫院,江蘇 連云港)
0 引言
腰硬聯合麻醉是當前臨床進行下肢手術治療時應用頻率相對最高的麻醉手段,相對于傳統的全身麻醉措施,其效果與安全性均更為突出[1],患者手術期間不會發生內臟牽拉反射的情況,但這種麻醉手段患者還有一定的意識狀態,容易有焦慮、緊張等負面情緒,增加手術難度和可能面臨的風險[2],對于右美托咪定劑量控制當前還存在一定的爭議[3-7]。為更系統地了解不同劑量的右美托咪定用于腰硬聯合麻醉下肢手術患者的術中鎮靜效果,對本院近年收治此類患者相關臨床數據整理后報道如下。
1 資料與方法
1.1 一般資料
選取本院2016年2月至2019年2月收治需接受下肢手術且選腰硬聯合麻醉措施的患者群體為相關臨床數據,在其中抽取150例。對患者在手術前應用美國麻醉醫師協會(ASA)完成分級,均在Ⅰ~Ⅱ級。年齡在21~63歲,平均為(37.61±2.48)歲;男79例,女71例;手術時間在2~3 h。本次研究展開前對患者進行數字編序后隨機完成分組,為A組、B組與C組,每組50例,為確保組間基線數據并不會影響后續研究所得數據的公正性,應用統計學軟件分析,檢驗所得數據提示P>0.05,具有可比性。
1.2 麻醉方法
所有患者在接受下肢手術治療前6~8 h要保持禁食狀態,檢查凝血功能是否存在異常,確認正常后給予腰硬聯合麻醉。所有患者接受麻醉干預均在高年資麻醉醫生的操作之下完成,確保整個過程能夠順利進行,以及患者麻醉期間的安全性[8]。患者進入手術室之后放置在病床上,整體保持患肢朝上的側臥體位,進行適當牽引,避免患者治療期間出現疼痛感。健側保持屈髖屈膝的角度,勾頭,雙手抱膝,盡量將腰椎棘突間隙暴露出來,選擇患者腰椎的L2~3或者是L3~4間隙完成穿刺[9]。順利完成硬膜外穿刺之后,選擇硬膜外穿刺針作為引導,在針內將規格為25G的腰穿針插入,穿過硬膜外的穿刺針口,將蛛網膜穿刺后可退出針芯,見有腦脊液從針內流出。隨機將劑量在2~3 mL的腰麻用局麻藥物注入,應用消毒紗布覆蓋到穿刺點,進行導管固定。不同組別接受不同劑量的右美托咪定,A組、B組及C組對應為每小時0.2 μg/kg、每小時0.5 μg/kg、每小時0.7 μg/kg。
1.3 觀察指標
分別在用藥前即刻(T1)、預充負荷量結束即刻(T2)、預充負荷量60 min(T3)、手術結束(T4)等不同時間段記錄各組患者的心率(HR)與平均動脈壓(MAP)。
在上述不同時間段對兩組患者的術中鎮靜程度應用Tamsay量表[10]進行評估,分數越高提示鎮靜程度越明顯。
1.4 統計學方法
對于實驗所需要應用統計學分析處理的數據輸入專業軟件SPSS 20.0進行處理,所得數據應用t檢驗,并通過(±s)做描述,如提示P<0.05表示數據間差異存在統計學意義。
2 結果
2.1 心率、動脈壓變化
不同時間段記錄各組患者的心率與平均動脈壓,提示B組患者在用藥后各時間段相關指標均明顯優于A組與C組,差異存在統計學意義(P<0.05),詳情請見表1~2。
表1 各組患者不同時間段心率數據比較(±s, 次/min)
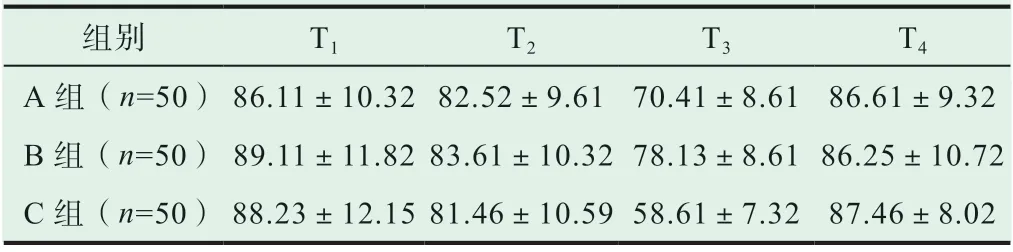
表1 各組患者不同時間段心率數據比較(±s, 次/min)
?
表2 各組患者不同時間段平均動脈壓數據比較(±s, mmHg)
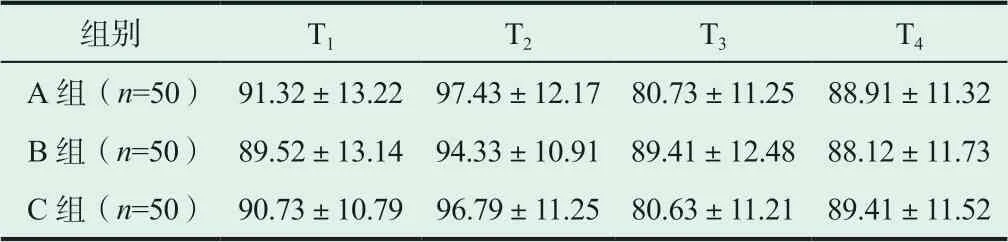
表2 各組患者不同時間段平均動脈壓數據比較(±s, mmHg)
?
2.2 鎮靜程度
對患者的術中鎮靜程度應用Tamsay量表進行評估,提示B組患者在用藥后鎮靜程度顯著優于A組與C組,差異存在統計學意義(P<0.05),詳情請見表3。
表3 各組患者不同時間段鎮靜程度評價比較(±s, 分)
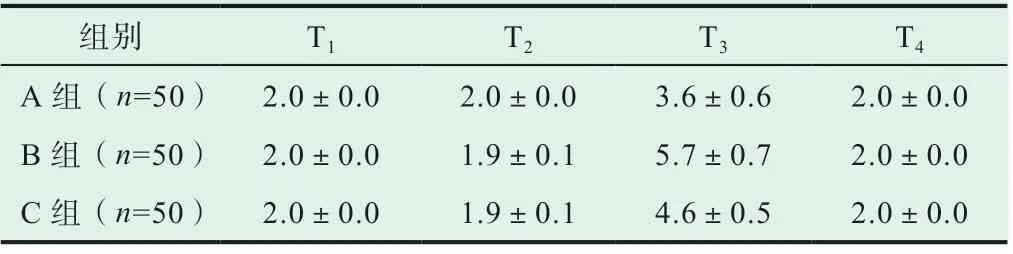
表3 各組患者不同時間段鎮靜程度評價比較(±s, 分)
?
3 討論
右美托咪定為α2-腎上腺素受體激動劑藥物,有助于在麻醉過程中進一步發揮鎮靜作用,具備突出的選擇性特性,在腦干藍斑核直接發揮作用[11],可刺激中樞突觸,交感神經末梢的突觸前α2受體,讓機體因為侵襲操作或者麻醉誘導操作下出現的交感神經興奮情況得到控制,抑制去甲腎上腺素分泌速度,降低其交感神經張力[12],最終取得鎮痛、鎮靜作用。在本次研究中,對三種不同臨床常用右美托咪定劑量即每小時0.2 μg/kg、0.5 μg/kg、0.7 μg/kg[13-15],在麻醉后劑量每小時0.5 μg/kg患者的體征變化以及鎮靜效果最為突出。
綜上所述,對選擇腰硬聯合麻醉處理的下肢手術治療患者,在應用右美托咪定時選擇適當劑量,一般每小時0.5 μg/kg不但能夠保障術中患者的體征穩定,也能夠發揮令人滿意的鎮靜效果,值得臨床推廣。

