人體不同部位紅外溫度計體溫測量值的比較研究
劉雨薇,龔仁蓉,許瑞華,李遠霞,李卡
發熱是許多流行性疾病的重要臨床表現。在SARS、登革熱、埃博拉出血熱,以及新型冠狀病毒肺炎等傳染性疾病暴發流行期間,全球多個國家均建立了發熱篩查制度,以初步識別發熱患者、控制疫情傳播[1-3]。紅外溫度計是目前常用的非接觸式發熱篩查工具[4]。但在實際使用中,常出現篩查人員使用手持紅外溫度計選用監測點不一致的現象,如測量額頭、顳部、頸部等,尚無足夠證據支持不同監測點的體溫是否存在差異。故本研究采用非接觸式紅外溫度計測量并比較人體頭頸部不同體表位置的溫度,以期為臨床選擇體溫測量部位與工具提供參考。
1 資料與方法
1.1一般資料 本研究為便利抽樣,連續納入2020年2月10~14日本院外科收治的住院患者。納入標準:①擇期手術;②住院24 h內曾有發熱記錄;③知情同意參與本研究。排除標準:①測量前30 min內進食、飲用熱水、局部冰敷或運動鍛煉;②急診、神經外科手術;③體表溫度無法測得(如覆蓋敷料)。共納入患者76例,男42例,女34例;年齡6~72(44.30±15.06)歲;膽道結石15例,胃癌17例,結直腸癌14例,肝癌12例,胰腺癌10例,燒傷8例;體重指數23.01±3.08;腋溫≥37.5℃30例。
1.2方法
1.2.1體溫測量方法 本研究為自身同期對照設計。①非接觸式紅外溫度計測量。選用深圳愛立康醫療股份有限公司生產的手持非接觸紅外額式溫度計(型號:AET-R171,測溫范圍為32.0~42.2℃,準確性±0.2℃)測量同一患者前額正中、顳部、頸部正中、頸部外側(胸鎖乳突肌前緣,頸動脈搏動處)、眼內側角(眼內側角與鼻根部之間的眼眶內上部區域)、耳道、耳垂后(耳垂后下方凹陷處)7個體表標志點,測量前溫度計及測量對象均在穩定的溫度環境(22~24℃,濕度30%~40%)中停留30 min以上,保持患者測溫局部皮膚清潔無汗,避免傷口或瘢痕部位,避免頭發或衣物遮擋;測量時對準局部皮膚,分別間隔距離1.5 cm、5.0 cm,按下測量按鈕待蜂鳴聲響后讀數。②水銀體溫計測量。同時以玻璃水銀體溫計(重慶日月醫療設備有限公司生產,使用前放入恒溫水箱進行校正,若與高精度水溫計差值大于0.2℃則不予使用)測量腋下溫度作為對照。測量前將汞柱甩至35℃以下,擦凈患者腋下汗液,將水銀體溫計金屬端放入腋下,囑患者保持屈臂過胸姿勢5 min后由研究者讀取并記錄數值。測量時間為當日10:00與16:00。所有測量均由2名研究員同時進行,1人測量,另1人讀數并記錄。每例患者每一部位均連續測量3次,記錄平均值。
1.2.2統計學方法 采用SPSS26.0軟件對數據進行統計分析。采用配對t檢驗比較間隔1.5 cm與5.0 cm測得體溫是否存在差異。經方差齊性檢驗,本研究測得7個體表位置溫度總體比較方差不齊,故采用多組配對設計的Friedman秩和檢驗比較各組溫度的差異,兩兩比較采用Bonferroni校正法調整顯著性值[5]。檢驗水準α=0.05。
2 結果
2.1不同體表位置及測量間隔距離溫度的測量結果 76例患者采用非接觸式紅外溫度計測得7個頭頸部體表位置溫度有效數據1 064個,采用玻璃水銀體溫計測得腋窩溫度有效對照數據76個。不同體表位置及測量間隔距離溫度比較,見表1。
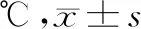
表1 不同體表位置及測量間隔距離溫度比較
2.2不同體表位置溫度與腋溫比較 以腋溫≥37.5℃作為判斷發熱的標準[6],將患者分為發熱組與正常體溫組,取兩個距離測得體表位置溫度的平均值與腋溫進行比較,結果顯示,正常體溫組前額、顳部體溫與腋溫比較,差異有統計學意義(P<0.05,P<0.01);發熱組前額、顳部、頸部體溫與腋溫比較,差異有統計學意義(P<0.05,P<0.01)。結果表2。
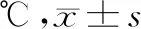
表2 頭頸部不同體表位置溫度與腋溫比較
3 討論
3.1前額、顳部溫度與腋溫差異較大 由于暴露面積大、便于測量,前額、顳部是目前我國進行發熱篩查常用的測量部位[7]。本研究結果顯示,在溫度恒定的室內環境下,7個體表位置中前額、顳部體溫低于其他部位,與腋溫比較差異有統計學意義(P<0.05,P<0.01);對體溫正常者測得前額溫度與腋溫差異較小(0.15℃),但是對發熱患者測得前額溫度與腋溫平均差值可達0.62℃,提示測量前額溫度進行發熱篩查可能遺漏發熱患者。田永明等[8]研究發現,對于體溫≥38℃的發熱患者,前額溫度可低于腋溫1℃,不建議對發熱患者測量額溫;Liu等[9]在戶外條件下使用非接觸式紅外溫度計測得前額溫度比鼓膜溫度低0.81℃,以前額作為發熱篩查部位對判斷發熱的敏感度較低。此外,本研究中對發熱患者測得顳部、頸部體溫也與腋溫差異有統計學意義(P<0.05,P<0.01)。以上結果提示,對于非發熱患者,測量頭頸部不同體表位置的溫度差異不大;但是對于發熱患者,測量前額、顳部、頸部等部位均會不同程度地低估患者體溫,有必要進一步探討更好的體溫監測部位。
3.2眼內側角、耳垂后與腋溫相差較小 本研究中眼內側角、耳垂后溫度較為接近,與腋溫平均差值相對較小(發熱組0.23~0.30℃,均P>0.05),可能與眼內側角與耳道后的皮下組織較薄有關。郭振華[10]對頭頸部的紅外熱成像圖顯示,眼眶內上部區域無皮下脂肪組織,在面部熱排放量最高,在內眼角處覆蓋隔熱材料后測得體溫與肺動脈溫度僅相差0.34℃;Ng[11]對頭頸部的紅外熱成像掃描同樣發現,內眼角與耳蝸溫度差值較小。耳垂后的皮下組織較薄,且有頸外動脈的分支耳后動脈在此通過[12]。本研究使用的愛立康紅外溫度計產品使用說明書指出,如測量額頭不便,可考慮測量耳垂后溫度作為參考;田永明等[8]使用的DT-9906H非接觸式紅外體溫計的使用說明書同樣指出,測得額部溫度或耳垂后溫度相當于腋窩溫度,該研究發現對于體溫在37℃以上者,腋溫>耳垂后溫度>額溫,與本研究結果一致。因此,眼內側角與耳垂后也可作為體溫監測點。
3.3耳道溫度與腋溫最接近 本研究中采用手持非接觸式紅外溫度計測得耳道溫度與腋溫差值最小,稍高于腋窩溫度,提示以耳道作為發熱篩查部位可能有助于提高發熱篩查的準確性,而且以耳道作為測量部位有助于測量人員避免直接面對被測者。一項在SARS期間開展的研究[9]表明,使用非接觸式紅外溫度計測得耳道溫度比前額溫度更接近鼓膜溫度,以鼓膜溫度≥37.5℃作為判斷發熱的標準,以耳道溫度判斷發熱的假陰性率低于前額(耳道17.3%,前額82.7%),且該研究在戶外條件下進行,故作者提出耳道是比前額更加可靠的體溫篩查部位。Chan等[13]同樣發現,采用耳道溫度比額頭溫度判斷發熱敏感度更高(67.0%,4.0%)。但是使用耳道作為發熱篩查部位的缺點在于耳道面積小,不易瞄準,且有頭發覆蓋時測量不便,需要在測量體溫時注意測量方法。
3.4間隔5.0 cm測量體溫較為適宜 本研究中紅外溫度計分別與皮膚間隔1.5 cm、5.0 cm測得兩組體溫結果顯示,7個體表位置中,前額、顳部、頸部等6個部位在在間隔1.5 cm與5.0 cm測得溫度差異無統計學意義(均P>0.05),僅測得耳道溫度差異有統計學意義(P<0.01),提示遠距離情況下可能因未瞄準耳道造成測量誤差;考慮到實際差值較小(0.10℃),且在本研究使用的非接觸紅外溫度計可允許的波動范圍0.2℃以內(參考產品說明書),因此體溫差值無臨床意義[14]。由于間隔1.5 cm進行體溫測量容易造成體溫計與測量對象直接接觸,存在交叉傳播風險,故間隔5.0 cm是更加安全、可靠的體溫測量距離,但在測量耳道溫度時可在不接觸被測者的前提下適當縮短測量距離。
3.5本研究的局限性 首先,不同廠家與型號的紅外溫度計可能準確性存在差異[15],本研究僅采用一種設備,外推性可能受限,但本研究的目的也并非比較不同設備的準確性。其次,本研究僅在室內環境進行,不同季節的室外環境可能會對體表溫度產生不同程度的影響[7]。再次,人體的體溫每天會有在一定范圍內的正常波動,需要未來研究進行重復測量,以驗證本研究測量得出的溫度差異是否穩定存在。最后,本研究記錄數據取連續3次讀數的平均值,但對于兒童、免疫力低下等患者,未來研究可嘗試記錄3次測量的最高值。
4 小結
本研究結果顯示,耳道溫度比前額、顳部、頸部溫度更接近腋溫,推薦在發熱篩查時以耳道作為測量部位。非接觸式紅外體溫計與體表皮膚間隔5.0 cm測量體溫可以在保證準確性的同時減少接觸風險,但測量耳道時可適當縮短測量距離以便瞄準。

