腹腔鏡袖狀胃手術治療重度肥胖癥短期療效研究
賈犇黎 曹 峰 何 巖 徐巖巖 于 剛 程云生 張 震 汪 泳
肥胖問題已經成為人類健康最大的威脅,而我國在2016年肥胖人口數已經超過了美國,居世界首位[1]。因此,改進肥胖疾病的診療已成為我國重要的公共衛生問題。根據世界衛生組織的推薦,采用體質指數(body mass index,BMI)衡量肥胖程度,將BMI≥30 kg/m2視為肥胖,而BMI≥35 kg/m2視為重度肥胖。隨著我國經濟的發展,生活水平的提高,重度肥胖患者人數及所占的比例越來越高,多數合并有代謝綜合征、非酒精性脂肪性肝硬化、睡眠呼吸暫停綜合征等相關疾病,且更容易誘發患者精神心理問題,對患者身心健康、工作生活均產生嚴重的影響,成為家庭及社會的沉重負擔。對于重度肥胖癥,運動、節食及藥物治療效果不佳,只能依靠手術來達到減重效果。腹腔鏡袖狀胃手術(1aparoscopic sleeve gastrectomy,LSG)作為減重代謝外科的主要術式之一,操作簡單,效果顯著,在2014就超過胃轉流術,成為全球最流行的減重術式[2]。但由于東西方人種和飲食習慣以及疾病的病理生理學機制存在差異,LSG對重度肥胖的療效研究主要來源于西方國家,國內關于LSG治療重度肥胖癥的療效研究極少。本項研究對重度肥胖癥患者進行回顧性研究分析,評估LSG對重度肥胖癥患者的療效,現報道如下。
1 資料與方法
1.1 一般資料 選取安徽醫科大學第二附屬醫院普外科2018年1月至2019年1月接受LSG治療且隨訪資料完整的重度肥胖癥患者42例作為研究對象。其中,男性26例,女性16例,年齡19~49歲,平均(30.93±8.03)歲。
1.2 納入與排除標準 納入標準:①年齡18~65歲者;②術前BMI≥35 kg/m2者;③術后按時隨訪,隨訪資料完整者。排除標準:①隨訪1年期間因其他疾病住院就診者;②文化程度過低或不能配合完成調查問卷者;③隨訪1年間妊娠者。
1.3 方法 LSG手術術前檢查參照《中國肥胖和2型糖尿病外科治療指南(2014)》[3]進行,手術由同一團隊進行,基本參考《國際胃袖狀切除專家共識:基于>12000手術病例的最佳操作指南》[4]進行操作。手術步驟:①游離,建立氣腹后,超聲刀沿胃大彎向上方游離至His角,下方游離至距幽門環近端約5 cm處;②胃的處理,直視下置入32Fr球囊胃管,直線切割閉合器,貼胃管向近端切除胃大彎至His角,殘胃切緣連續漿肌層包埋縫合加固;③其他,取出標本自主操作孔,大網膜覆蓋殘胃切緣,留置腹腔引流管一根后結束手術。
1.4 觀察指標 記錄患者術前及術后第1、3、6、12個月身高、體質量、BMI、額外體質量下降百分比(percentage of excess weight loss,EWL%)、三酰甘油(triglyceride,TG)、血清總膽固醇(total cholesterol,TC)、血清低密度脂蛋白(low density lipoprotein,LDL)、血清高密度脂蛋白(high density lipoprotein,HDL)、血清尿酸(serum uric acid,SUA)和肝臟CT值等相關指標,EWL%=[體質量下降值/(術前體質量-理想體質量)×100%],標準理想體質量=(身高-105)。術前及術后第12個月進行調查問卷。①Epworth嗜睡量表(epworth sleepiness score,ESS):根據殷鍇等[5]量表由8個問題構成,每個問題評分0~3分,總評分0~24分。②焦慮自評量表(self - rating anxiety scale,SAS)及抑郁自評量表(self - rating depression scale, SDS),根據丁穎等[6]量表設計,SAS共20個項目,每項目均采用4級評分,換算粗分后<50分為正常,≥50分為焦慮;SDS設計20個配套問題,同樣采用4級評分,<50分為正常,≥50分為焦慮。③出院時根據術后并發癥Clavien-Dindo分級[7]記錄并發癥情況,術后第12個月記錄遠期并發癥情況。
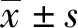
2 結果
2.1 手術前后不同時間點體質量參數比較 患者術前與術后各時間點的體質量、BMI差異有統計學意義(P<0.05),患者術后各時間點EWL(%)的差異有統計學意義(P<0.05)。術后第1、3、6、12個月的體質量、BMI均低于術前,差異有統計學意義(P<0.05),術后第3、6、12個月的EWL%均低于術后第1個月,差異有統計學意義(P<0.05)。見表1。術后第12個月,35例(83.33%)患者EWL%≥50%。

表1 42例患者手術前后不同時間點體質量參數的比較
2.2 手術前后不同時間點肝功能參數比較 患者術前與術后各時間點的TG、肝臟CT值差異有統計學意義(P<0.05),但是患者術前與術后各時間點的TC、LDL、HDL、SUA差異無統計學意義(P>0.05)。術后第3、6、12個月的TG低于術前,差異有統計學意義(P<0.05),術后第6、12個月的肝臟CT值低于術前,差異有統計學意義(P<0.05)。見表2。

表2 42例患者手術前后不同時間點肝功能參數的比較
2.3 手術前后Epworth、SAS、SDS評分比較 術后第12個月的Epworth評分、SAS評分及SDS評分均低于術前,差異有統計學意義(P<0.05)。見表3。

表3 42例患者手術前后Epworth、SAS、SDS水平比較分)
2.4 LSG術后短期并發癥情況 42例患者均順利完成LSG。根據術后并發癥Clavien-Dindo分級,I類6例(切口脂肪液化2例,術后嘔吐4例),II類3例(殘胃水腫行短期全腸外營養),未發生III類及以上并發癥。
3 討論
LSG是針對肥胖癥的外科治療方法,術式安全,療效顯著[8]。隨著生活水平的提高,重度肥胖癥占肥胖癥的比例越來越高,且由于重度肥胖癥患者病程時間更長,體質量負荷更重,較普通肥胖患者更難以通過飲食控制和體育鍛煉達到降低體質量的目的。長期嚴重病態性肥胖除了誘發代謝系統疾病外,更易導致患者出現社交障礙和性格缺陷,給患者及其家庭帶來巨大負擔,所以研究LSG治療重度肥胖癥的療效情況,對推廣LSG以及更深入研究其治療的機制具有重要的臨床意義。
EWL%是科學研究中最常使用衡量減重效果的指標,EWL%≥50%評價為減重效果良好。本組患者術后第12個月EWL%≥50%者35例(83.33%),居于李子建等[9]和Huang等[10]的研究結果之間,分析可能由于EWL%受研究入組不同基線水平BMI值的影響,術前BMI越高,術后療效越顯著,提示對該肥胖癥療效的研究可能需要根據術前BMI值進行更多的分組研究。重度肥胖患者術后第12個月TG水平較術前得到明顯改善,但未觀察到TC、脂蛋白及SUA差值的明顯改變,與Kikkas等[11]研究結果一致,可能需要更多樣本量和隨訪時間證實這一結論。非酒精性脂肪性肝硬化是重度肥胖患者常見的并發癥,重度肥胖癥患者發生率可達4%[12],肝臟CT值在一定程度上可以反映出患者酒精性脂肪性肝硬化的情況,本組患者肝臟CT值在術后第6個月開始較術前肝CT值顯著升高,表明肝臟的脂肪性肝硬化的逆轉可能需要體質量降低到某種程度之后才啟動這一過程。重度肥胖癥患者多數伴有腦部缺氧、嗜睡問題,通過LSG治療第12個月后,42例患者Epworth嗜睡評分較術前顯著降低,提示LSG手術可明顯改善肥胖患者的睡眠狀態,與Dargan等[13]研究結果一致。Faith等[14]研究發現,肥胖與焦慮、抑郁等情緒失調控疾病存在相互促進現象,但關于重度肥胖LSG治療后精神疾病改善情況的研究鮮有報道,本項研究發現經過LSG治療后第12個月后患者的焦慮、抑郁情況均較術前均得到明顯緩解,與Atsuhito等[15]研究結果一致。
對于手術操作本身,重度肥胖患者開展LSG難度明顯增加,主要由于重度肥胖患者體質量過大,腹壁脂肪過厚,腹腔內脂肪蓄積明顯,腹腔操作空間狹小,且多數伴隨有心肺基礎疾病及困難氣道等,導致術后并發癥較普通手術明顯增加4倍[16]。本組研究患者未出現III級并發癥,并發癥情況較為滿意,結果可能在于本中心多學科團隊診治團隊建設、手術經驗、技巧的積累及個體化全程專業團隊管理。
LSG是治療重度肥胖癥的有效治療方法,并發癥少,療效確切,不僅可以有效的降低體質量,而且可以改善重度肥胖誘發的多種合并癥,值得推廣應用。對不同程度肥胖癥患者開展更精細化、個體化的診療研究是今后減重代謝外科的發展方向。本項研究樣本量相對較小,結論可能存在誤差,有待于更多樣本量和更長隨訪時間深入研究。

