惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的危險因素分析
譚 芬,柳鳳玲,何利賢
(四川省達州市中心醫院a.外科;b.護理部,四川 達州 635000)
惡性膽管梗阻是惡性腫瘤疾病所致的間接膽道梗阻或直接膽道梗阻先行,患者主要表現為高膽紅素血癥、膽管擴張性疾病[1]。經皮肝穿刺膽道支架置入是治療惡性膽管梗阻的姑息治療方案之一,其膽道引流減壓獲益已然明確,但術后局部并發癥風險高[2]。膽道感染便是最常見的局部并發癥之一,主要發生于術后 1個月內,可伴白細胞計數升高、發熱、黃疸等癥狀,但無明確感染病灶存在證據,是惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后病情急劇惡化死亡的重要原因之一,并已成為經皮肝穿刺膽道支架置入術后最棘手的并發癥,如何預防或降低經皮肝穿刺膽道支架置入術后膽道感染一直是臨床研究的重難點[3,4]。鑒于此,本文回顧性分析在本院接受經皮肝穿刺膽道支架置入術的惡性膽管梗阻患者的臨床資料,旨在通過對經皮肝穿刺膽道支架置入術后發生早期膽系感染的危險因素進行探究,為經皮肝穿刺膽道支架置入術后膽系感染的臨床防治提供參考依據,現報道如下。
1 資料與方法
1.1 一般資料2017年1月至2018年12月在我院接受經皮肝穿刺膽道支架置入術的惡性膽管梗阻患者137例,納入標準:①年齡≥18周歲;②既往無經皮肝穿刺膽道支架置入史,且符合無經皮肝穿刺膽道支架置入史手術適應證;③無膽道感染病史;④預計生存期≥3個月;⑤本研究所涉及資料完整;⑥術后無膽道以外的其他病灶感染。排除標準:①經皮肝穿刺膽道支架置入術前1個月內有外科手術史;②術后1個月內出現支架阻塞;③術前合并膽道感染;④術后因膽道感染死亡患者;⑤合并風濕免疫疾病。本組患者中男78例,女59例,年齡42~75歲[(60.27±12.69)歲];低位梗阻78例、高位梗阻59例;術前經皮肝膽管引流術(PTCD)107例;術前功能狀態評分(PS)(2.94±1.35)分;術前疼痛65例;糖尿病18例、膽結石15例;膽囊癌12例、膽管癌36例、胰腺癌47例、肝細胞肝癌4例、壺腹部腫瘤4例、胃癌12例、結直腸癌4例、其他19例。按術后是否發生早期膽系感染分感染組(n=25)與非感染組(n=112)。
1.2 方法所有患者均于2%利多卡因局部麻醉下行經皮肝穿刺膽道支架置入術,術中B超引導下定位穿刺點,千葉針刺入肝內膽管,退出針芯后邊抽吸、邊退針,膽汁流出后常規送培養,再注入造影劑觀察膽管擴張程度、膽管梗阻部位,經泥鰍導絲送入5F單彎導管,將導絲順利通過梗阻短,造影明確梗阻長度、程度及梗阻近遠端膽管直徑,引入超硬導絲后退出單彎導管,依據梗阻情況選擇性使用球囊擴張梗阻段,若為普通金屬支架置入則直接釋放普通膽道支架,若為內照射支架則引入內照射支架釋放器,透視下定位后釋放TPS計劃好的數目及排布相應規格的125Ⅰ粒子裝入離子固定裝置的覆膜支架1枚,退出釋放起后沿超硬導絲將普通膽道支架推送至膽道梗阻段,與粒子支架子段重合,造影確認擴張效果良好后退出釋放器。退出超硬導絲,送入引流管,造影明確引流管頭端在膽總管內彎曲良好,膽汁引流順利便可退出導絲級導管。術畢固定引流管并用無菌敷料覆蓋穿刺點。術后定期隨訪,若術后1個月內出現白細胞指數異常升高、發熱、膽汁培養陽性、黃疸加重或伴上腹部疼痛,且可排除其他感染病灶則可確診膽系感染。
1.3 觀察指標統計兩組術前實驗室相關指標水平,血常規包括:白細胞計數(WBC)、血紅蛋白(HGB)、血小板計數(PLT);凝血功能:凝血酶原時間(PT)、活化部分促凝血酶原激酶時間(APTT)、國際標準化比值(INR);肝腎功能:谷丙轉氨酶(ALT)、谷草轉氨酶(AST)、總膽紅素(TBIL)、直接膽紅素(DBIL)、血尿素氮(BUN),梗阻分型、梗阻長度、支架特征(支架長度、支架直徑)、支架類型(粒子支架、普通金屬支架)、圍術期用藥情況(鎮痛劑、止血藥、抑酸劑)、術前是否行PTCD、術中是否使用球囊擴張、支架遠端是否超過十二指腸乳頭。
1.4 統計學方法應用SPSS 19.0軟件對數據進行分析處理。計量資料以均數±標準差描述,重復測量資料采用方差分析,LSD-t檢驗行組間兩兩比較;計數資料用n(%)描述,采用Fisher精確概率法或χ2檢驗;多因素Logistic回歸分析療效的危險因素。檢驗水準α=0.05。
2 結果
2.1 惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的單因素分析感染組與非感染組在性別、年齡、術前疼痛、腫瘤類型分布、實驗室指標、支架特征、支架類型、術后PS評分、圍術期用藥、術前PTCD、術中使用球囊等因素上比較差異無統計學意義(P> 0.05),但感染組中合并糖尿病、膽結石、高危梗阻、支架遠端超過十二指腸乳頭患者所占比重及術前PS評分、梗阻長度均顯著高于非感染組,差異有統計學意義(P<0.05)。見表1。
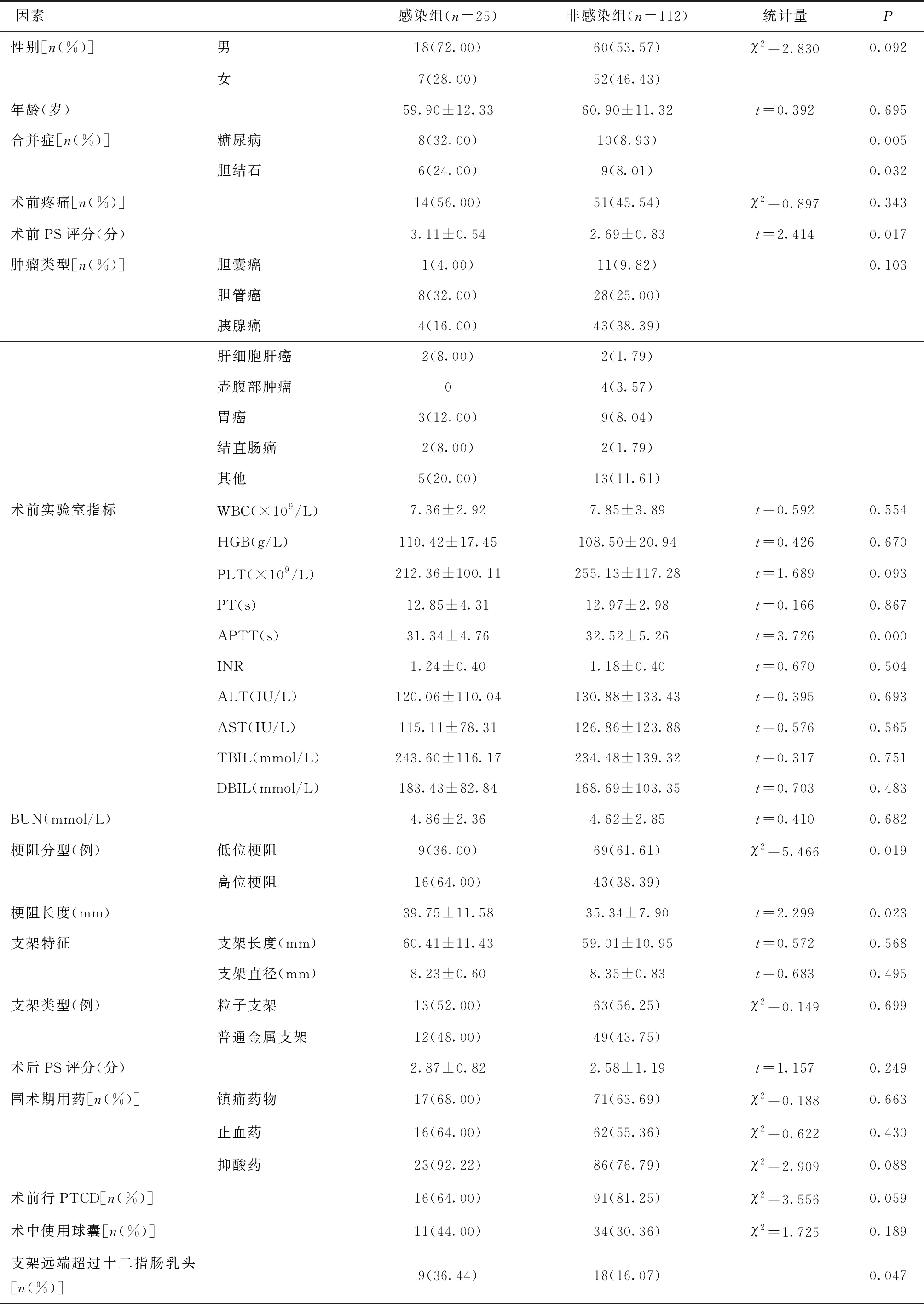
表1 惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的單因素分析
2.2 惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的多因素Logistic回歸分析
以糖尿病、膽結石、高位梗阻、支架遠端超過十二指腸、術前PS評分(原值輸入)、梗阻長度(原值輸入)為協變量,是否發生早期膽系感染為因變量,行多因素Logistic回歸分析,結果顯示糖尿病、高位梗阻、術前PS評分、梗阻長度均是惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的獨立危險因素,膽結石、支架遠端超過十二指腸乳頭未進入回歸模型。見表2。
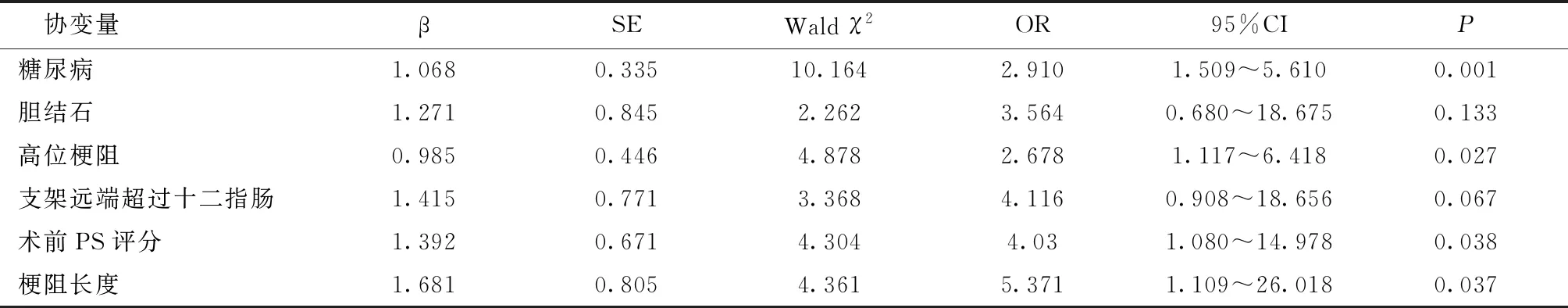
表2 惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的多因素Logistic回歸分析
3 討論
膽道感染作為影響惡性膽管梗阻患者經皮肝穿刺支架置入治療獲益的重要因素[5~7],當前危險因素類研究報道雖并不鮮見,但受回顧性分析限制、資料采集上存在一定不足,不同報道所得結論也不盡相同,仍有待大量臨床研究予以持續補充及完善[8,9]。本研究顯示,糖尿病是惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的獨立危險因素之一。既往亦有報道指出[10],糖尿病患者存在的糖脂代謝紊亂、蛋白質代謝紊亂等使其具更低的機體防御力,故而具更高的感染風險;其次,糖尿病患者多存在不同程度的血管病變,可導致膽管周圍組織血供不足,更利于厭氧菌生長,導致白細胞依賴氧的殺菌作用發生改變;且糖尿病患者機體組織高糖環境亦更利于部分細菌生長。
同時,研究還顯示高位梗阻是惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的獨立危險因素,這與成丕光等[11]的報道結論相一致,分析或因高位膽道梗阻多見于肝門部病變有關,此類病變可造成多個分支引流中斷,而在經皮肝穿刺膽道支架引流時多常規引流主干支,分支難以獲得有效引流,支架的放置也可進一步加劇分支狹窄甚至堵塞,因此具更高的感染風險。而梗阻長度越長,則預示著術中支架有可能不能完全覆蓋梗阻段,且局部張力可隨梗阻段長度增加而增加,支架壁所承受的局部壓力越大,術后梗阻段開放受限越嚴重;其次,梗阻長度越長也預示著局部膽道受侵犯程度更嚴重,膽道系統受損程度更高,故具更高的膽道感染風險,這在胡琦嶸等[12]的報道中亦有提及。
另周海峰等[13]報道PS評分非為惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的獨立危險因素,而本研究則顯示術前PS評分是術后發生早期膽系感染的獨立危險因素之一,分析或因PS評分主要是評價患者在靜息狀態下維持機體正常功能的能力,機體功能狀態越差,手術耐受性相對也更差,術后機體防御力也相對更弱,既往亦有研究[14]PS評分與頭頸部腫瘤患者放射治療急性放射性損傷密切相關,且PS評分與療效負相關。但針對性研究惡性膽管梗阻患者PS評分與膽道感染的臨床報道少見。同時基于本研究感染組樣本數量不足30例,可能存在一定統計學誤差,因此筆者認為PS評分與惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的關系仍有待采集更大樣本量后給予補充及完善。
綜上所述,糖尿病、高位梗阻、術前PS評分、梗阻長度或是惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的獨立危險因素,但本研究也有一定局限性,除卻樣本量相對較少外,在臨床指標采集上仍存在一定缺失,且未進一步明確術前PS評分、梗阻長度的風險閾值等,惡性膽管梗阻患者經皮肝穿刺膽道支架置入術后發生早期膽系感染的危險因素,尤其是相關危險因素是否能對膽系感染發揮預測效能等仍有極大深入探究空間。

