新活素與硝普鈉對急性失代償心力衰竭患者cTnI NT-proBNP hs-CRP水平的影響
張詩銳, 朱 理, 袁玉玲, 田國紅, 李華波
(湖北民族學院附屬民大醫院,湖北 恩施 445000)
急性失代償心力衰竭(acute decompensated heart failure,ADHF)屬常見急危重癥,是由慢性、穩定性心力衰竭(簡稱心衰)急性加重演變而來,臨床表現主要為低血壓、肺水腫、呼吸困難、心源性休克等,嚴重威脅患者生命[1]。硝普鈉(sodium nitroprusside,SNP)屬常規血管擴張藥物,當前已廣泛應用于ADHF的臨床治療[2]。當患者心衰急性加重時,機體代償分泌的腦鈉肽(brain natriuretic peptide,BNP)仍遠遠不足,繼而無法維持機體血容量與血壓的自穩平衡。新活素[凍干重組人腦利鈉肽(lyophilized recombinant human brain natriuretic peptide,Lrh-BNP)]屬人工合成的外源性BNP,亦可將其歸類為血管擴張劑,近年來在心血管疾病治療中表現出獨特優勢[3]。研究[4]顯示監測心衰患者機體心肌肌鈣蛋白I(Cardiac troponin (cTnI))水平有助于預測心血管事件的發生,對患者預后判斷具有重要價值。研究表明隨著ADHF患者心功能惡化程度的加重,血漿N末端B型利鈉肽原(N-terminal pro-brain natriuretic peptide,NT-proBNP)水平逐漸升高,心血管事件的發生率也相應增加,故血漿NT-proBNP含量是ADHF患者不良預后的危險因素[5]。Kenneth C等[6]報道指出入院時超敏C反應蛋白(hypersensitivity C reactive protein,hs-CRP)水平可作為ADHF患者預后分析的重要指標。因此,本研究主要探討了分別應用Lrh-BNP與SNP治療ADHF患者的臨床效果及對其循環指標cTnI、NT-proBNP、hs-CRP水平的影響,旨在為臨床治療ADHF提供客觀依據。
1 資料與方法
1.1一般資料:選取我院2015年5月至2018年5月收治的98例ADHF患者,入選標準:①符合《中國心力衰竭診斷和治療指南2014》(以下簡稱《指南》)中制定的ADHF診斷標準,并經臨床表現及心電圖、超聲心動圖、實驗室檢查、心肌壞死標志物、X線檢查、動脈血氣分析、心衰標志物等輔助檢查確診;②入院時心功能分級[紐約心臟病協會(NYHA)分級]為Ⅲ~Ⅳ級;③年齡18~80歲;④慢性心衰病程≤10年,ADHF病程<24h;⑤左心室射血分數(LVEF)≤45%;⑥身體質量指數(BMI)≤30kg/m2;⑦患者或其家屬自愿受試,簽署知情同意書;⑧依從性良好,能嚴格遵醫囑用藥,臨床資料齊全。排除標準:①住院治療期間死亡者;②合并心律失常、急性心肌梗死、縮窄性心包炎、肥厚型心肌病(HCM)、心臟瓣膜病、心原性休克等疾患者;③血容量不足或收縮壓<90mmHg;④過敏體質或對本研究使用藥物過敏者;⑤伴有感染、惡性腫瘤、嚴重肝腎功能不全或代謝性疾病者;⑥未按規定用藥者。本研究經我院醫學倫理委員會審查同意。采取簡單隨機數字表法均分為兩組。Lrh-BNP組49例,男27例,女22例;年齡(62.3±8.1)歲;NYHA分級:Ⅲ級31例,Ⅳ級18例;慢性心衰病程(5.4±1.5)年;ADHF病程(11.4±3.7)h;BMI(24.5±2.7)kg/m2;基礎病因:高血壓(HYP)17例,擴張型心肌病(DCM)15例,缺血性心肌病(ICM)10例,冠心病(CHD)21例。SNP組49例,男29例,女20例;年齡(62.1±8.2)歲;NYHA分級:Ⅲ級32例,Ⅳ級17例;慢性心衰病程(5.2±1.6)年;ADHF病程(11.7±3.5)h;BMI(24.6±2.5)kg/m2;基礎病因:HYP15例,DCM16例,ICM12例,CHD24例。兩組一般資料對比差異均無統計學意義(P>0.05),具有臨床可比性。
1.2治療方法:兩組患者均采取相同的急性心衰規范處理流程,具體參見《指南》[7]。主要包括:①體位、吸氧、出入量管理等一般處理;②基礎治療(如阿片類藥物鎮痛)、利尿劑(如布美他尼、呋塞米)、正性肌力藥物(如左西孟旦、多巴酚丁胺)、血管收縮藥物(如腎上腺素、去甲腎上腺素)及抗凝治療(如低分子肝素)等常規藥物對癥治療。Lrh-BNP組:在此基礎上,加用新活素(成都諾迪康生物制藥,國藥準字S20050033)治療;具體為①先以1.5~2.0μg/kg為初始負荷劑量,靜脈緩慢推注;②而后以0.01μg·kg-1·min-1為維持劑量,靜脈滴注;③療程3d。SNP組:在上述規范處理流程基礎上,予以硝普鈉(武漢人福藥業有限公司,國藥準字H20065354)治療;具體包括①以0.3μg·kg-1·min-1為初始劑量,靜脈滴注;②再依據患者實際治療反應,以0.5μg·kg-1·min-1的速度逐漸使劑量遞增至5μg·kg-1·min-1,靜脈滴注;③療程72h。兩組用藥期間應密切監測患者血壓,當患者收縮壓處于90~100mmHg時,應逐漸減量,繼而采取合適的維持劑量,當患者收縮壓<90mmHg時,應逐漸減量至停藥。治療7d后觀察兩組療效。
1.3觀察指標
1.3.1療效判定標準:顯效:患者NYHA分級提高≥2級,且癥狀體征(如肺水腫、外周水腫、呼吸困難等)明顯改善;有效:1級≤NYHA分級提高<2級,上述癥狀體征好轉;無效:NYHA分級及癥狀體征均未改善。注:總有效率=×100%。
1.3.2心功能指標測定:于治療前和治療7d后對所有患者各進行1次心臟彩超檢查;儀器采用彩色超聲診斷儀(飛利浦EPIQ 7c),心臟探頭S5-1,頻率為5MHz;測定指標為左心室舒張/收縮末期內徑(LVEDD/LVESD)、LVEF;各指標檢測值均取自3個連續心動周期的平均值;⑤以上每位患者的彩超檢查均由我院同一組彩超室醫護人員完成。
1.3.3循環指標檢測:每位患者均于治療前和治療7d后各抽取1次肘靜脈血,3mL/次,離心分離血漿與血清標本,并于-20℃冰箱中保存,待測;儀器運用全自動生化分析儀(日本OLYMPUS,型號AU640),血漿cTnI、NT-proBNP水平均運用酶聯免疫法測定,血清hs-CRP水平采取免疫比濁法檢測;試劑盒均購自上海華壹生物,并嚴格參照各配套說明書制定的檢測步驟測定以上循環指標。
1.3.4不良反應:詳細記錄患者治療期間因藥物而引發的低血壓、惡心、頭痛及胃痛等副反應。
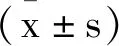
2 結 果
2.1兩組臨床療效的比較:治療后,Lrh-BNP組總有效率(93.9%)較SNP組明顯升高(79.6%),差異具有統計學意義(P<0.05),見表1。

表1 兩組臨床療效的比較
2.2兩組治療前后心功能指標的比較:與治療前對比,兩組治療7d后LVEF值均顯著上升(P<0.01),LVEDD與LVESD值均明顯減小(P<0.05),且Lrh-BNP組以上指標改善較SNP組均更明顯(P<0.05),見表2。
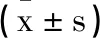
表2 兩組治療前后心功能指標的比較
2.3兩組治療前后循環指標的比較:與治療前相比,兩組治療7d后血漿cTnI、NT-proBNP、血清hs-CRP水平均顯著降低(P<0.01),且Lrh-BNP組以上循環指標下降較SNP組均更顯著(P<0.01),見表3。
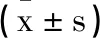
表3 兩組治療前后循環指標的比較
2.4兩組不良反應發生情況的比較:兩組住院期間均未出現脫失與死亡病例。Lrh-BNP組用藥期間有2例低血壓,1例惡心,1例頭痛;SNP組出現1例血壓下降過快,1例肌肉痙攣,2例頭痛,1例胃痛。兩組以上因藥物所致的癥狀均較輕微,且均未見明顯不良反應/事件,未影響治療進程。Lrh-BNP組不良反應率為8.2%(4/49)與SNP組的10.2%(5/49)相比差異無統計學意義(P=0.727)。
3 討 論
ADHF的誘發因素繁雜,現代醫學認為導致ADHF的誘因主要包括藥物或酒精濫用、未控制的高血壓、藥物相互作用、抗腫瘤治療(放療或化療)、皮質激素、非甾體類抗炎劑(NSAIDs)、腎功能不全、支氣管哮喘急性加重、甲狀腺功能減退或亢進、心律失常、生活管理與藥物治療缺乏依從性、貧血、感染等多種因素[8]。SNP是一種短時作用且速效的血管擴張藥,有研究[9]顯示心衰患者加用SNP治療能明顯減小患者LVEDD、增加LVEF,改善心功能,提高治療效果。SNP用于抗心衰的作用機制可能為:①直接通過刺激血管內皮細胞(EC)釋放一氧化氮(NO)、激活鳥苷酸環化酶(GC),使得細胞內環磷酸鳥苷(cGMP)增加,繼而起到擴張血管的作用,但并不影響心肌、十二指腸或子宮的收縮,此時心臟前后負荷因血管擴張而減輕,從而可改善心排量;②通過增加每搏血量彌補降低的末梢血管阻力,進而維持動脈血壓相對穩定;③一般不會引起心率的增加,且患者心率還可能會因血流動力學的改善而降低[10]。
新活素屬無菌凍干制劑,是利用重組DNA技術合成而來,與人體內源性BNP具有相同的氨基酸序列。ADHF患者采用新活素治療有利于降低再住院率與病死率,改善患者預后。報道顯示老年ADHF患者加用新活素治療能明顯改善其精神狀態與心功能、增加尿量。新活素的藥理學作用主要包括:①通過與BNP受體特異性結合,激活GC,引起胞內cGMP含量升高,進而舒張血管平滑肌細胞(SMC),同時cGMP作為第二信使,具有擴張動靜脈的作用,從而能迅速降低肺毛細管楔壓、右房壓及全身動脈壓,使得心臟前后負荷減低,改善心衰患者癥狀;②通過抑制腎素-血管緊張素-醛固酮系統(RAAS),拮抗血管SMC、心纖維原細胞及心肌細胞(CMC)胞內醛固酮(ALD)、去甲腎上腺素(NOR)、心肌肌鈣蛋白I(cTnI)等神經內分泌激素表達,繼而增加腎小球濾過、改善腎臟血流動力學,促進水鈉排泄,發揮減輕心臟前后負荷的效果;③通過維持心肌血流供應和抑制外周與中樞交感神經活性,改善心肌耗氧量,起到阻斷或延緩心室重構的作用;④此外,本品并無正性肌力作用,故而不會額外增加心肌耗氧。新活素不僅對心衰患者腎功能副作用較輕,反而可從一定程度上改善患者腎小球濾過率,是治療心衰較為安全的藥物。新活素對ADHF患者腎功能的影響可能存在劑量依賴效應,因此在臨床實踐中應考慮低劑量、短療程的用藥方案。
本研究結果顯示,與予以硝普鈉治療的SNP組(79.6%)相比,加用新活素治療的Lrh-BNP組治療7d后總有效率明顯升高,達93.9%,提示ADHF患者采用新活素治療更有助于提高臨床療效。其原因可能與新活素并非只是單純的血管擴張劑,還是一種具有抑制交感神經系統與RAAS、利尿等多重藥理作用機制密切相關。本研究中,與SNP組同期相比,Lrh-BNP組治療7d后LVEF值顯著更高,LVEDD與LVESD值均明顯更低,說明加用新活素治療ADHF更能有效增加每搏輸出量、改善左心舒張與收縮功能。本研究治療期間兩組不良反應率均較低,且癥狀均較輕微;可見ADHF患者對新活素或硝普鈉均具有較高的臨床耐受性。
NT-proBNP為BNP激素原裂解后的產物,無生物學活性、抗干擾性強,生物半衰期長、體外更穩定,適合于實驗室檢測。在心衰等病理狀態下,心室肌細胞會大量分泌釋放NT-proBNP,且隨心衰程度的加重,其血漿含量會持續升高,能直觀反映患者心功能受損情況。本研究結果顯示Lrh-BNP組治療7d后血漿NT-proBNP水平較SNP組顯著更低,可見新活素在逆轉ADHF患者心室重構、改善心衰病情方面更具優勢。CRP是由肝細胞合成的急性蛋白,具有促進巨噬細胞(MAC)與粒細胞(GRA)吞噬及激活補體的作用。當機體處于低水平炎癥狀態時,為提高檢測準確度與靈敏度,實驗室采取超敏感檢測技術對低濃度CRP含量進行測定,此時稱為hs-CRP。心衰患者在遭受急性局部缺血或組織損傷時,體內hs-CRP水平會急劇升高,當病情得到緩解時,其血清水平會明顯回落。本研究中,與SNP組對比,Lrh-BNP組治療7d后血清hs-CRP水平顯著更低,提示加用新活素治療更有助于ADHF患者對抗心肌急性缺血與心室損傷。不同的濃度反映了不同程度的心肌壞死,其動態檢測對于判斷預后非常有幫助。本研究顯示Lrh-BNP組治療7d后血漿cTnI水平顯著低于SNP組同期,說明ADHF患者加用新活素治療對抑制機體RAAS過度表達更有幫助,從而起到更為突出的抗心衰作用。
綜上所述,與硝普鈉相比,ADHF應用新活素治療在臨床耐受性上優勢相當,而新活素更能在短期內逆轉或抑制心肌重構,減輕心室損傷,保護心功能。但本研究觀察指標不夠全面(如未對血流動力學指標進行監測)、觀察時間較短、納入的樣本量較少,因此本結論仍需更多高質量的前瞻性臨床研究加以論證與分析。

