硬膜外血補丁預防硬脊膜穿刺后頭痛的效果探討
孟才華 馮秀珍 曹麗蓬
【摘要】 目的 探討預防性硬膜外血補丁(EBP)預防硬脊膜穿刺后頭痛(PDPH)的效果及安全性。方法 79例硬脊膜穿破患者, 根據有無預防性措施分為A組(33例)和B組(46例)。A組實施EBP, B組實施對癥保守治療。比較兩組患者PDPH發生率、持續時間, 分析實施EBP患者的并發癥發生情況。結果 A組 PDPH發生率51.5%低于B組的73.9%, 差異有統計學意義(P<0.05);兩組PDPH持續時間比較, 差異無統計學意義(P>0.05)。所有進行EBP的患者均未出現感染、發熱、腰背痛、下肢放射痛、再次穿破硬膜或硬膜外血腫等并發癥。結論 預防性EBP可以安全有效地降低PDPH發生率, 但是最佳的給予EBP的時機需要進一步的研究證實。
【關鍵詞】 硬膜外血補丁;硬脊膜穿刺后頭痛;硬脊膜意外穿破;椎管內麻醉
DOI:10.14163/j.cnki.11-5547/r.2020.25.001
【Abstract】 Objective ? To discuss the effect and safety of prophylactic epidural blood patch (EBP) in preventing post-dural puncture headache (PDPH). Methods ? A total of 79 cases of dural puncture patients were divided into group A (33 cases) and group B (46 cases) according to the preventive measures. Group A received EBP, and group B received symptomatic conservative treatment. The incidence of PDPH and duration of PDPH of the two groups was compared, and the occurrence of complications of patients with EBP was analyzed. Results ? The incidence of PDPH 51.5% of group A was lower than that of group B 73.9%, and the difference was statistically significant (P<0.05). There was no statistically significant difference in duration of PDPH, and the difference was not statistically significant (P>0.05). All patients undergoing EBP had no complications such as infection, fever, low back pain, radiating pain in the lower limbs, re-piercing the dura mater or epidural hematoma. Conclusion ? Prophylactic EBP could effectively and safely prevent post-dural puncture headache, but the best EBP timing needs to be confirmed by further studies.
【Key words】 Prophylactic epidural blood patch; Post-dural puncture headache; Accidental dural puncture; Neuraxial anesthesia
硬脊膜穿刺后頭痛(post-dural puncture headache, PDPH) 是由于硬膜外穿刺過程中意外穿破硬脊膜, 腦脊液持續外漏, 使腦脊液壓力下降而導致的頭痛, 是最常見的椎管內麻醉并發癥, 腰麻和硬膜外麻醉導致PDPH的發生率約為1%[1]。PDPH常表現為壓榨性頭痛, 可伴有惡心嘔吐、頸項僵直或頸項痛、耳鳴、視物模糊等癥狀, 嚴重影響了患者的生活質量以及產后照顧新生兒的能力[2]。如何預防PDPH的發生是亟待解決的問題, 目前研究預防PDPH的主要策略是阻止進一步腦脊液漏或增加腦脊液生成, 臨床上常用的預防辦法包括體位治療、液體治療以及硬膜外填充療法如硬膜外腔填充生理鹽水、膠體液、自體血[3-5]。文獻報道體位治療及液體治療預防PDPH效果欠佳[6, 7], 硬膜外填充療法中硬膜外血補丁(epidural blood patch, EBP)治療效果最好。有研究報道可以使PDPH的發生率由80%降低到20%[8], 但是也有研究[9]認為預防性EBP可以降低頭痛的嚴重程度, 但不會降低PDPH的發生率, 本文通過回顧性分析本中心過去3年硬膜外意外穿破的病例, 以評估EBP用于預防PDPH的效果。
1 資料與方法
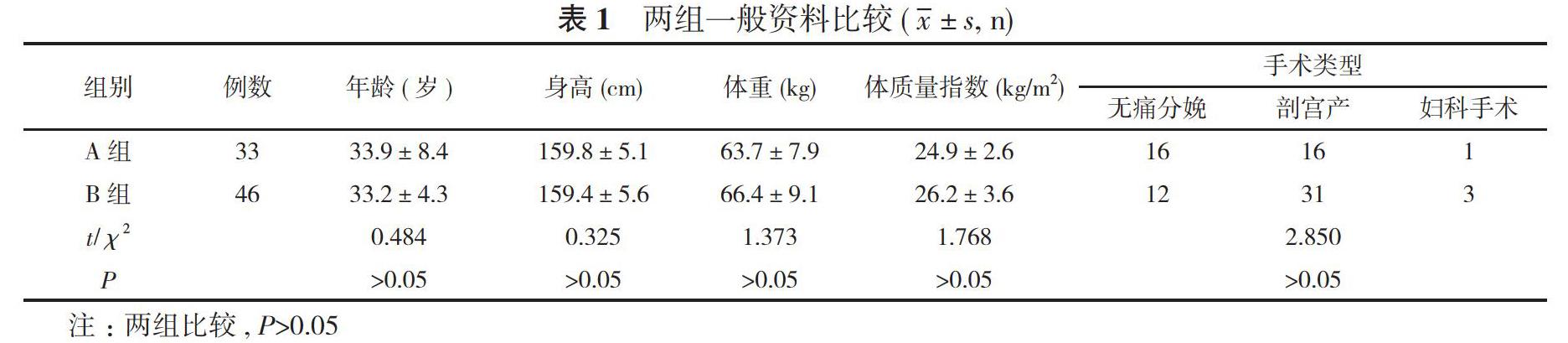
1. 1 一般資料 選擇2016年12月30日~2020年2月15日本中心共行硬膜外麻醉和腰硬聯合麻醉患者37768例, 硬脊膜穿破79例(0.2%)。79例硬脊膜穿破患者根據有無預防性措施分為A組(33例)和B組(46例)。兩組患者一般資料比較差異無統計學意義(P>0.05), 具有可比性。見表1。
1. 2 PDPH的診斷標準 根據國際頭痛協會的定義 [10], PDPH的診斷需要滿足以下幾個條件:有椎管內麻醉史;頭痛隨體位變化, 在坐起或站立15 min內惡化, 平臥15 min內改善;至少伴隨有頸部僵硬、耳鳴、聽力障礙、畏光、惡心等癥狀之一。
1. 3 方法 硬膜外穿刺過程中若出現腦脊液流出或硬膜外導管置管后回抽出清亮液體, 可確定為硬脊膜意外穿破, 立即更換穿刺間隙, 于上一個間隙穿刺并向上置管1~2 cm, 控制疼痛麻醉平面T10以下。A組實施EBP, 患者在手術結束或分娩結束后即刻抽取10~20 ml自體靜脈血, 通過硬膜外導管緩慢注入硬膜外腔, 囑患者平臥2 h。B組實施對癥保守治療, 包括臥床休息2 d, 靜脈補液, 2000~3000 ml/d。兩組術后均采用相同的靜脈鎮痛方案, 如果出現頭痛則根據患者意愿給予氨茶堿或者EBP治療。
1. 4 觀察指標 比較兩組患者PDPH發生率、持續時間, 分析實施EBP患者的并發癥發生情況。并發癥包括感染、發熱、腰背痛、下肢放射痛、再次穿破硬膜或硬膜外血腫。
1. 5 統計學方法 采用SPSS22.0統計學軟件進行數據統計分析。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
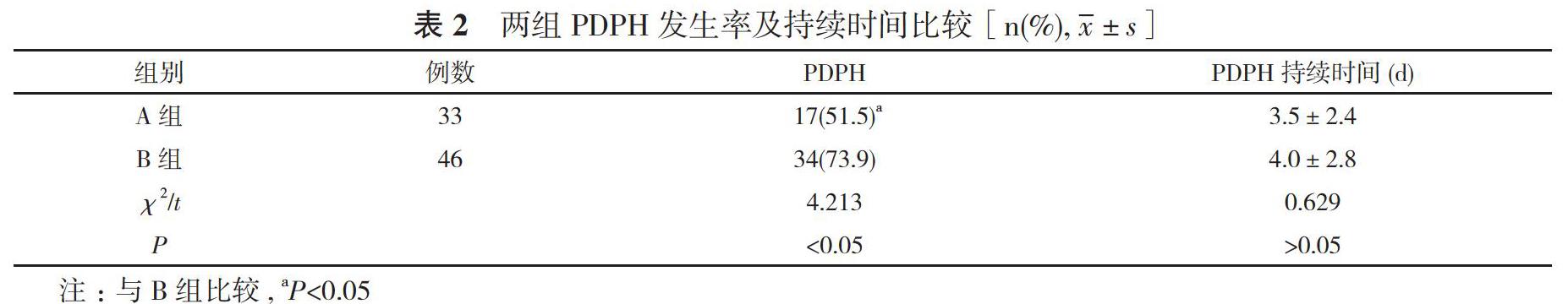
2. 1 兩組PDPH 發生率及持續時間比較 A組 PDPH發生率51.5%低于B組的73.9%, 差異有統計學意義(P<0.05);兩組PDPH持續時間比較, 差異無統計學意義(P>0.05)。見表2。
2. 2 并發癥 所有進行EBP的患者均未出現感染、發熱、腰背痛、下肢放射痛、再次穿破硬膜或硬膜外血腫等并發癥。
3 討論
本研究回顧性研究發現, 硬脊膜意外穿破后預防性給予EBP可以有效的降低PDPH的發生率, 所有給予EBP的患者均沒有出現相關并發癥。
PDPH的發生機制目前尚不完全清楚, 最可能的原因是硬脊膜穿破后導致腦脊液持續外滲, 造成腦脊液容量降低和顱內壓力下降, 從而造成顱內疼痛敏感結構受引力牽拉引起頭痛, 這種牽拉力在患者直立時加劇平臥時緩解, 另外, 腦脊液容量減少后可能會直接激活腺苷受體造成腦血管擴張和疼痛敏感部位腦結構拉伸引起頭痛[10]。
預防PDPH的關鍵是減少或阻止腦脊液的滲漏以及增加腦脊液的生成, 傳統預防EBP的方法包括臥床、靜脈補液及腹部加壓等。平臥休息可以臨時緩解癥狀, 但不會減少頭痛發病率。Kim等[6]發現腦膜穿破后仰臥1 h和4 h, PDPH的發生率、發生時間和嚴重程度沒有區別, 而且長時間臥床使產婦很難喂養和照顧嬰兒, 也增加了深靜脈血栓形成的風險。靜脈補液的目的是期望通過增加腦脊液的生成以糾正腦脊液的丟失與腦血管擴張防治頭痛, 但是目前的薈萃分析表明, 無證據支持靜脈補液可以有效降低頭痛的發生率[7]。俯臥位和腹部加壓通過增加腹內壓從而增加硬膜外腔壓力使癥狀緩解, 有研究證實剖宮產術后立即腹部加壓能夠降低頭痛發生率, 但目前尚無證據支持腹部加壓可以縮短PDPH持續時間[11]。
采用EBP預防和治療PDPH的機制是一方面可以擠壓腦脊液向頭部流動, 從而增加顱內壓;另一方面可以形成血凝塊封閉硬脊膜上的破口, 阻止了腦脊液進一步滲漏[12]。EBP的最佳用血量目前尚無定論, 大多數研究認為理想用血量為成人15~20 ml, 兒童0.2~0.3 ml/kg[13]。一項多中心隨機雙盲試驗共納入121例產婦, 分別用血15、20、30 ml, 結果三組間發生腰痛幾率無差別, 但是腰痛程度15 ml最輕[14]。本中心33例行EBP患者中, 27例使用了15 ml自體血, 20例未發生頭痛, 成功率74%, 其中有1例預計推注20 ml自體血, 但是在推注到15 ml時遇到阻力遂停止繼續推注;另有4例使用了20 ml自體血均發生了頭痛;2例使用了10 ml自體血未發生頭痛, 因為20 ml和10 ml的例數較少, 最佳的EBP用血量未來需要更多的研究來證實。
預防性應用EBP是指在患者發生頭痛之前通過硬膜外導管注入血液。而Scavone等[15]將64例使用17G針意外穿破硬膜的產婦, 隨機分為預防性使用EBP 20 ml組和假血補丁組(抽血但不進行注射), 結果兩組PDPH的發生率和再次需要治療性血補丁的應用率比較差異無統計學意義(P>0.05)。但是2014年的一個報道[8]指出, 對于行硬膜外激素注射治療時發生硬脊膜意外穿破的慢性疼痛患者, 使用預防性EBP可以使PDPH的發病率從80%減少到20%。本研究結果支持預防性EBP可以降低PDPH的發病率, 但是仍有51.5%的患者發生了頭痛, 高于既往研究的20%, 可能的原因是選擇推注EBP的節段及推注時間不同。血液注入硬膜外腔后更傾向于向頭側擴散, 所以如果要取得較好的效果, EBP臥位穿刺間隙應比之前的穿刺間隙至少低一個節段, 但是為了防止硬膜外穿破后從硬膜外腔注入麻醉藥會從破孔滲入蛛網膜下腔而導致麻醉平面過高甚至全脊麻, 所以本中心在硬脊膜穿破后的處理是改上一間隙穿刺并置管;另外一個可能的原因是給予EBP的時間過早, 通常是在術后或分娩結束后即刻推注EBP, 距離最后一次給予局麻藥的時間距離較短, 不利于血凝塊的形成。既往也有研究顯示, 發生硬脊膜穿破后24 h內行EBP效果欠佳[16], 其最佳時間應為硬脊膜穿破發生后24~72 h[17]。未來需要更多的前瞻性研究結果確定最佳的給予EBP的時機。
需要注意EBP禁忌證, 如硬膜外穿刺血管損傷出血、菌血癥、白細胞計數升高、發熱等;靜脈抽血過程中要嚴格執行無菌技術, 以防感染;注射速度應緩慢, 如有不適立即停止注射, 本中心的病例均嚴格無菌操作, 緩慢注射自體血, 操作過程中如果有阻力或患者有訴腰部脹痛即停止操作, 而且所用靜脈自體血量較少, 所以行EBP的患者均未出現感染、發熱、腰背痛、下肢放射痛、硬膜外血腫等并發癥。
綜上所述, 預防性EBP可以安全有效降低PDPH發生率, 但是最佳的給予EBP的時機需要進一步的研究證實。本研究存在一定的局限, 因為是回顧性研究, 患者疼痛評分及治療后的反應等信息記錄不全, 遠期隨訪資料缺失, 所以未來需要前瞻性大樣本研究進一步證實。
參考文獻
[1] 曹錫清, 于春華, 王蕓. 硬膜外穿透后頭痛的診療進展. 麻醉安全與質控, 2019(1):41-50.
[2] Davies JM, Posner KL, Lee LA, et al. Liability associated with obstetric anesthesia:a closed claimsanalysis. Anesthesiology, 2009, 110(1):131-139.
[3] 唐培培, 馮寶紅. 鞘內注射生理鹽水預防及治療硬脊膜穿破后頭痛. 吉林醫學, 2013(21):4261.
[4] 程志超, 周占明, 姜月, 等. 硬膜外腔注入6%羥乙基淀粉130/0. 4預防連續蛛網膜下腔阻滯麻醉后頭痛. 吉林醫學, 2013(8):1473-1474.
[5] 劉麗華, 陳文清. 硬膜外填充自體血與持續泵入賀斯預防穿破硬脊膜后頭痛的比較. 科技信息, 2010(7):375.
[6] Kim SR, Chae HS, Yoon MJ, et al. No effect of recumbency duration on the occurence of post-lumbar puncture headache with a 22G cutting needle. BMC Neurol, 2012, 12(1):1-5.
[7] Heesen M, Klohr S, Rossaine R, et al. Can the incidence of accidental dural puncture in women be reduced? A systematic review and meta-analysis. Minerva Anestesiol, 2013, 79(10):1187-1197.
[8] Shaparin N, Gritsenko K, Shapiro D, et al. Timing of neuraxial pain interventions following blood patch for post dural puncture headache. Pain Physician, 2014, 17(2):119-121.
[9] Boonmak P, Boonmak S. Epidural blood patching for preventing and treating post-dural puncture headache. Cochrane Database Syst Rev, 2010(1):CD001791.
[10] Headache Classification Subcommittee of the International Headache Society. The International classification of Headache Disorders:2nd edition(ICHD-Ⅱ). Cephalalgia, 2004, 24(1):9-160.
[11] Katz D, Beilin Y. Review of the alternatives to epidural blood patch for treatment of postdural puncture headache in the parturient. Anesthesia Analgesia, 2017, 124(4):1219-1228.
[12] Stein MH, Cohen S, Mohiuddin MA, et al. Prophylactic vs therapeutic blood patch for obstetric patients with accidental dural puncture-a randomized controlled trial. Anaesthesia, 2014, 69(4):320-326.
[13] 廖琴, 鄢建勤, 易曉彬. 腦膜穿破后頭痛與硬膜外自體血補丁. 臨床麻醉學雜志, 2013(8):826-829.
[14] Paech MJ, Doherty DA, Christmas T, et al. The volume of blood for epidural blood patch in obstetrics: a randomized, blinded clinical trial. Anesth Analg, 2011, 113(1):126-133.
[15] Scavone BM, Wong CA, Sullivan JT, et al. Efficacy of a prophylactic epidural blood patch in preventing post dural puncure headache in parturients after inadvertent dural puncture. Anesthesiology, 2004, 101(6):1422-1427.
[16] Bezov D, Lipton RB, Ashina S. Post-dural puncture headache: part I diagnosis, epidemiology, etiology, and pathophysiology. Headache, 2010, 50(7):1144-1152.
[17] Sprigges JS, Harper SJ. Accidental dural puncture and postdural puncture headache in obstetric anaesthesia: presentation and management:a 23-year survey in a district general hospital. Obstetric Anesthesia Digest, 2008, 28(4):202.
[收稿日期:2020-05-09]

