經橈動脈置管行持續灌注化療治療肝癌的安全性和舒適性研究
李含英 尤國美 潘琴 經碧玲 柳嬌鈺
原發性肝癌是我國常見的惡性腫瘤,患者早期癥狀不明顯,發現癥狀時往往已屬中晚期,失去了外科手術的機會。經導管肝動脈化療栓塞術(transcatheter arterial chemoembolization,TACE)是指南推薦的針對中晚期肝癌的治療方法,但對于腫瘤體積巨大、浸潤生長缺乏血供及門靜脈癌栓患者,持續灌注化療是更為有效的治療方法[1]。隨著新技術和新器械的不斷涌現,相較于經股動脈置管行持續灌注化療,經橈動脈置管行持續灌注化療的應用比例越來越大。本研究探討經橈動脈置管行持續灌注化療治療肝癌患者的安全性和舒適性,現將結果報道如下。
1 對象和方法
1.1 對象 選擇2019年1月至2020年3月在中國科學院大學附屬腫瘤醫院介入治療科行持續灌注化療的肝癌患者105例,其中經橈動脈組45例,男34例,女11 例,年齡 38~75(58.0±8.2)歲;經股動脈組 60 例,男46 例,女 14 例,年齡 32~77(58.8±10.3)歲。納入標準:(1)符合《原發性肝癌診療規范(2019版)》[2]的診斷標準;(2)年齡 18~78 周歲;(3)Child-Pugh 肝功能分級:A級或 B 級;(4)預計生存期>3個月;(5)Allen試驗陽性。排除標準:(1)難以控制的腹水、肝性腦病或食管胃底靜脈曲張出血;(2)以往3個月之內有消化道出血病史或具有明確的胃腸道出血傾向,如:局部活動性潰瘍病灶、大便隱血≥(++);(3)保護性醫療的患者;(4)有精神病史或溝通障礙者。本研究經醫院倫理委員會審核,所有患者簽署知情同意書。
1.2 方法
1.2.1 經橈動脈組置管方法 經橈動脈組患者在數字減影血管造影術(digital subtraction angiography,DSA)引導下,經橈動脈組取左側橈骨莖突近端1 cm處的橈動脈為穿刺進針點,采用20 G穿刺針,應用Seldinger改良法進行穿刺,并置入5 F動脈鞘,隨后插入MPA1導管(美國,強生公司)至腹腔干,對供血動脈進行選擇性插管,對腫瘤病灶行灌注,術畢均留置導管,妥善包扎固定動脈導管,常規使用25 U/ml肝素鹽水沖管液進行沖洗并封管,有效保證導管通暢度,防止因血液凝固而堵塞導管。將患者安全送返病房后開通管路連接電子注藥泵行持續灌注氟尿嘧啶。持續灌注化療過程在心電監測下進行。藥物灌注完畢,由醫生拔出動脈導管及鞘,穿刺處壓迫止血加壓包扎。
1.2.2 經股動脈組置管方法 取右側股動脈為穿刺進針點,采用20 G穿刺針,應用Seldinger改良法進行穿刺,并置入5 F動脈鞘,隨后插入4FRH導管(美國,COOK公司)至腹腔干或腸系膜動脈、十二指腸動脈、膈動脈等造影,明確腫瘤供血血管后,根據血供情況,使用Progreat微導管,術后持續灌注化療方法同經橈動脈組。
1.2.3 術后觀察指標 安全性指標:(1)穿刺處出血:穿刺處有出血包括局部滲血、血腫,并重新加壓包扎[3]。(2)堵管:以氟尿嘧啶電子泵輸注過程中發生參數報警為堵管。(3)血管痙攣:術中出現前臂疼痛,導絲及導管送引不暢、導管轉動困難,或拔除鞘管困難;輸注藥物過程中,局部出現前臂燒灼、疼痛、酸脹、麻木感等[4]。(4)皮損:按照國際皮膚與造口護理協會所發布醫用膠粘劑相關性皮膚損傷(medical adhesive related skin injury,MARSI)診斷標準[5],分為張力性損傷、表皮脫落、皮膚撕脫等。舒適性指標:(1)排尿困難:術后排尿情況分為正常排尿、誘導排尿、導尿,后兩項均視為排尿困難。(2)惡心嘔吐:采用世界衛生組織(World Health Organization,WHO)分級標準。(3)便秘:采用WHO分級標準。(4)腰背部酸痛:指下床活動后臥位時的不適癥狀,或感覺持續性腰背部不適。
1.3 統計學處理 采用SPSS 18.0統計軟件,計量資料以±s表示,組間比較采用t檢驗,計數資料以百分率表示,組間比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
兩組患者術后安全性及舒適性比較結果見表1。
由表1可見,經橈動脈組穿刺處出血、皮損、排尿困難、便秘及腰背部酸痛發生率均低于經股動脈組,差異均有統計學意義(均P<0.05)。兩組其他術后觀察指標比較,差異均無統計學意義(均P>0.05)。
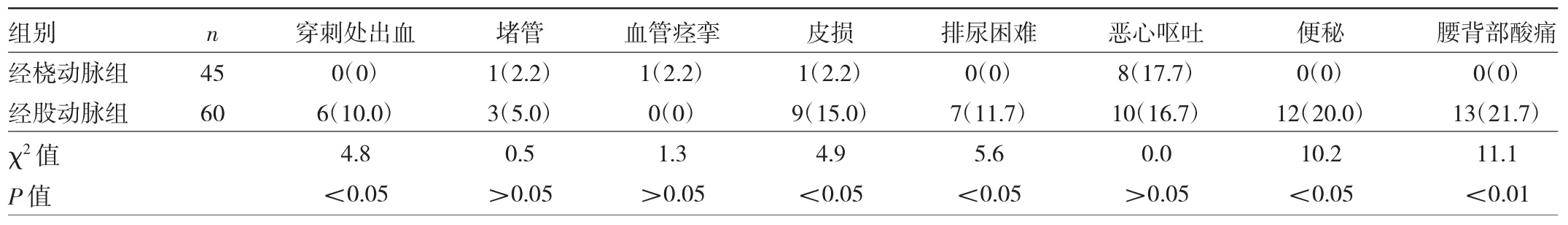
表1 兩組患者術后安全性及舒適性比較[例(%)]
3 討論
持續灌注化療是治療肝癌的有效手段,常規路徑為經股動脈置管,因股動脈粗直、固定、搏動明顯,易于穿刺,成為持續灌注化療的首選[6]。但也有研究報道經股動脈置管還是存在諸多缺陷:(1)部位不易壓迫,穿刺、置入動脈鞘的過程中及拔除導管、動脈鞘后短時間內發生滲血、血腫的概率較大。(2)持續灌注化療46 h,給藥結束動脈鞘拔除后壓迫制動止血12 h,要求患者臥床制動3 d,嚴重影響患者日常生活,也會增加便秘及腰背部酸痛的發生率[7]。(3)部位隱蔽,醫護人員在持續灌注化療中不易觀察護理。
橈動脈解剖位置表淺,易于壓迫止血,拔除動脈鞘后壓迫所需時間僅3~4 h[8],可大大縮短住院時間,降低平均住院日,提高病房床位周轉率,同時為患者節省醫療費用。本研究證實橈動脈持續灌注化療患者的安全性和舒適性明顯優于股動脈穿刺者,比較術后穿刺處出血、皮損、排尿困難、便秘及腰酸背痛的發生率均較低,給患者帶來的心理壓力小,術后體位舒適,患者容易接受。晚期腫瘤患者因其特殊的體質,MARSI的發生率亦較普通患者高[9],下肢比上肢更容易發生MARSI,這可能與不同部位的皮膚厚度不同有關[10]。但也有文獻報道,經橈動脈穿刺置管方法橈動脈痙攣發生的相關因素較多,性別、年齡及病史等均與橈動脈痙攣發生有關[11]。硝酸甘油作為一種血管擴張劑,可釋放一氧化氮,激活鳥苷酸環化酶,調節平滑肌收縮狀態,引起血管擴張,有效減輕血管痙攣的發生[12]。穿刺前遵醫囑使用硝酸甘油配合局部麻醉藥注射,以防止血管痙攣的發生,可提高穿刺成功率,減輕患者痛苦。
橈動脈組術后護理要點:(1)將穿刺側前臂置于軟枕上,保持靜脈回流,手腕處制動,避免旋轉、彎曲、持重物,手指可適當活動,避免出現酸脹、麻木感。(2)密切觀察橈動脈置管處有無滲血、血腫,動脈鞘固定是否良好,導管內有無受壓折疊及回血情況,手臂有無腫脹及麻木情況。(3)整個持續灌注化療過程患者無需絕對臥床,同時拔除動脈鞘之后只需要壓迫3~4 h,動脈鞘拔除后囑其3 d內避免穿刺側再行穿刺、置管、測血壓等增加肢體壓力的操作,1周內勿揉搓穿刺點,并保持清潔干燥,4周內避免提拿重物[13]。
經橈動脈穿刺置管行持續灌注化療屬于新型選擇,是經股動脈置管行持續灌注化療很好的替代途徑,術后處理方便、安全,值得臨床推廣應用。

