不同術式對肝包蟲病療效的臨床觀察
鄧永清 趙娟
(1 青海省黃南州人民醫院普外科 青海 同仁 811399)
(2 青海省黃南州人民醫院護理部 青海 同仁 811399)
肝包蟲病是人畜共患慢性寄生蟲病,也稱作肝棘球蚴病,人吞食了受絳蟲蟲卵污染食物,經門靜脈進到肝臟,發育成包蟲囊,病變會累及肝臟,甚至引起肝功能衰竭[1]。肝包蟲病中98%左右都是細粒棘球蚴所致,而且男性患者多于女性,多發牧區、半牧區等地區[2]。肝包蟲病治療藥能殺死蟲頭節和子囊,藥效較好。但是,臨床主要選擇手術治療,手術方式較多,各有利弊,臨床也沒有統一的手術標準[3]。本文選擇兩種手術類型對患者實施手術,將臨床療效觀察對比,分析如下。
1.資料與方法
1.1 一般資料
44 例肝包蟲病患者分組行不同術式治療,病例選擇時間段2017 年1 月—2019 年12 月3 年內收治的患者。A 組22 例,男女比15:7;年齡值21 ~55 歲,中位值(32.5±9.6);B 組22 例,男女比14:8;年齡值20 ~55 歲,中位值(33.6±8.4);一般資料組間比較無顯著差異(P>0.05),有可比性。
納排標準:入選對象經免疫學、血清學均確診肝包蟲病,無器官功能障礙疾病,無手術禁忌證。患者均知情并簽署同意書。排除了其他寄生蟲感染疾病的患者,肝囊型和肝泡型的包蟲病患者。
1.2 方法
兩組患者由同組醫務人員完成手術治療。根據無瘤手術原則對兩組患者行手術治療。由右肋緣下取斜切口,右上腹反L形切口。術前為患者使用地塞米松,給藥10mg,避免發生包蟲囊液過敏。術后2 周給予阿苯達唑,用藥量12 ~15mg/(kg·d),避免發生原頭蚴播散種植。A 組行內囊接除聯合外囊縫閉引流術治療,充分暴露手術視野后,以過氧化氫溶液紗布墊于包蟲周圍,避免囊液發生外流引起過敏反應。經穿刺確診肝包蟲,將內容物吸除。觀察囊腔張力降低,將囊壁切開,將內囊取出,以過氧化氫溶液(3%)對囊腔進行沖洗。將頭節殺滅以后,對囊壁進行擦洗,將外囊殘腔及時處理,最后留置引流管。B 組接受完整外囊剝除術治療,充分暴露囊腫后,以濕紗布對囊腫周圍進行保護,切開肝臟組織和包蟲外囊間包膜,找出疏松的間隙后,保留肝實質一側,完整摘除包蟲外囊,最后在創面近處留置引流管。
1.3 觀察指標
觀察臨床治療各項指標,包括術中出血量、肛門排氣時間、手術時間、住院時間,統計殘腔并發癥和原位復發率[4]。
1.4 統計學方法
使用SPSS20.0 統計軟件進行統計學處理,計數資料用(n/%)表示,進行χ2檢驗,t檢驗計量資料,以(±s)表示,P<0.05表示差異有統計學意義。
2.結果
2.1 兩組手術一般指標比較
A 組術中出血量少于B 組,手術時間短于B 組,術后拔管時間短于B 組,差異顯著(P<0.05);兩組肛門排氣時間、住院時間比較無顯著差異(P>0.05),見表1。
表1 兩組手術一般指標比較(±s)
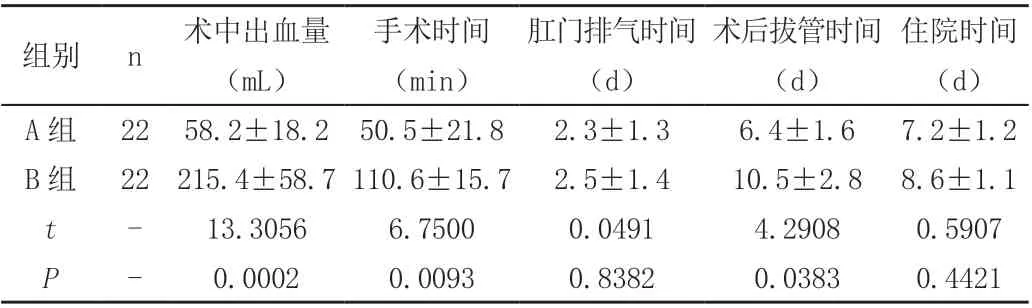
表1 兩組手術一般指標比較(±s)
組別 n 術中出血量(mL)手術時間(min)肛門排氣時間(d)術后拔管時間(d)住院時間(d)A 組 22 58.2±18.2 50.5±21.8 2.3±1.3 6.4±1.6 7.2±1.2 B 組 22 215.4±58.7 110.6±15.7 2.5±1.4 10.5±2.8 8.6±1.1 t - 13.3056 6.7500 0.0491 4.2908 0.5907 P - 0.0002 0.0093 0.8382 0.0383 0.4421
2.2 兩組并發癥、復發率比較
A 組術后殘腔并發癥發生率高于B 組,原位復發率高于B 組,差異顯著(P<0.05),見表2。
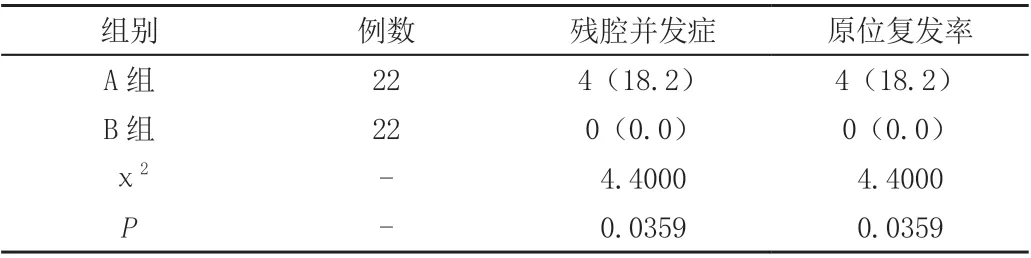
表2 兩組并發癥、復發率比較[n(%)]
2.3 兩組患者滿意度比較
A 組患者滿意度95.5%高于B 組72.7%,兩組滿意度比較差異顯著(P <0.05),見表3。
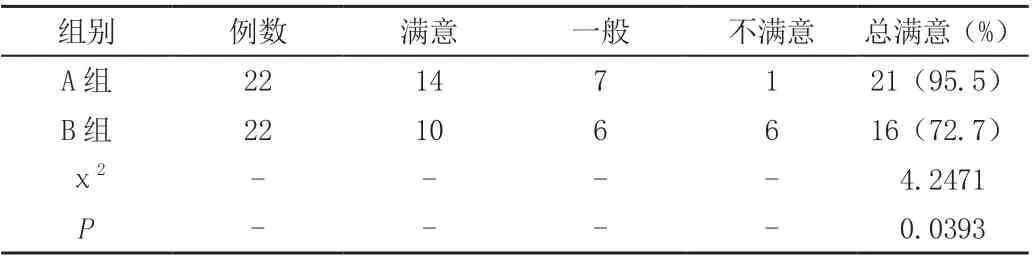
表3 兩組患者滿意度比較(例)
3.討論
包蟲病是寄生蟲病的一種,據統計,我國西北地區的包蟲病具有較高的發病率。包蟲病主要治療方式是手術治療,尤其是肝包蟲病是否可以實施腹腔鏡技術在臨床上仍存在爭議。有研究認為氣腹會使包蟲囊腫發生破裂,從而導致過敏性休克。有研究證明了,氣腹確定會導致腹腔壓升高,當其壓力高于囊內壓時,囊液會發生溢出,對囊內起到保護作用。肝包蟲病會壓迫人體器官,引起呼吸困難、黃疸、腹腔積液等疾病。研究發現,經B 超、CT等診斷準確率達95%~100%。臨床治療肝包蟲病尚無特效藥物,確診后一般立刻實施外科手術治療。本文對肝包蟲病臨床治療選擇兩種不同的手術方式,對治療結果進行討論,分析如下。
3.1 不同術式的效果
肝包蟲病是良性疾病,多通過出芽、浸潤等方式進行增殖,產生新囊泡到組織內,繁殖能力類似于腫瘤,周圍組織結構也會受到侵犯,甚至由淋巴、血管等向腹膜后、遠處器官發生轉移,可轉移到腦、肺等部位,也可稱作“蟲癌”。肝包蟲病向肝外轉移,預后明顯不良,臨床治療也無法僅靠手術完成。疾病病變復雜,多在肝段、肝葉等處病灶處理,通過根治性切除完成。如果病灶較大,會使半肝以上被侵犯,肝外臟器也會受到侵犯。肝包蟲病病情復雜,處理難度,而手術風險也大,可手術根治操作完成,就要首選手術治療。
傳統手術方式是內囊摘除聯合外囊縫閉引流術,能控制患者術中肝組織受到的損傷,而且操作簡單,能縮短手術時間,減少術中出血量。可是,此種手術類型在術中易發生囊液向外播散和種植,導致殘腔并發癥高,影響術后恢復。而完整外囊剝除術能徹底切除包蟲外囊,在手術后不會遺留殘腔和包蟲。有效控制了術后的殘腔感染和復發。不過此種手術方式難度較大。優勢是可以保證包蟲病灶徹底清除,避免發生外溢導致的腹腔污染,但是,此種手術切除正常肝組織,創面大,術中出血量多。具體選擇何種方式還要針對患者具體情況選擇[5]。
完整外囊剝除術治療用于肝包蟲病,對外囊、肝組織、肝門等處血管和膽管間間隙進行分離,使肝臟能充分的向外游離。而內囊摘除術對患者造成的創傷更小,而且手術操作技巧簡單,可是這種手術方式,術后卻有較高的并發癥。這是由于術后膽漏和積液、感染等造成。完整外囊剝除術治療,切除囊腫內肝臟組織,可以起到根治的效果。將切除范圍控制在病變邊緣1cm以上的范圍,這種手術方式具有復發率低,創傷小等優勢。不過,此種術式對醫師操作技術有著更高的要求。
3.2 結果討論
結果顯示,A 組術中出血量少于B 組,手術時間短于B 組,術后拔管時間短于B 組,差異顯著(P<0.05);兩組肛門排氣時間、住院時間比較無顯著差異(P>0.05)。可見,內囊摘除聯合外囊縫閉引流術在手術操作中,能減少術中出血量,縮短手術時間,縮短術后拔管時間。但是將內囊摘除聯合外囊縫閉引流術與完整外囊剝除術對比,在肛門排氣、住院時間等方面對比,無顯著差異(P>0.05)。在術中指標上對比,內囊摘除聯合外囊縫閉引流術效果更為理想。而A 組術后殘腔并發癥發生率高于B 組,原位復發率高于B 組,差異顯著(P<0.05),也證明了完整外囊剝除術后,患者的并發癥更低,原位復發率更低。可見,此種術式使用后,患者術后安全性更高,能有效降低并發癥和復發率。A 組患者滿意度95.5%高于B 組72.7%,兩組滿意度比較差異顯著(P<0.05),表明了,針對患者術后并發癥和原位復發率,可以影響患者對手術的滿意度,而完整外囊剝除術更符合患者對手術術后的需求[6,7]。
綜上所述,肝包蟲病臨床手術方式較多,不同術式各有優劣,要針對患者情況選擇合適手術方案,才能取得最佳療效。

