急性缺血性腦卒中患者腦白質疏松與認知障礙及功能結局的相關性分析
劉 丹, 李國忠
(哈爾濱醫科大學附屬第一醫院神經內科, 黑龍江 哈爾濱 150070)
隨著人口老齡化的加劇和人們生活水平的提高,我國卒中的發病率正在逐年攀升。我國卒中以高致死率、高致殘率的特點,給社會和家庭帶來了嚴重的經濟和心理負擔。急性缺血性腦卒中是最常見的卒中類型,約占全部腦卒中60%-80%。因此對急性缺血性腦卒中的早期識別、早期診斷、早期治療至關重要。腦白質疏松(leukoaraiosis)是在1986年由Hachinski等提出的名詞,這一名詞由希臘文“leuko”(意為“白色”)和“araiosis”(意為“稀疏”)組成,指在腦室旁和半卵圓中心白質的雙側對稱區域出現CT上的低密度影并且在磁共振成像(magnetic resonance imaging,MRI)-T2加權像上出現高信號區域[1]。之后的大量研究表明,腦白質疏松與首次卒中風險,高危人群中的卒中復發風險以及總死亡率有關。已有報道證實,WMH不僅與缺血性卒中的風險和功能結局有關,還可以預測認知功能障礙和癡呆風險[2]。為進一步探究腦白質疏松程度對急性缺血性腦卒中患者認知障礙及功能結局的影響,本研究將腦白質疏松分為腦室旁(periventricular hyperintensities,PVH) 及深部白質病變deep white matter hyperintensities,DWMH),分析腦白質疏松與認知障礙及功能結局的關系。
1 對象與方法
1.1研究對象:本研究篩選2015年10月至2017年2月于哈爾濱醫科大學附屬第一醫院神經內科病房住院治療的急性缺血性腦卒中患者共100例。所有入選患者均進行標準化調查量表詢問記錄和測量,內容包括姓名、性別、年齡、身高、體重、腰圍、既往疾病史(高血壓、糖尿病、冠心病、既往卒中史等)、用藥史(抗血小板藥物、抗凝藥物、降壓藥物、降糖藥物、調脂藥物等)、吸煙和飲酒狀況;患者行輔助檢查:空腹血糖、空腹胰島素及總膽固醇、甘油三酯、低密度脂蛋白膽固醇、高密度脂蛋白膽固醇、同型半胱氨酸、超敏C反應蛋白、肌酐、尿酸等相關血液指標。所有研究對象均征得本人及家屬同意。本研究得到我院倫理中心的批準。入組標準:①年齡40~80歲;②發病至入院并接受評價的時間≤1周的急性缺血性腦卒中(IS)患者;③患者已簽署知情同意書。排除標準:①既往確診糖尿病應用胰島素或降糖藥物者;②心源性卒中或出血性卒中;③有MRI檢查禁忌癥或不能完成MRI者;④其他繼發性腦白質病變,如多發性硬化、代謝性腦病、中毒性腦病、腫瘤、家族性中樞性神經系統疾病、變性疾病、感染性疾病;⑤昏迷、癲癇、癡呆、精神疾病等;⑥嚴重臟器功能障礙;⑦不同意參加研究者。
1.2方 法
1.2.1認知功能評估:對所有入選者進行神經心理學量表檢測,包括簡易智能精神狀態量表(MMSE)、漢密爾頓抑郁量表(HAMD)、蒙特利爾認知評估量表(MoCA)等。蒙特利爾認知評估量表滿分是30分,<26分為認知損害,受教育年限<12年時需在得分基礎上加1分。簡易智能精神狀態量表滿分是30分,正常值范圍:初中及以上≤24分,小學≤20分,文盲≤17分。評分過程中均使用標準化語言,由經過專業訓練的神經內科醫師進行測評。
1.2.2功能結局評估:對所有入選者進行美國國立衛生研究院卒中量表(National Institute of Healt h stroke scale(NIHSS))、改良RANKIN量表(mRs)、日常生活能力量表(BI)評分。評分過程中均使用標準化語言,由經過專業訓練的神經內科醫師進行測評。
1.2.3影像學數據采集及結果判讀:儀器與設備:所有入選人群均需查頭MRI、MRA,使用Philips公司生產的Achieva3.0T磁共振掃描儀,16通道標準頭部正交線圈。MRI T1W參數如下:TR2000ms,TE20ms,FOV214mm×188mm×118mm 層厚6mm矩陣196×93;T2W參數:TR1628ms,TE80ms,FOV230mm×230mm×118mm 層厚6mm矩陣232×158;T2FLAIR參數:TR8000ms,TE125ms,FOV230mm×230mm×118mm 層厚6mm矩陣288×252;MRA參數:TR25ms,TE3.5ms,FOV222mm×190mm×84mm,矩陣224×132。結果判讀:結果的判讀由一名核磁共振科醫師和一名神經內科醫師共同評定,根據磁共振的結果對WMH進行判斷。根據Fazekas方法將PVH和DWMH各分為4級(0~3級)。PVH:0級=無病灶;1級=帽狀或鉛筆樣薄層病變;2級=病變呈光滑的暈圈;3級=不規則的腦室旁高信號,延伸到深部白質。DWMH:0級=無病變;1級=點狀病變;2級=病變開始融合;3級=病變大面積融合。
1.3統計學方法:本研究采用R3.5.1版本進行統計分析,計量資料用平均數±標準差表示,計數資料用頻數(百分比)表示。對于兩組的計量資料,選用獨立樣本t檢驗,三組計量資料選用方差分析。如不滿足正態性檢驗即選用非參數秩和檢驗。對于計數資料,選用卡方檢驗。對于多組資料兩兩比較使用Bonferroni調整α。相關性檢驗選擇秩相關。假設檢驗采用雙側檢驗,P<0.05即為差異具有統計學意義。
2 結 果
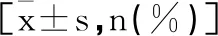
表1 PVH陽性組與陰性組一般情況比較
2.1一般臨床資料:根據Fazekas方法將PVH和DWMH各分為4級(0~3級),即各分為四組。PVH0級和DWMH0級為對照組,PVH1~3級和DWMH1~3級分別為PVH陽性組和DWMH陽性組。發現,PVH陽性組患者的年齡高于對照組,且腦白質疏松程度越嚴重,年齡越大,差異有統計學意義(P<0.05)。分別對照PVH陽性組、DWMH陽性組與其對照組,在性別、吸煙史、飲酒史、高血壓病、高血脂、BMI指數等方面差異無統計學意義(P>0.05),見表1、表2。
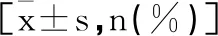
表2 DWMH陽性組與陰性組一般情況比較
2.2腦白質疏松的分級與認知功能及功能結局的關系:PVH和DWMH陽性組患者的MMSE評分、MoCA評分均低于對照組,且腦白質疏松程度越嚴重,MMSE評分、MoCA評分越低,差異存在統計學意義(P<0.05)。PVH和DWMH陽性組患者的NIHSS評分、mRs評分均高于對照組,且腦白質疏松程度越嚴重,NIHSS評分、mRs評分越高,差異存在統計學意義(P<0.05)(見表3,表4)。PVH和DWMH陽性組患者的BI評分均高于對照組,且腦白質疏松程度越嚴重,BI評分越低,差異存在統計學意義(P<0.05),見表3、表4。

表3 PVH陽性組與對照組認知功能及功能結局評分的比較

表4 DWMH陽性組與對照組認知功能及功能結局評分的比較
2.3腦白質疏松與認知功能及功能結局評分的相關性分析:PVH和DWMH均與認知功能評分MMSE、MoCA相關,與功能結局評分NIHSS、mRs相關;且前者為負相關,后者為正相關;而且,DWMH與PVH相比,與認知功能及功能結局具有顯著的相關,見表5。

表5 腦白質疏松與認知功能及功能結局評分的相關性分析
3 討 論
腦白質疏松在人群中的出現率極高,且既往研究表明,腦白質疏松不僅與缺血性卒中的風險和功能結局有關,還可以預測認知功能障礙和癡呆風險。因此,腦白質疏松的嚴重程度在AIS的所有階段都很重要,從初級預防到卒中后結局以及二級預防。研究腦白質疏松與AIS后功能結局和恢復可能性的相關性對康復效果是至關重要的,對康復能力的預測可能會從根本上影響腦卒中后恢復的個性化方案。在急性期,腦白質疏松的嚴重程度還可以影響AIS的護理與卒中后恢復效果的預期。目前對于其在急性缺血性腦卒中患者中關系的研究尚不深入,且國內關于腦白質疏松與功能結局關系的研究尚少。本研究將腦白質疏松患者分為PVH和DWMH,分別研究其與認知功能及功能結局的相關性。發現,PVH陽性組患者的年齡高于對照組,且腦白質疏松程度越嚴重,年齡越大,這與既往研究發現腦白質疏松的發病率隨著年齡的增加而增加結果一致[3]。
本研究發現,PVH和DWMH陽性組患者的MMSE評分、MoCA評分均低于對照組,且腦白質疏松程度越嚴重,MMSE評分、MoCA評分越低,提示腦白質疏松的嚴重程度可作為可作為急性缺血性腦卒中患者認知功能障礙的預測因素。這與既往的研究發現,腦白質疏松的進展與更嚴重的認知損害相關,尤其是一般智力、注意力和執行功能[4]。MMSE和MoCA評分在評估認知障礙時各有側重,MMSE主要評估語言、記憶力和注意力為主的認知功能,而MoCA視空間與執行功能及輕度認知功能障礙更加敏感,因此本研究根據兩量表結果綜合評估。既往國內對腦白質疏松與急性缺血性腦卒中患者功能結局相關性的研究尚少。有研究表明,腦白質疏松與NIHSS評分的嚴重程度相關[5]。在AIS患者中,腦白質疏松的嚴重程度與不良的卒中后功能結局有關[6]。本研究中,PVH和DWMH陽性組患者的NIHSS評分、mRs評分均高于對照組,且腦白質疏松程度越嚴重,NIHSS評分、mRs評分越高,PVH和DWMH陽性組患者的BI評分低于對照組,且腦白質疏松程度越嚴重,BI評分越低,與既往研究結果一致。在急性缺血性腦卒中患者中,腦白質疏松的不同分型均可以影響卒中結局的現象意味著腦白質疏松可能對卒中后結構的重組或代償有不利的影響。考慮可能的機制為彌漫的腦白質神經束的損傷可能會干擾大腦對急性缺血應答的固有機制,腦白質疏松的嚴重程度對于代償性恢復的能力是一個負性的預測因素。
在分析腦白質疏松與認知功能及功能結局評分的相關性時我們發現,深部白質病變與側腦室旁病變相比,與認知功能及功能結局的相關性更大。分析可能的機制,腦白質疏松的亞型或分布似乎對卒中后功能結局有重要的影響,可能與由于腦白質疏松的部位影響白質內特定神經遞質傳導通路,破壞了神經纖維連接性和完整性所致。盡管腦白質疏松的分型多樣,但具有相似的發病機制。目前,關于腦白質疏松的發病機制主要有三種假說,①腦灌注異常;②血腦屏障通透性異常;③彌漫性腦微血管病變。本研究尚存在不足,未來的研究將進一步探討腦白質疏松與認知功能及功能結局關系的神經病理學機制。
綜上所述,腦白質疏松的嚴重程度在AIS的所有階段都很重要,從初級預防到卒中后結局以及二級預防。本研究通過對急性缺血性腦卒中患者腦白質疏松嚴重程度與認知功能及功能結局相關性的分析,明確了腦白質疏松的嚴重程度可作為認知功能及功能結局的預測因素,本研究與國內外的研究一致。本研究仍有不完善之處,未來研究將結合計算機體積評測方法以及白質內特定神經遞質傳導通路來評價腦白質疏松的程度,進一步研究腦白質疏松程度與認知障礙及功能結局相關性的機制。

