兩種不同方案在卵巢儲備功能下降患者體外受精-胚胎移植中的應用
陳 琳, 周 知, 馬 寧, 周 璟
(海南省婦女兒童醫學中心生殖醫學中心, 海南 海口 570206)
卵巢儲備功能下降(diminished ovarian reserve,DOR)患者存在卵巢中卵母細胞數量減少、質量降低的情況,進而造成生育功能下降,這亦是行體外受精-胚胎移植的主要難題[1]。雙刺激方案是近年來國內提出的可用于DOR患者行體外受精-胚胎移植促排卵的一種新型方案,是指在同一個月經周期中的卵泡期和黃體期均行促排卵和取卵[2],已有研究表明該促排卵方案具有一定的療效[3]。為此,本研究通過比較雙刺激兩周期促排卵方案與微刺激聯合拮抗劑方案對DOR患者體外受精-胚胎移植后臨床結局的影響,從而探究不同刺激方案在此類患者中的應用價值。
1 資料與方法
1.1一般資料:選取本院2017年1月至2018年12月收治的76例行體外受精-胚胎移植的DOR患者,依據患者自愿原則,分為甲組(41例)和乙組(35例)。納入標準:自然周期卵泡早期陰道超聲顯示雙側卵巢竇卵泡數不超過5個[4],月經期第3天基礎卵泡刺激素至少為8.5U/L,或卵泡刺激素/黃體生成素高于3.6[5]。兩組臨床基線資料的比較,均無明顯差異(P>0.05),見表1。

表1 兩組臨床基線資料的比較
1.2方 法
1.2.1甲組:采取微刺激與拮抗劑方案,月經第2天時開始予以克羅米芬(塞浦路斯高特制藥有限公司,國藥準字H20040352)每日口服100mg,服用5d后停服;使用促性腺激素,在主導卵泡為14mm時,每日皮下注射促性腺激素釋放激素拮抗劑0.25mg;直至≥1個卵泡直徑至少達18mm時,肌內注射人絨毛膜促性腺激素8000~10000IU,34~36h后取卵。
1.2.2乙組:采取雙刺激方案,于月經第2天時開始予以克羅米芬每日口服25mg,來曲唑片(江蘇恒瑞醫藥股份有限公司,國藥準字H19991001)每日2.50mg;月經第6天時開始繼續口服克羅米芬,停服來曲唑,同時使用人體絕經期促性腺激素(麗珠集團麗珠制藥廠,國藥準字H10940274)150U,隔日肌注,直至≥1個卵泡直徑至少達18mm,滿足血孕酮(低于1ng/mL)、雌二醇(達到每個優勢卵泡平均200pg/mL)和黃體生成素(低于10U/L)時,肌內注射曲普瑞林(輝凌(德國)制藥有限公司,注冊證號:H20100365)0.10mg,34~36h后取卵。卵泡期取卵后第48~72h,每日口服來曲唑片2.50mg,肌內注射人體絕經期促性腺激素225U/d;經超聲檢查提示卵泡生長,在卵泡成熟時肌內注射曲普瑞林0.10mg,34~36h后取卵。
行常規體外受精,取卵后第3天對胚胎情況進行觀察。甲組取卵后第3天行胚胎移植,隨后常規予以黃體支持,移植后2周檢測血人絨毛膜促性腺激素,若為陰性則停止黃體支持,反之則繼續進行黃體支持。乙組均在兩周期取卵后冷凍全部可用的胚胎。取卵后第2個月月經周期后,行凍融胚胎移植,移植后予以常規黃體支持。2周后行陰道超聲檢查,若宮腔內出現原始心管搏動,則提示臨床妊娠。獲卵率=(獲卵數/正常卵泡數)×100%,獲可用胚胎率=(獲可用胚胎數/胚胎數)×100%,促排卵周期取消率=(促排卵周期取消數/促排卵周期數)×100%。
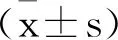
2 結 果
2.1不同促排卵方案的DOR患者促排卵結局比較:乙組進行兩周期的促排卵和取卵,因此分為卵泡期組與黃體期組。甲組受精率為73.17%(30/41),乙組卵泡期、黃體期受精率分別為74.29%(26/35)、65.71%(23/35);甲組、卵泡期組、黃體期組受精率的比較,均無明顯差異(P>0.05)。甲組胚胎可用數與卵泡期組比較,并無明顯差異(P>0.05);相比卵泡期組,甲組獲卵數、促排卵用量、促排卵時間、優質胚胎數均明顯升高,扳機日黃體生成素含量顯著下降(P<0.05)。甲組獲卵數、胚胎可用數、優質胚胎數與黃體期組比較,均無明顯差異(P>0.05);相比甲組,黃體期組促排卵用量、促排卵時間、扳機日孕酮值、扳機日雌二醇值均明顯升高,扳機日黃體生成素含量顯著下降(P<0.05)。相比卵泡期組,黃體期組獲卵數、促排卵用量、促排卵時間、胚胎可用數、優質胚胎數及扳機日孕酮值明顯升高,扳機日黃體生成素含量顯著下降(P<0.05),見表2。

表2 不同促排卵方案的DOR患者促排卵結局比較
2.2不同促排卵方案的DOR患者促排卵周期效率比較:甲組、卵泡期組、黃體期組獲卵率、獲可用胚胎率及促排卵周期取消率的比較,均無明顯差異(P>0.05)。乙組兩周期促排卵后獲可用胚胎率明顯高于甲組(P<0.05),見表3。

表3 不同促排卵方案的DOR患者促排卵周期效率比較n(%)
2.3不同促排卵方案的DOR患者妊娠結局比較:甲組、卵泡期組、黃體期組移植周期中位數分別為51、40、48。甲組與乙組臨床妊娠率和流產率的比較,均無明顯差異(P>0.05),見表4。
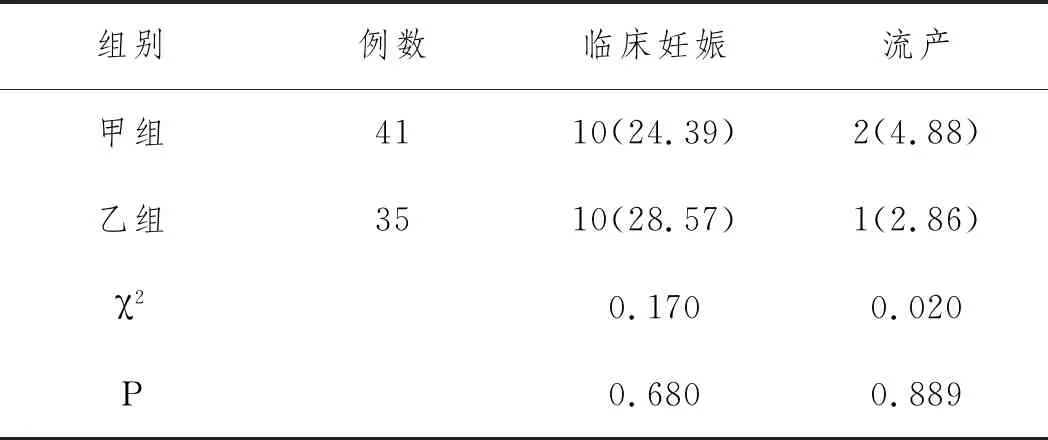
表4 不同促排卵方案的DOR患者妊娠結局比較n(%)
3 討 論
研究指出,黃體期促排卵同樣可用于體外受精-胚胎移植,亦可獲得高質量的胚胎。卵泡期促排卵扳機日低于10mm的卵泡因沒有黃體生成素受體,故不受扳機的影響,在后期黃體期促排卵時可繼續生長,進而不會影響卵母細胞的質量[6,7]。相比雙刺激方案,微刺激方案應用于臨床的時間較早,是目前公認可用于DOR患者的一種周期短、可重復性高的促排卵方案,與拮抗劑結合使用可阻滯早發黃體生成素峰,縮短微刺激方案的周期[8]。而目前,有關比較雙刺激方案、微刺激結合拮抗劑方案對DOR患者臨床療效的研究報道并不多見。本研究發現,相比卵泡期組,黃體期組獲卵數、胚胎可用數及優質胚胎數均明顯增多,與既往研究報道相符[9],提示黃體期促排卵的有效性明顯高于卵泡期。此外,本研究顯示,甲組獲卵數、胚胎可用數、優質胚胎數與黃體期組比較,均無明顯差異;相比甲組,黃體期組促排卵用量、促排卵時間、扳機日孕酮值、扳機日雌二醇值均明顯升高。分析其原因,可能在于黃體期促排卵可能會使DOR患者卵巢對人絕經期促性腺激素的敏感性下降而引起。
本研究在DOR患者雙刺激卵泡期予以克羅米芬+來曲唑片+人絕經期促性腺激素進行微刺激干預,其原因在于采用克羅米芬的連續使用替代促性腺激素釋放激素激動劑垂體降調節而預防早發黃體生成素峰。在卵泡期扳機時,采用短效促性腺激素釋放激素激動劑代替半衰期更長的人絨毛膜促性腺激素扳機,從而可促進黃體期的促排卵[10]。黃體期僅通過自身黃體分泌的高濃度孕酮反饋阻滯內源性黃體生成素水平的增高,在未應用克羅米芬或促性腺激素釋放激素激動劑的情況下,僅有少數患者出現提前排卵。本研究中,相比甲組,黃體期組扳機日黃體生成素含量顯著下降,提示高濃度的孕酮阻滯內源性黃體生成素的有效性。因此,孕酮高水平的狀態下,DOR患者能否在未采取垂體降調節情況下的一種新型促排卵方案,即高水平的孕酮狀態能否代替拮抗劑而預防提前排卵,仍需今后進一步研究。本研究顯示,甲組、卵泡期組、黃體期組獲卵率、獲可用胚胎率、促排卵周期取消率及流產率的比較,均無明顯差異;乙組兩周期促排卵后獲可用胚胎率明顯高于甲組。通過雙刺激方案可使DOR患者在短時間內獲取更多的可移植、優質胚胎,使胚胎移植和臨床妊娠成為可能。
綜上所述,在DOR患者的臨床應用中,雙刺激方案中的黃體期促排卵可獲得與微刺激+拮抗劑方案相當的促排卵結局,于同一月經周期實施雙刺激方案可減少體外受精-胚胎移植的治療時間,減少患者受孕等待時間,對DOR患者的治療可行且可靠。

