直腸孤立性錯構瘤性息肉2例并文獻復習
張 晶,胡 豪,史曉辰,于恩達,朱明華
孤立性錯構瘤性息肉(solitary hamartomatous polyp, SHP)臨床上常表現為巨大息肉,又稱孤立性潰瘍綜合征,屬于黏膜脫垂綜合征的一種,該病是發生在胃腸道的良性息肉,臨床較為罕見。本文回顧性分析2例直腸SHP的臨床病理學特征、診斷及鑒別診斷等,旨在提高臨床和病理醫師對其認識水平,避免誤、漏診。
1 材料與方法
1.1 材料收集2014~2015年海軍軍醫大學第一附屬醫院確診的2例直腸SHP。例1女性,83歲,患者于1個月前出現排便困難,自覺大便變細,服用大黃類瀉藥(具體不詳)后癥狀緩解。3天前出現腹痛,排便后緩解。電子腸鏡顯示:直腸遠端環腸腔一周增生性病變,質地軟(圖1),結腸黏膜正常,血管紋理清楚,皺襞完整,未見出血、潰瘍。于2014年12月行腫物活檢并送病理檢查。例2男性,38歲,患者于10余年前無任何誘因,出現大便壓跡,肛內有異物突出感,自認為是痔瘡,未引起重視。自發病以來,無腹痛腹脹、便血黑便、肛門墜脹、里急后重等不適感。近年患者自覺肛內異物感加重,當地醫院腸鏡顯示:直腸增生性病變。為進一步治療于2014年12月來我院就診,電子結腸鏡顯示:直腸見一增生性病變,占腸腔1/3周(圖2)。直腸指診發現,在直腸左側壁距離肛緣5 cm處見一腫物,表面光滑,活動度尚可。于2015年1月行腸鏡下腫物切除術。
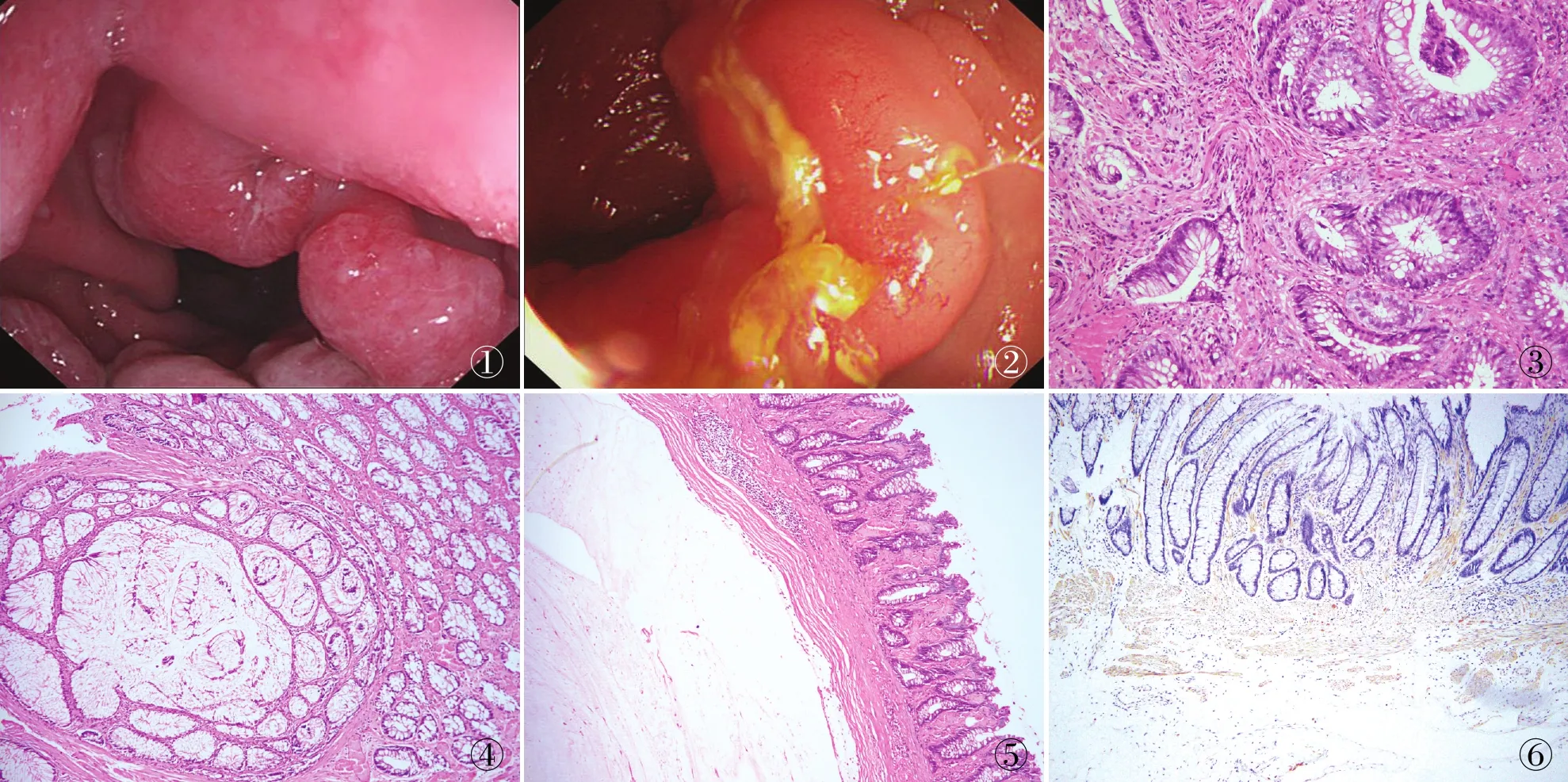
圖1 例1:直腸遠端環腸管一周腫塊,灰紅色,質地軟 圖2 例2:直腸增生性病變,占腸腔1/3周,腫物表面光滑,活動度可 圖3 例1:黏膜下層腺體和平滑肌的增生,腺上皮輕至中度異型,平滑肌圍繞腺體排列,平滑肌排列雜亂 圖4 例2:黏膜下層平滑肌和腺體增生,平滑肌圍繞腺體排列 圖5 平滑肌向上伸長至腺體之間,平滑肌之間可見成熟淋巴細胞浸潤,黏膜下層可見較大黏液湖形成 圖6 腺體間平滑肌中Calponin呈陽性,平滑肌在腺體之間排列紊亂,EnVision兩步法
1.2 方法手術標本均經10%中性福爾馬林固定,常規脫水,石蠟包埋,4 μm厚連續切片,常規HE染色,光鏡下觀察。免疫組化染色采用EnVision兩步法。一抗包括vimentin、desmin、Calponin、SMA、S-100、CD34和Ki-67,一、二抗、DAB顯色試劑盒均購自福州邁新公司,并設陰陽性對照。
2 結果
2.1 病理檢查例1,眼觀:灰白色碎組織4塊,大小合計0.6 cm×0.4 cm×0.2 cm。鏡檢:送檢直腸黏膜鏡下見腺上皮及平滑肌組織增生,腺上皮輕~中度異型,腺體間夾雜平滑肌束(圖3),腺體間可見成熟淋巴細胞浸潤。例2,眼觀:灰紅色平坦型、息肉樣腫物1個,大小3.5 cm×3.5 cm×0.7 cm,切面灰白、灰紅色,實性,質地中等,部分區域半透明。鏡檢:直腸腫物鏡下見黏膜腺體輕度異型,黏膜肌層紊亂,向上伸長至表面腺體之間,向下包裹部分腺體,包裹的腺體內可見黏液潴留,局部見黏液外溢形成黏液湖(圖4、5)。
2.2 免疫表型2例腫瘤細胞desmin、Calponin(圖6)均陽性,SMA平滑肌陽性。
2.3 病理診斷例1(直腸)傾向SHP伴腺上皮低級別異型增生;例2(直腸)SHP伴深在性囊性結腸炎。
3 討論
結直腸息肉是臨床常見的一種疾病,主要包括腺瘤性、錯構瘤性和炎癥性息肉等。錯構瘤性息肉主要包括Peutz-Jeghers息肉、幼年性息肉和SHP等。錯構瘤性息肉臨床上常表現為巨大息肉,又稱“孤立性潰瘍綜合征”,屬于黏膜脫垂綜合征的一種,該病是發生在胃腸道的良性息肉,較為罕見。Cruveihier在1829年首次報道4例不同尋常的直腸潰瘍,Lloyd-Davis在20世紀30年代末開始使用“孤立性潰瘍綜合征”的名稱,但是這個名詞有學者認為并不確切,只有1/4的成年患者存在真正的直腸潰瘍,本組例2為孤立性的巨大息肉。
直腸SHP臨床較為罕見,國外僅有14例胃腸道SHP的報道[1],而國內僅在2008年有1例直腸SHP合并大量黑色素細胞的報道[2],其它關于SHP的病例鮮見報道。本組2例直腸SHP具有明確的病理學改變,內鏡下表現均為突向腸腔較大的腫塊,肉眼可見質地軟,灰紅色。鏡下觀察其中1例伴有深在性囊性結腸炎,另外1例伴有腺上皮細胞的低級別異型增生,需與直腸腺癌、其它錯構瘤性息肉進行鑒別。
3.1 定義和組織學形態(1)定義:胃腸道SHP黏膜下層平滑肌結構中出現大量的胃腸腺體,根據發病部位不同也稱它為黏膜下層胃或腸道腺體異位。(2)組織學形態:文獻報道SHP組織學由腺體、平滑肌組織以及灶性的成熟淋巴組織混合排列,其固有層結構正常[3-4]。
直腸SHP非常罕見,本組2例SHP均可見黏膜下層雜亂排列的平滑肌束,平滑肌束包裹不規則排列的直腸腺體。其中例1上皮細胞出現輕~中度異型增生,結合病理形態學和內鏡下表現,排除惡性直腸癌的診斷,符合直腸SHP的診斷。例2為年輕患者,腫物切除術后,顯示平滑肌不規則增生,平滑肌包裹直腸腺體,局部成熟淋巴細胞聚集,符合SHP的診斷。除了典型的臨床病理表現外,部分腺體有黏液外溢的現象,局部形成黏液湖,伴有深在性囊性結腸炎。深在性囊性結腸炎是一種非腫瘤性病變,以結腸和直腸內出現含有黏液的囊腫為特征[5]。
3.2 鑒別診斷
3.2.1Peutz-Jeghers息肉 Peutz-Jeghers綜合征(Peutz-Jeghers syndrome, PJS)又稱黑斑息肉綜合征,是一種以皮膚黏膜黑斑,胃腸道多發息肉為特征的常染色體顯性遺傳病,其臨床發病率為1/5萬~1/20萬[6]。PJS的診斷標準[7]:(1)有口唇及四肢末梢黑斑,伴有胃腸息肉,不管有無家族史,均診斷為PJS;(2)雖無黑斑,但有PJS家族史;(3)有家族史及典型黑斑;(4)無家族史、無黑斑,但內鏡提示胃腸道多發性息肉,且病理檢查為典型Peutz-Jeghers息肉,診斷為黑斑息肉綜合征。
胃腸道多發性息肉是PJS的主要特征,Peutz-Jeghers息肉有其特征性的組織學特征,息肉內黏膜上皮不成比例的過度增生,上皮細胞形態正常,腺上皮異型增生少見,間質少,可伴有水腫和淋巴細胞浸潤。黏膜肌層分出的平滑肌纖維增生,伸入腺管之間,形成樹枝樣結構。
SHP主要需與Peutz-Jeghers息肉進行鑒別,兩者的相同點包括黏膜下層平滑肌增生、腺體不規則增生。兩者的主要鑒別點是SHP缺乏Peutz-Jeghers息肉典型的臨床特征(多發性息肉、皮膚黏膜黑斑及家族史),并且組織學上缺乏Peutz-Jeghers息肉黏膜下層特征性的樹枝狀平滑肌束等結構[2]。
3.2.2腺癌 腺癌是胃腸道最常見的惡性腫瘤。結直腸腺癌病理形態上除了出現組織結構和細胞形態的異型性,腫瘤浸潤過黏膜肌層進入黏膜下層。
細胞異型增生的SHP需與腺癌進行鑒別:SHP本質是平滑肌、腺體的錯位,導致了錯構瘤的表現,在黏膜下層腺體排列紊亂及酷似浸潤的上皮錯位需注意與惡性腫瘤鑒別。在病理形態上,SHP腺體細胞異型性比腺癌輕,不會出現組織壞死、核分裂象等表現;在內鏡檢查上,腺癌的腫塊質硬、常伴出血、壞死等;而SHP質軟,一般表面光滑,活動度尚可。
3.2.3幼年性息肉 其又稱為潴留性息肉[8],是兒童最常見的結腸息肉,但是約1/3的病例發生于成人。肉眼可見幼年性息肉表面呈紅色顆粒狀,切面呈囊性、格子樣表現。鏡下幼年性息肉表面常見肉芽組織覆蓋的潰瘍,其下為充滿黏液的囊性擴張的腺體,細胞缺少非典型性,間質水腫并伴大量嗜酸性粒細胞、中性粒細胞、淋巴細胞和漿細胞浸潤,或伴出血、壞死。
目前,對于幼年性息肉的性質意見不統一[9],有觀點認為幼年性息肉是結直腸黏膜炎性增生的結果,也有觀點認為是一種特殊分化的管狀腺瘤,其他觀點認為是錯構瘤。SHP也可以出現成熟淋巴細胞聚集,但是不同于幼年性息肉水腫、炎性的間質背景,SHP腺體之間為平滑肌雜亂的排列,對于兩者的鑒別診斷,需結合大體形態和鏡下形態綜合診斷。
3.3 治療及預后直腸SHP患者臨床上常伴頑固性便秘、血便、黏液便、排便費力以及排便習慣改變等表現,本組2例患者也均伴有排便習慣的改變和大便異常。成人從出現癥狀到診斷的時間為3~30年,平均5年;兒童時間為1.2~5.5年[10]。確診需結合臨床病史,對標本充分取材結合對本病充足的認識,否則易誤、漏診。臨床應采取保守治療、藥物治療和手術等方式進行治療,針對保守型治療的患者鼓勵高纖維飲食,改變排便習慣,結合大便軟化劑和膨化瀉藥。
SHP本質為平滑肌、腺體的錯位,屬于良性息肉。本組例1高齡患者的治療策略選擇以隨訪和觀察為主,例2行腫物切除術。2例患者均隨訪5年以上,患者術后未經任何治療,病情無復發。因此,直腸SHP的正確診斷至關重要,需與腺癌、其它錯構瘤性息肉進行鑒別,正確診斷對治療策略的選擇非常關鍵。

