足跟后方聯合跗骨竇入路小切口切開復位接骨板內固定治療跟骨閉合性骨折
杜俊偉,何鵬,馬拓,王斌,石海浪
西電集團醫院骨科,陜西 西安 710077
跟骨是位于足底部的一塊最大的跗骨,又被稱為腳后跟骨。跟骨骨折是最常見的足部跗骨骨折,占足部骨折的30%,表現為足跟部劇烈疼痛、腫脹和瘀斑,常見于高處墜下或擠壓傷[1]。切開復位內固定是臨床上常用的治療方法,也得到了醫生和專家的一致同意。傳統外側“L”型入路是將跟骨傷口關節面全部暴露,在直視下進行手術,將跟骨復位,固定穩固,但術后傷口易發生并發癥,影響患者的恢復[2]。近年來,微創手術治療越來越得到重視[3]。我院采用足跟后方聯合跗骨竇入路小切口切開復位接骨板內固定治療跟骨閉合性骨折患者,效果滿意,現報道如下:
1 資料與方法
1.1 一般資料 選擇2016 年3 月至2019 年3 月西電集團醫院骨科收治的22 例(27 足)跟骨閉合性骨折患者作為研究對象。其中男性17例21足,女性5例6 足;年齡17~62 歲,平均(40.34±5.32)歲;骨折類型:Sanders Ⅱ型4 例4 足,Sanders Ⅲ型16 例20 足,Sanders Ⅳ型2例3足;致傷原因:交通事故傷2例3足,擠壓傷3例3足,高處墜落傷17例21足,其中5例為雙足均骨折。所有患者手術后隨訪6~37 個月,平均(17.42±3.18)個月。本研究已經倫理委員會批準,并經患者或其家屬簽字同意。
1.2 治療方法
1.2.1 術前處理 術前對患者行跟骨側軸位DR和跟骨三維CT 檢查,確定患者的骨折情況。用石膏托固定患者患肢并抬高,用冰塊冰敷患肢,并在受傷部位敷上消腫止痛藥物,待患者受傷部位腫脹消失變褶皺后開始手術。
1.2.2 手術方法 ①定位與切口:確定接骨板的位置使其與傷口吻合。在外踝尖下方至第4跖骨基底部做一個直切口,在跗骨竇表面通過,斜向跟距關節前下方的直切口長4~5 cm,切開皮膚及皮下后清除跗骨竇內側脂肪組織和血腫,顯露趾短伸肌起點,沿其下緣與腓骨肌腱交界處切開,牽開腓骨肌腱。清除跗骨竇內的脂肪,切開關節囊,顯露關節面直視距下關節面。②骨折復位:行跟骨周圍骨膜下剝離,予克氏針跟骨結節部牽引,糾正跟骨內外翻畸形。予兩枚克氏針維持復位。翹開外側壁,以距骨為模板,行后關節面撬撥抬起復位,復位良好后,予克氏針固定后關節面。③固定接骨板:術中透視后關節面位置解剖對位,跟骨長度及寬度良好后,經過切口內植入鋼板(左側跟骨后關節面下緣空缺約1.5 cm×1.5 cm大小,用一包明膠海綿填塞)。鋼板位置良好后,經過后關節面予一枚螺釘固定關節面上,跟骨外側鋼板上植入六枚螺釘,呈三點固定。跟骨后側螺釘經皮小切口植入螺釘。④沖洗與縫合:術后行局部加壓包扎。沖洗切口,縫合趾短伸肌腱,縫合皮下皮膚,在踝關節前外側予一枚引流管引流,具體見圖1。
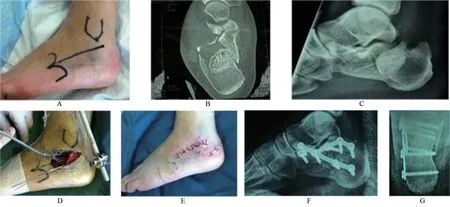
圖1 跟骨閉合性骨折患者足跟后方聯合跗骨竇入路小切口切開復位接骨板內固定
1.2.3 術后處理 術后常規對患者行預防感染、活血消腫等對癥支持治療,并復查患者左跟骨X 片。
1.3 觀察指標 比較患者手術前后跟骨寬度、長度和高度的變化;比較X 片上手術前后B?hler 角和Gissane角變化,B?hler角越小,Gissane角越大,表明骨折越嚴重;依照Maryland 足功能評分系統[4]評價恢復情況,90~100分為優,75~89分為良,50~74分為可,≤50分為差[4]。
1.4 統計學方法 應用SPSS18.0 統計軟件進行數據分析,計量資料以均數±標準差(±±s)表示,手術前后比較采用t 檢驗,計數資料比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 患者的手術情況和恢復效果 所有患者手術均取得成功,單足骨折患者的手術時間為42~68 min,平均(55.01±10.05) min;手術中每足透視2~7 次,平均(4.92±1.04)次。22例(27足)患者術后傷口中僅有1例1足在足跟后方切口延遲愈合,經換藥處理后愈合。所有患者均在術后4~6個月時切口愈合,未有骨髓炎、切口邊緣壞死、跟骨畸形等并發癥。根據Maryland足功能評分系統評價,優21足,良4足,可2足,優良率為92.59%。
2.2 患者手術前后跟骨寬度、長度、高度、B?hler角和Gissane 角比較 術后患者的跟骨寬度、長度、高度、B?hler 角和Gissane 角較術前明顯改善,差異均有統計學意義(P<0.05),見表1。
表1 患者手術前后跟骨寬度、長度、高度、B?hler角和Gissane角比較(±±s)
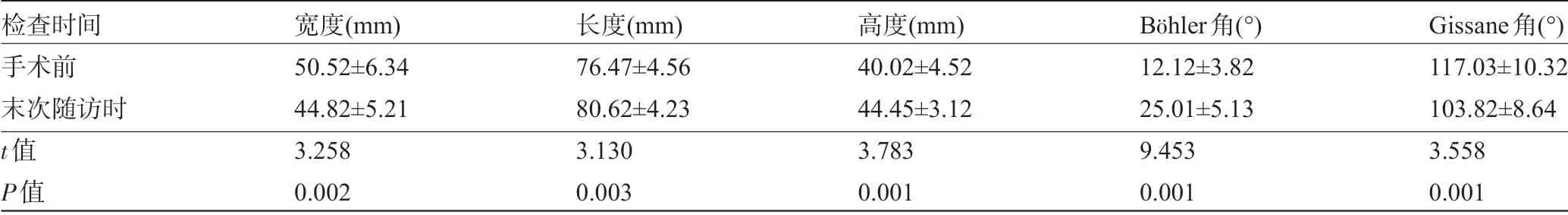
表1 患者手術前后跟骨寬度、長度、高度、B?hler角和Gissane角比較(±±s)
檢查時間手術前末次隨訪時t值P值寬度(mm)50.52±6.34 44.82±5.21 3.258 0.002長度(mm)76.47±4.56 80.62±4.23 3.130 0.003高度(mm)40.02±4.52 44.45±3.12 3.783 0.001 B?hler角(°)12.12±3.82 25.01±5.13 9.453 0.001 Gissane角(°)117.03±10.32 103.82±8.64 3.558 0.001
3 討論
跟骨骨折表現為骨頭的移位、足跟部腫脹和活動受限等,臨床上以跟部腫脹消失時及時進行手術為重要手段,可明顯提高手術的成功率,降低畸形復位和并發癥的發生率[5-6]。傳統的外側“L”型入路使切口充分暴露,可以清晰看到傷口的跟骨外側、關節面等,醫生在直視下進行操作,可以對手術進行全方位的掌握[7]。但完全暴露也有一定弊端,因其暴露較多,極易損傷腓腸神經,影響了骨頭外側血液的供應,術后恢復較慢,傷口易感染,出現皮膚壞死、感染、跟骨畸形等并發癥[8]。跟骨骨折微創入路切開復位內固定術以其顯著優勢逐漸得到醫學界人士的關注,經跗骨竇入路能夠充分顯露距下關節面,允許直視下復位及固定關節面骨折塊,能夠有效地恢復B?hler 角和Gissane 角[9-10]。經跗骨竇入路切口行走于腓骨長、短肌腱的上緣,既可以避免損傷腓骨肌支持帶,又能避開上方腓淺神經及下方腓腸神經的分支,術前等待時間和住院均較短,可以縮短患者的住院周期,切口并發癥少,減少創口皮瓣壞死率,有利于更早開展功能鍛煉[11-13]。本研究采用足跟后方聯合跗骨竇入路,是跗骨竇入路的改良方法,此法可以同時兼顧跟骨后方及后關節面的骨折復位,運用微創技術在直視下在切口中置入接骨板,避免壓迫腓腸神經。此外,由于微創技術切口較小,可以避免大面積的剝離軟組織和骨膜,對外側血循環的影響較小[14]。本組所采用的方法術中應注意以下事項:①手術中若患者為單側肢體,用側臥位,若為雙側肢體,則用俯臥位;②手術中盡可能不用電刀;③以距骨的下關節面為模板復位跟骨后關節面;④盡可能的固定載距突,載距突位于內踝尖向下再向前1 cm;⑤縫合深層時,要用趾短伸肌覆蓋鋼板;⑥縫合淺層時,要將挫傷的皮緣予以剪去;⑦引流管可放可不放,但引流條一定要放,建議放在后側的小切口內;一旦積血皮膚張力高,可能導致壞死[15-16]。
本研究結果顯示,術后跟骨寬度較術前降低,長度和寬度較術前增加,說明足跟后方聯合跗骨竇入路效果較好,可以顯著改善患者的恢復效果,這與盧洋等[17]的研究結果一致。術后患者的B?hler角較術前增加,Gissane 角較術前降低,表明足跟后方聯合跗骨竇入路可以有效改善患者的B?hler角和Gissane角,這可能與足跟后方聯合跗骨竇入路切口小、創傷小、對皮瓣和腓腸神經的影響小有關,有利于傷口的恢復。術后患者的Maryland足功能評分系統優良率為92.59%,恢復效果良好,這與陳海寧等[18]的研究結果接近。
綜上所述,足跟后方聯合跗骨竇入路治療跟骨骨折切口小,避免了廣泛的軟組織切開,減少了術中失血,一般術后引流量在60~80 mL 左右,避免了術后皮膚壞死的機率,最大程度的減少了術后感染的可能,值得在臨床推廣。

