外科手術患者發生手術部位感染的手術室相關因素及預防措施研究
翟雨陽


[摘要] 目的 探究外科手術患者發生手術部位感染的手術室相關因素及預防措施。方法 試驗者均是方便選取在2019年6—11月間該院收治的86例外科手術患者,將2019年6—8月間收治的45例外科手術患者作為對照組(未實行手術室預防措施),將2019年9—11月間收治的41例外科手術患者作為觀察組(實行手術室預防措施),分析外科手術患者出現手術部位感染的手術室影響因素,并對比兩組患者手術后住院時間、住院費用和感染率。結果 外科手術患者出現手術部位感染的手術室相關因素包括手術時間、手術切口、空氣細菌含量、非流層手術以及參觀人數;觀察組患者手術后住院時間(0.84±0.23)周、住院費用(1.31±0.28)萬元均明顯較對照組(2.07±0.62)周、(2.68±0.69)萬元更低,差異有統計學意義(t=8.732、7.651,P<0.05);觀察組患者手術部位感染率14.63%明顯較對照組37.78%更低,差異有統計學意義(χ2=11.004,P<0.05)。結論 手術時間過長、手術切口、空氣細菌含量高、非流層手術以及參觀人數多均可在一定程度上引起外科手術患者出現切口感染現象,臨床據此實施一系列預防措施,能夠有效縮短患者住院時間,降低住院費用,減少手術部位感染發生率。
[關鍵詞] 外科手術;術后手術部位感染;手術室相關因素;預防措施
[中圖分類號] R4? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-0742(2020)10(c)-0051-03
[Abstract] Objective To explore the related factors and preventive measures of surgical site infection in surgical patients. Methods conveniently selected 86 surgical patients admitted to the hospital as test subjects from June to November 2019, and 45 surgical patients admitted from June to August 2019 were used as the control group (no implementation of precautions in operating room), 41 surgical patients admitted between September and November 2019 were taken as observation group (precautions in operating room were implemented), and the factors influencing surgical site infections in surgical patients were analyzed. The hospitalization time, hospitalization expenses and infection rate after surgery were compared between the two groups. Results The operating room related factors of surgical site infection in surgical patients included operating time, surgical incision, air bacteria content, non-flow layer surgery, and the number of visitors; the observation group was hospitalized (0.84±0.23) weeks after surgery and hospitalization expenses (1.31±0.28) ten thousand yuan were significantly lower than those in the control group (2.07±0.62) weeks and (2.68±0.69) ten thousand yuan,and the difference was statistically significant(t=8.732, 7.651, P<0.05); the surgical site infection rate of the observation group was 14.63% significantly lower than the control group 37.78%, the difference was statistically significant (χ2=11.004, P<0.05). Conclusion Excessive operation time, surgical incision, high air bacteria content, non-flow layer surgery, and large number of visitors can all cause incision infection in surgical patients to a certain extent. Based on this, a series of clinical preventive measures can be effectively shortened the length of the patient's hospital stay, the reduction of hospitalization costs, and the reduction of the incidence of surgical site infections.
[Key words] Surgical operation; Postoperative infection of the surgical site; Operating room related factors; Preventive measures
外科手術中最常見的并發癥便是手術部位感染,特別是普外科手術患者居多,非常不利于此類患者的預后改善效果,影響其身體恢復。有數據顯示[1]:外科手術切口感染的幾率高達9.65%,感染嚴重者可引起敗血癥疾病或者致死。近些年,越來越多的報告指出外科手術切口感染的最主要性因素在于機體自身的免疫能力和病原菌的入侵能力[2]。一旦人體手術部位局部組織出現壞死現象,其抵御細菌的能力便會大大下降,在一定程度上為細菌的繁衍生殖創造了條件,而隨著細菌數量的不斷增加,術后感染風險也就越高。另外,外科手術的類型、部位都可能會出現切口感染的現象,手術時間過長也會增加暴露細胞失去活性的幾率,繼而引發切口感染[3]。故該次實驗嘗試對該院2019年6—11月間收治的86例外科手術患者進行研究,分析出現手術部位的手術室相關因素,并提出預防舉措,以此確保患者治療效果,現報道如下。
1? 資料與方法
1.1? 一般資料
方便選取在該院接受治療的外科手術患者86例為研究對象。選擇2019年6—8月這一時間段內的45例外科手術患者作對照組,包括男性21例、女性24例;年齡13~94歲,中位年齡55.58歲。選擇2019年9—11月這一時間段內的41例外科手術患者作觀察組,包括男性22例、女性19例;年齡23~87歲,中位年齡55.12歲。兩組一般資料差異無統計學意義(P>0.05),可進行對比分析。該次研究經患者及其家屬同意,且簽署知情書,經倫理委員會審批通過。
納入標準:符合手術部位感染相關診斷標準。排除標準:精神疾病者;惡性腫瘤者。
1.2? 方法
統計該試驗外科手術患者出現手術部位感染的情況,分析手術室影響因素,并依此治療一系列預防措施:①術前術后利用空氣消毒機進行消毒,時間為1 h,盡量減輕手術室污染,并檢測空氣細菌含量,最佳含量應低于200 CFU/m[3-4];②加強手術室通風,調節溫濕度,溫度以22~25℃,濕度以50%~60%為宜;③做好手術相關物品和器械的消毒工作;④增強醫務人員防治意識,合理安排手術,做好衛生管理;⑤正確、合理使用抗菌藥,一般情況下,最佳的預防性給藥時間是切皮前30 min或者麻醉誘導期,如果患者手術時間在4 h以上,需要增加1次用藥。
1.3? 感染判斷標準
參照《醫院感染診斷標準》[5]中規定的手術部位感染相關診斷標準,具體為:(1)表淺切口感染:①表淺切口有紅、腫、熱、痛,或有膿性分泌物;②臨床醫師診斷的表淺切口感染。(2)深部切口感染(無植入物手術后30 d內、有植入物術后1年內發生的與手術有關并涉及切口深部軟組織的感染) :①從深部切口引流或穿刺出膿液,感染性手術后引流除外;②自然裂開或者由外科醫師打開的切口,有膿性分泌物或有發熱,局部有疼痛或者壓痛;③再次手術探查、經組織病理學或影像學檢查發現涉及深部切口膿腫或其他感染證據;④臨床醫師診斷的深部切口感染。(3)器官或腔隙感染(無植入物手術后30 d內、有植入物術后1年內發生的與手術有關的器官或者腔隙感染):①引流或者穿刺有膿液;②探查再次手術探查、經組織病理學或影像學檢查發現涉及器官或者腔隙感染的證據;③臨床醫師診斷的器官或者腔隙感染。統計存在感染體征的患者,并利用醫用棉簽采集其切口分泌物并送檢,應用全自動微生物鑒定儀對標本進行培養鑒定,若結果呈現陽性,表示患者切口感染。
1.4? 統計方法
全部數據均采用SPSS 23.0統計學軟件處理,計量資料以(x±s)表示,采用t檢驗;計數資料以頻數和百分比(%)表示,采用χ2檢驗。采用Logistic多因素回歸進行相關分析。P<0.05為差異有統計學意義。
2? 結果
2.1? 分析手術部位感染的手術室影響因素
導致手術部位感染的手術室因素有:手術時間、手術切口、空氣細菌含量、非流層手術及參觀人數。見表1。
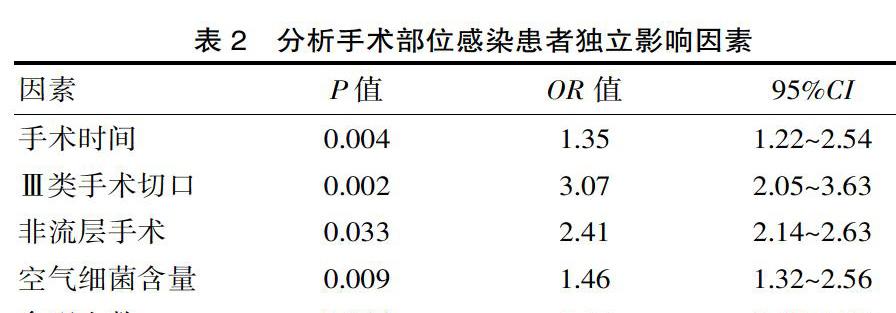
2.2? 分析手術部位感染患者獨立影響因素
通過Logistic多因素回歸分析,影響外科手術患者手術部位感染的獨立因素包括手術時間長、手術切口、非流層手術、空氣細菌含量較高、參觀人數較多。見表2。
2.3? 住院時間、住院費用及感染率
相比于對照組,觀察組患者住院時間、住院費用均更少(P<0.05)。見表3。觀察組感染6例(14.63%)低于對照組的17例(37.78%),差異有統計學意義(χ2=11.004,P<0.05)。
3? 討論
外科手術是用外力來排除病灶、改變機體構造的一種手術過程,是目前臨床主要治療方式之一[6]。手術室作為外科手術的重要治療場所,其環境、人為因素均直接影響患者的手術效果和預后改善效果[7]。手術部位感染是外科手術后最為多發的并發癥癥狀,其可在一定程度上阻礙患者切口的愈合速度,延長患者住院時間,增加患者住院費用[8]。因此,臨床務必要積極預防,有效控制。
該實驗中,引起手術部位感染的手術室因素包括手術時間、手術切口、空氣細菌含量、非流層手術及參觀人數。觀察組經過有效干預,住院時間(0.84±0.23)周、住院費用(1.31±0.28)萬元均明顯低于對照組(P<0.05);觀察組患者感染率14.63%明顯較對照組37.78%更低(P<0.05)。如果手術時間過長,說明手術部位暴露于空氣中的時間也較長,入侵的細菌數量也就較多,感染幾率更大,特別是對于手術創面較大的患者來說,術中出血量多易導致機體功能受損,自身免疫力下降,細菌感染頻發[9]。手術切口類型感染以Ⅲ類切口為主,這是由于此類手術切口是污染手術切口,術中可能會有大量液體溢出,繼而影響手術視野;也有部分開放性創傷患者在手術前夕已經遭到細菌感染[10]。如果患者處于非流層環境,加上手術室空氣細菌含量較高,也會增加手術部位感染的發生風險[11]。此外,手術期間有較多參觀人員也會增加細菌進入手術室的幾率。基于此,臨床制定一系列預防措施,如增加醫護人員的防范意識,認真做好術前準備工作,檢查、保養、清潔、消毒手術所用物品和器械,控制手術參觀人數,盡可能地選擇層流手術環境,及時為手術室消毒,降低空氣中的細菌含量等,均能夠有效降低外科手術患者手術部位感染的發生風險,加快患者病情康復,縮短住院時間,減少住院費用[12]。因此,方能得出以上數據。張麥玲等人[13]研究結果“發生切口感染的手術室因素為手術時間、手術切口、手術參觀人數、手術室空氣細菌含量及非流層手術;研究組(實施干預)住院時間(7.87±3.06)周、住院費用(10.62±2.39)萬元均低于對照組(未實施干預)(P<0.05);研究組切口感染率2.2%低于對照組7.6%(P<0.05)”。其結果與該文一致。
綜上所述,外科手術患者出現手術部位感染的手術室因素諸多,依此制定一系列預防措施可有效縮短患者住院時間,減少經濟負擔,降低切口感染率,促進康復。
[參考文獻]
[1]? 趙鑫.手術室護理干預在預防普外科手術患者切口感染的臨床分析[J].智慧健康,2019,5(31):90-91.
[2]? 夏濤,湯軍.外科手術患者切口感染的危險因素分析與護理干預對策[J].護理實踐與研究,2019,16(19):81-83.
[3]? 唐鳳,賴金滿.胃腸外科手術切口感染的影響因素分析及護理對策[J].實用臨床護理學電子雜志,2019,4(35):52.
[4]? 黎濤,石承先.肝膽外科手術切口感染的多因素分析及治療對策[J].臨床醫藥文獻電子雜志,2019,6(62):37.
[5]? 趙守軍.普外科手術患者切口感染相關因素分析[J].中國農村衛生,2019,11(14):2.
[6]? 楊建強.普通外科手術切口感染危險因素控制[J].心理月刊,2019,14(12):230.
[7]? 董麗菲.骨外科患者發生手術切口感染的危險因素及護理干預[J].實用臨床護理學電子雜志,2019,4(24):36,39.
[8]? 裴正浩.肝膽外科手術發生切口感染的因素及對策研究[J].臨床研究,2019,27(6):37-39.
[9]? 陳勝麗.手術室綜合護理干預對預防外科切口感染效果評價[J].世界最新醫學信息文摘,2019,19(12):259.
[10]? 盧仕萍.手術患者發生切口感染的手術室相關因素及護理策略探討[J].中外醫學研究,2017,15(18):76-78.
[11]? 黃韌.普外科手術切口感染危險因素分析及預防措施[J].臨床醫藥文獻電子雜志,2019,6(94):73,86.
[12]? 李培林.基層衛生院普外科手術切口感染危險因素及臨床處理觀察[J].世界最新醫學信息文摘,2019,19(9):67,70.
[13]? 張麥玲,李艷華.外科手術患者發生切口感染的手術室相關因素分析及防治策略[J].中華醫院感染學雜志,2018,28(1):152-155.
(收稿日期:2020-07-26)

