三鏡聯合行腹腔鏡膽總管一期縫合術的療效分析
唐世川,劉進衡,尹思能
(四川省成都市第二人民醫院肝膽外科,四川 成都 610017)
膽總管結石為臨床常見的肝膽外科疾病,全球范圍內膽石癥中膽總管結石的發病率為5%~15%。目前國內外膽總管結石的治療以手術治療為主,手術方式主要有內鏡逆行胰膽管造影(endoscopic retrograde cholangiopancrea-tography,ERCP)取石術和膽總管探查取石術兩種,膽總管探查取石術又分開腹和腹腔鏡兩種術式[1]。隨著腔鏡和內鏡技術在國內醫院的普及和發展,開腹手術方式已較少應用于臨床,而ERCP和腹腔鏡膽總管探查取石術(1aparoscopic commom bile duct exploration,LCBDE)比較,手術成功率低、并發癥發生率高,療效較低[2],且對于合并膽囊結石患者大部分需分期手術[3],故應用不如LCBDE廣泛。LCBDE的療效、安全性和可行性均得到研究驗證[4-5],已經成為治療膽總管結石的主流治療方法。但膽總管探查取石術后一期縫合術和T管引流術二者各自的優缺點還不明確,本文為探討三鏡聯合行腹腔鏡膽總管一期縫合術的臨床應用效果及其優缺點,找尋最適合的治療方式,現回顧性分析123例行腹腔鏡膽總管探查取石術治療的膽總管結石患者資料,報告如下。
1 資料與方法
1.1一般資料 回顧性分析2017年1月—2018年12月我院收治的123例膽總管結石病例。納入標準:①膽總管結石伴或不伴膽囊結石;②不合并膽總管囊腫、肝內外膽管先天性狹窄、膽道系統或壺腹部腫瘤等疾病;③膽總管內徑≥0.4 cm,Oddi括約肌功能正常。排除標準:①膽道系統合并除結石外其他疾病者;②膽總管內徑<0.4 cm;③嚴重心肺功能障礙不能手術者。其中三鏡組62例,男性30例,女性32例,年齡(52.7±17.2)歲,T管組男性25例,女性36例,年齡(57.6±15.1)歲。三鏡組與T管組性別、年齡、術前伴有急性胰腺炎、術前慢性疾病率(高血壓、糖尿病、心臟病)差異均無統計學意義(P>0.05);三鏡組在膽總管直徑、術前總膽紅素水平、膽管炎中度患者占比、上腹部手術史患者占比方面低于T管組,差異有統計學意義(P<0.05)。見表1。
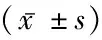
表1 三鏡組和T管組基本情況分析
本研究經過醫院倫理委員會審批通過。患者知情同意并簽署知情同意書。
1.2方法 均采取4孔法。按常規的腹腔鏡膽囊切除術方法置放體位和trocar。腹腔因炎癥粘連者常規分解粘連,既往無膽囊切除病史者常規進行腹腔鏡膽囊切除術(laparoscopiccholecystectomy,LC),然后解剖分離肝十二指腸韌帶,暴露膽總管前壁,置入靜脈穿刺針穿刺抽吸膽汁確認膽總管,沿膽總管前壁中央切開膽總管0.5~1.0 cm,置入膽道鏡探查并使用一次性取石網行膽總管探查取石術,術中盡量取凈結石,必要時行液電碎石術,如膽總管下端狹窄者可行球囊或導管擴張術,術中膽道鏡下確認膽總管下端通暢無阻,十二指腸乳頭部位能順利通過張開的取石網。三鏡組可選擇性行十二指腸鏡下乳頭微切開術或球囊擴張術,術中經膽道鏡插入斑馬導絲或4F輸尿管導管進入膽管下端,并通過十二指腸乳頭至十二指腸腔內,將鼻膽管與斑馬導絲或4F輸尿管導管連接固定,術者在麻醉師配合下將十二指腸鏡經口插入至十二指腸乳頭附近,使用一次性取石網夾取導絲或輸尿管導管露出端,退鏡并將斑馬導絲或輸尿管導管拉出體外,腹腔鏡直視下鼻膽管順斑馬導絲或輸尿管導管引導進入至膽總管,并經鼻孔引出體外固定,然后采用4-0可吸收縫線間斷縫合法或連續扣鎖縫合法一期縫合膽總管前壁切口。T管組術中放置T管,用4-0可吸收縫線縫合T管兩側膽總管前壁切口。生理鹽水沖洗腹腔,檢查膽總管前壁切口,確定無漏膽、出血后于Winslow孔放置腹腔引流管或16 F腦室引流管1根或各1根,術畢,常規縫合手術切口。
1.3隨訪情況 采用電話和門診方式隨訪,隨訪時間為1年,觀察患者術后恢復情況、遠期并發癥發生情況。
1.4統計學方法 應用SPSS 17.0統計軟件進行數據分析。正態分布的計量資料比較采用t檢驗,非正態分布的計量資料比較采用秩和檢驗,計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1術中、術后恢復及短期并發癥情況 123例均成功行膽總管探查取石術,三鏡組均成功取盡結石并經腹留置鼻膽管引流,無中轉開腹。T管組12例未能成功取盡結石;2例(3.3%)行中轉開腹手術。全部病例術中均無手術及麻醉相關并發癥,無圍手術期死亡病例。三鏡組術中出血量、結石大小、殘石率低于T管組,差異均有統計學意義(P<0.05);手術時間、結石數目比較差異無統計學意義(P>0.05)。見表2。
三鏡組因鼻膽管引流不暢伴肝功能損害加重而再次手術者1例(1.6%),系縫合時膽總管前壁縫合過多導致膽總管狹窄,再次術后鼻膽管引流通暢,患者無不適癥狀;鼻膽管拔除時間為(5.2±2.2)d。T管組住院期間無再次手術者;T管均余術后2~3個月返院拔除,殘石者行T管造影并經竇道行膽道鏡取石術。全部病例按加速康復外科理念,腹腔鏡手術者均術后1 d進食,中轉開腹手術者均術后2 d進食;漏膽者均未引起膽汁性腹膜炎,非手術治療并經腹腔引流管通暢引流3~5 d后治愈;術后并發輕癥胰腺炎者經抗炎、補液、中醫中藥等非手術治療后治愈;均未并發腸穿孔、切口出血或腹腔內大出血、重癥胰腺炎等并發癥。
在三鏡組與T管組術后恢復及并發癥情況的對比分析中,在術后1 d鼻膽管和T管引流情況、術后拔除腹腔引流管時間、術后漏膽率、術后胰腺炎發生率方面差異均無統計學意義(P>0.05);三鏡組在術后1 d腹腔引流管引流量、住院時間方面低于T管組,在手術治療費用上高于T管組。差異有統計學意義(P<0.05)。見表2。
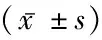
表2 三鏡組和T管組臨床療效分析
2.2術后隨訪情況 所有患者均成功采用門診或電話方式隨訪,隨訪時間為1年,隨訪期間內患者無膽總管結石復發,無膽道狹窄及其他相關并發癥發生。
3 討 論
膽總管結石在肝膽外科較為常見,占我國膽石癥患者的5%~29%,且發生率隨著年齡增加而增加。該病目前以手術治療為主,傳統手術方式為開腹膽總管探查取石+T管引流術,自Stoker 等于1991 年首次報道對膽總管結石采用LCBDE治療以來,因腹腔鏡手術方式具有切口小、創傷小、出血少、并發癥少及術后恢復快等優點,已漸漸取代傳統開腹手術成為治療該病的主要手術方式[6-8]。LCBDE術后,既往常規放置T管引流[7],T管引流的主要目的是引流膽汁避免因膽道高壓造成術后膽漏和便于術后膽道鏡探查及取出術后殘石,此術式成熟且療效肯定[8],可通暢引流并降低術后漏膽率[9]。本研究中,61例行T管引流術式,術后無膽漏發生,病情均恢復良好。但T管留置時間長,術后T管引流膽汁量多,可能導致電解質紊亂、胃腸道功能異常等并發癥,此外,T管術后存在滑脫的危險以及T管拔管后竇道未能完整形成導致膽漏、逆行感染、結石復發率高[10]等并發癥,從而增加了患者的術后恢復時間及住院時間[11],給患者心理及生活帶來了嚴重的負擔,同時對于膽管偏細的患者,T管不易放置。T管引流的諸多弊端在一定程度上使腹腔鏡手術的“微創,加速康復”理念失去了優越性。
為避免T管引流的諸多弊端,近年來,部分學者提出對于膽總管直徑≥0.8 cm的患者,在膽總管切開取石術后,不常規放置T管,直接一期縫合膽總管,取得了滿意的臨床效果[12]。一期縫合保留了膽總管的完整性和正常生理功能,并發癥相對較少,具有較多的優點:①避免了因膽汁引流過多而丟失大量的體液、電解質和部分消化酶,有利于胃腸道功能的恢復;②避免了T管滑脫的危險或T管拔管后造成膽漏引起彌漫性腹膜炎的危險;③避免了經T管逆行感染的可能;④避免了T管長時間反復刺激膽管壁而致膽管糜爛和出血的情況;⑤顯著縮短住院時間,減少治療費用,減輕帶管的痛苦,提高生活質量[13]。但直接一期縫合因術后無引流管引流,存在漏膽率高[14]、肝功能恢復慢、膽管炎癥減輕慢、遠期并發膽道狹窄率高等缺點,特別對于膽管擴張不明顯的患者,直接一期縫合更增加了術后膽漏和膽道狹窄發生的概率,從而限制了一期縫合的適用范圍[15]。本醫療團隊在既往一期縫合術式基礎上,術中聯合應用十二指腸鏡行經腹置入鼻膽管引流術,在本組病例中,62例患者行此種術式,結果顯示患者術后均恢復良好,此術式較直接一期縫合更為安全可行。
本研究病例中,采用兩種方式治療膽總管結石,兩種術式治療膽總管結石均安全有效,但療效方面仍有差別。通過統計學分析得出三鏡術式在膽總管直徑、術前總膽紅素水平、膽管炎中度患者占比、上腹部手術史患者占比、術中出血量、結石大小、術后殘石率、術后1 d腹腔引流管引流量、住院時間方面低于T管組,在手術治療費用上高于T管組。說明三鏡術式治療費用更多,但其適應范圍以及術后并發癥及恢復情況優于T管術式。在膽總管直徑方面,對于膽管擴張不明顯的患者,既往一般認為不可采用一期縫合,而T管又不易放置,三鏡術式可在一定程度上解決此難點,鼻膽管有一定的支撐作用,可一定程度上降低術后膽道狹窄的發生率。同時三鏡術式術中留置鼻膽管引流,鼻膽管留置成功率高[16],避免了T管引流弊端的同時又達到了通暢引流、降低膽漏的目的[17],較傳統直接一期縫合有一定優勢。在結石直徑方面,對于結石過大者不易行三鏡聯合術式,分析其原因可能為結石過大容易嵌頓,不易取出取盡,同時取出過程中易損傷膽總管內壁,引起膽總管內壁術后一過性炎性水腫,故而不宜一期縫合。同時對于膽管炎癥程度重、既往多次上腹部手術史的患者,T管術式更為安全有效,因為T管引流可快速緩解病情,穩定生命體征,對于上腹部多次手術患者腹腔粘連嚴重,解剖結構暴露不充分,不利于行一期縫合。通過三鏡組和T管組數據分析結果并結合以往文獻研究,筆者根據兩種術式優缺點總結兩種術式各自適用人群如下,(1)三鏡術式適用人群:①一般情況可耐受手術,病程短,癥狀輕,術前影像學及術中探查排除肝內膽管結石;②膽總管直徑≥0.4 cm,結石直徑≤1 cm;③膽管炎炎癥程度不重,無梗阻性化膿性膽管炎、重癥膽管炎等;④術前肝功能損害不嚴重,總膽紅素水平在輕度黃疸指標(17.1~171.0)μmol/L范圍,少部分中度黃疸者可根據患者綜合情況決定;⑤既往無上腹部手術史或有手術史但腹腔粘連不重;⑥術中結石取盡[18],膽總管下端通暢無阻;Oddi括約肌功能正常;⑦家庭經濟條件不困難或要求住院時間短和術后生活質量高者。(2)T管術式適用人群:①一般情況可耐受手術,病程長,癥狀重,膽總管結石合并肝內膽管結石;②膽總管直徑≥0.8 cm,部分膽總管直徑≤0.8 cm但術中探查見膽總管擴張性良好者也可考慮;③膽管炎嚴重程度較重或重癥膽管炎需急診手術;④術前肝功能損害嚴重,總膽紅素水平在中度黃疸指標以上;⑤既往上腹部手術史致腹腔粘連嚴重無法行腔鏡手術或病情較重需急診行開腹手術;⑥術中結石嵌頓無法取盡,膽總管下端梗阻情況未能完全解除;⑦家庭經濟困難且需手術治療者。
綜上所述,在可靠的腔鏡縫合技術支持下,腹腔鏡膽總管一期縫合術臨床療效顯著,可促進術后早日康復及有效縮短住院時間,提高生活質量。三鏡術式擴大了一期縫合適用范圍和受用人群,但仍不能盲目選擇一期縫合,應根據自身情況和不同術式優缺點制定個體化的手術治療方案。

