前置胎盤孕婦術前自體血推薦儲存量研究*
解緒紅 嚴志強 楊芬蓮 陳航華 張棟武
產后大出血是造成產婦死亡的首位原因,而前置胎盤是導致孕婦產后大出血的高危因素[1-3]。剖宮產術是目前干預前置胎盤孕婦病程的主要手段,輸血可搶救前置胎盤產婦產后大出血[4]。文獻[5]報道顯示,前置胎盤孕婦產后輸血率高達60%。考慮異體輸血可能導致不良輸血反應以及臨床供血緊張等問題,自體輸血更具優勢[6-8]。研究表明,血紅蛋白(Hb)水平正常的前置胎盤孕婦術前實施預存式自體輸血(preoperative autologous blood donation,PABD)可減少對異體血的需求,甚至避免輸注異體血,對母胎不會造成明顯影響[5,9-10]。目前,前置胎盤孕婦避免自體血浪費及輸異體血的自體血推薦儲存量存在爭議。國外研究表明,前置胎盤孕婦術前自體備血600 mL 最適宜[11];國內研究發現,術前備自體血300~400 mL 可滿足絕大部分前置胎盤孕婦的輸血需求[12]。本研究收集了120 例前置胎盤孕婦的臨床資料,根據術前自體血的儲血量分為300 mL 組、600 mL 組、900 mL 組,比較三組相關指標,采用ROC 曲線評估術前自體備血量對是否輸異體血的診斷性能,探討前置胎盤孕婦避免自體血浪費及輸異體血的自體血推薦儲存量,為前置胎盤孕婦實施PABD 提供參考,現將研究結果報道如下。
1 資料與方法
1.1 一般資料 收集2016 年4 月-2020 年7 月于本院行剖宮產術分娩的120 例前置胎盤孕婦的臨床資料。納入標準:孕婦一般情況良好,Hb≥110 g/L或HCT≥0.33,血液和凝血指標均正常;麻醉分級Ⅰ或Ⅱ級;術前影像學診斷為前置胎盤,胎兒無明顯生長受限及宮內缺氧[6,13];告知產婦及家屬PABD 的利弊并自愿簽署知情同意書。排除標準:合并高血壓或糖尿病;合并嚴重心肝腎功能障礙者;術中失血量>2 000 mL 者;有嚴重獻血反應,不能完成采血計劃者。根據術前自體血的儲血量分為300 mL 組、600 mL 組和900 mL 組,每組40 例。本研究已通過本院倫理委員會審批,孕婦及家屬已簽署知情同意書。
1.2 方法 擇期剖宮產術前3 周分次采集自體血,根據孕婦病情需要、自身情況和自愿原則,采集1~3 次,每次300 mL,每次間隔至少5~7 d,術前3 d停止采血。血袋內含枸櫞酸鈉磷酸鹽葡萄糖-腺嘌呤(CPD-A)保存液,血袋上登記患者基本信息,放入輸血科專用儲血冰箱保存。采血前囑孕婦注意休息,加強營養。采血過程中主管醫師在場,對孕婦進行心電監護,對胎兒進行胎心監護,密切注意孕婦和胎兒情況,若有嚴重獻血不良反應,立即停止采血,要求5 min 內需完成采血。采血完畢可飲牛奶500 mL,同時靜滴平衡液500 mL,并囑補充鐵劑,加強營養。輸血原則:根據產時及產后出血量由臨床醫師評估后進行自體血回輸,若備血不夠行異體輸血,若產后出血量<1 000 mL,由臨床醫師建議并征求產婦意愿酌情回輸自體血[14]。
1.3 觀察指標 (1)測量三組各階段Hb 水平,包括采血前、最后1 次采血后、術前24 h、術后24 h和出院前24 h;(2)比較三組手術相關指標,包括術中失血量、異體輸血率、自體血浪費率、手術時間和住院天數;(3)通過ROC 曲線評估術前自體備血量對是否輸異體血的診斷性能。
1.4 統計學處理 采用SPSS 20.0 統計軟件進行統計學分析。正態分布的計量資料采用()表示,三組均數比較采用獨立設計的單因素方差分析,并用SNK 進行組間兩兩比較;計數資料用率(%)表示,組間比較采用χ2檢驗;采用ROC 曲線評估術前自體備血量對是否輸異體血的診斷性能。以P<0.05 為差異有統計學意義。
2 結果
2.1 三組一般資料比較 三組一般資料比較,差異均無統計學意義(P>0.05),具有可比性,見表1。
2.2 三組各階段Hb 水平比較 三組采血前Hb 水平比較,差異無統計學意義(P>0.05)。最后1 次采血后、術前24 h,900 mL 組的Hb 水平均顯著低于300 mL 組和600 mL 組,差異均有統計學意義(P<0.05),300 mL 組和600 mL 組比較,差異均無統計學意義(P>0.05)。術后24 h、出院前24 h,300 mL組的Hb 水平均顯著低于600 mL 組和900 mL 組,差異均有統計學意義(P<0.05),600 mL 組和900 mL組比較,差異均無統計學意義(P>0.05)。見表2。
2.3 三組手術相關情況比較 三組手術時間、術中失血量和住院天數比較,差異均無統計學意義(P>0.05)。300 mL 組的異體輸血率顯著高于600 mL組和900 mL 組,差異均有統計學意義(P<0.05),600 mL 組和900 mL 組的異體輸血率比較,差異無統計學意義(P>0.05)。三組的自體血浪費率比較,900 mL 組>600 mL 組>300 mL 組,組間兩兩比較差異均有統計學意義(P<0.05)。見表3。無一例產婦發生輸血不良反應、切口感染和愈合不良。新生兒Apgar 評分均為9~10 分。
2.4 術前自體備血量對是否輸異體血的診斷性能 通過ROC 曲線分析評估術前自體備血量對是否輸異體血的診斷性能,在截斷點為450 mL 時,靈敏度為73.10%,特異度為88.00%,曲線下面積(AUC)為0.812(P=0.000),見圖1。
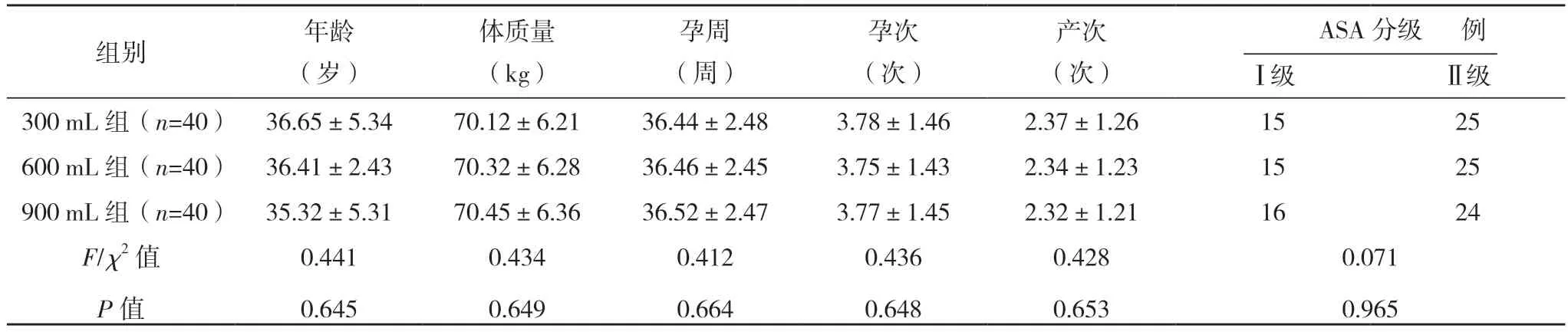
表1 三組一般資料比較
表2 三組各階段Hb水平比較[g/L,()]
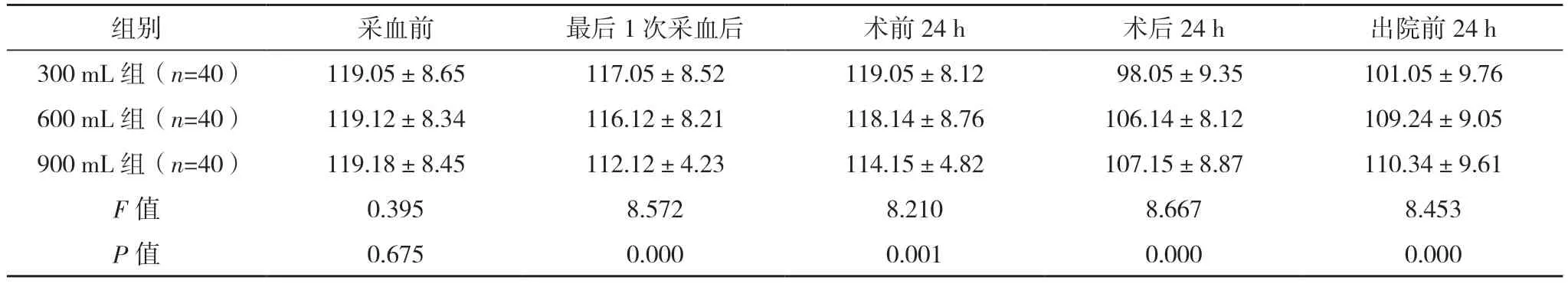
表2 三組各階段Hb水平比較[g/L,()]

表3 三組手術相關情況比較

圖1 術前自體備血量對是否輸異體血診斷性能的ROC曲線
3 討論
前置胎盤孕婦可能發生產后大出血,若處理不當可能危及生命[15-16]。輸血是處理產后大出血的關鍵措施[17]。由于異體輸血存在傳播疾病的風險,而且臨床供血嚴重不足,自體輸血越來越受臨床重視[18]。PABD 適用于產后可能大出血的孕婦如前置胎盤等[5,19]。多項研究表明,HCT≥110 g/L 或HCT≥0.33 的前置胎盤孕婦采用PABD,即使術前采血1 200 mL 亦不會對母胎造成不良后果,安全可行[5,9]。本研究結果亦顯示,術前3 周實施PABD,進行1~3 次采血最多900 mL 后,母體Hb 水平仍在正常范圍內,新生兒Apgar 評分均為9~10 分,對母胎未造成不良后果,輸血后無1 例發生輸血不良反應、切口感染和愈合不良,再次驗證了前置胎盤孕婦實施PABD 安全可行。?ati? 等[20]研究結果發現前置胎盤孕婦孕32 周后采血1~2 單位,Hb 水平平均減少量為(4.5±6.7)g/L,不會導致孕婦貧血。本研究比較三組各階段Hb 水平時發現,最后1 次采血后、術前24 h,900 mL 組的Hb 水平均顯著低于300 mL 組和600 mL 組,且術前24 h Hb 水平并未恢復至抽血前的水平,結合300 mL 組和600 mL 組術前24 h Hb 水平接近抽血前水平,與?ati? 等[20]研究結果相似,提示術前3 周內采血300~600 mL 對孕婦Hb 水平恢復情況較900 mL 更好;術后24 h、出院前24 h,300 mL 組的Hb 水平均顯著低于600 mL 組和900 mL 組(P<0.05),600 mL 組和900 mL 組的Hb 水平比較,差異均無統計學意義(P>0.05),提示術前備血300 mL 不足,輸入異體血有限,Hb 水平恢復受限制,600 mL 組和900 mL 組兩組備血充足,Hb 水平術后恢復更高且療效相當。Sakai 等[11]將術前儲血量分為300、600、900、1 200 mL 四組,分別采血1~300、300~600、600~900、900~1 200 mL,結果發現600 mL 組和PABD 儲存量更高的組之間的異體輸血率沒有差異。本研究比較三組手術相關指標時發現,三組手術時間、術中失血量和住院天數比較,差異均無統計學意義(P>0.05),提示三組孕婦病情嚴重程度相當;300 mL 組異體輸血率顯著高于600 mL 組和900 mL 組(P<0.05),600 mL 組和900 mL 組的異體輸血率比較,差異無統計學意義(P>0.05),與Sakai 等[11]研究結果相似,提示對于前置胎盤孕婦而言,術前備血300 mL明顯不足,可導致異體輸血率明顯增加,備血600、900 mL 可極大降低異體輸血率且兩組比較沒差異;本研究結果顯示,三組孕婦自體血浪費率比較,900 mL 組>600 mL 組>300 mL 組,組間兩兩比較差異均有統計學意義(P<0.05),結合前面的結果,說明前置胎盤孕婦術前備血600 mL 可達到備血900 mL的療效,避免造成自體血浪費。
Sakai 等[11]研究結果顯示,前置胎盤孕婦術前自體備血600 mL 較適宜。劉暢等[12]研究結果發現孕期備血1 次(300~400 mL)可滿足80%以上前置胎盤孕婦分娩期輸血需要,備血2 次(600 mL)可使單純性前置胎盤患者避免輸異體血。本研究為探索前置胎盤孕婦避免自體血浪費及避免輸異體血的術前較合適的備血量,利用ROC 曲線評估術前自體備血量對是否輸異體血的診斷性能,結果發現在截斷點為450 mL 時,靈敏度為73.10%,特異度為88.00%,曲線下面積為0.812,再結合上述研究結果,提示前置胎盤孕婦術前自體血的推薦儲存量可能為450 mL,既可保障手術順利進行,又可避免血液浪費及輸注異體血。上述結果與Sakai 等[11]和劉暢等[12]結果存在差異,原因可能在于所選病例和分組不同有關,Sakai 等[11]排除了胎盤植入等孕婦,劉暢等[12]將胎盤是否植入進行了分組比較,本研究未排除胎盤植入孕婦,但排除了術中出血量>2 000 mL孕婦。
綜上所述,前置胎盤孕婦術前自體血的推薦儲存量可能為450 mL,可避免自體血浪費和輸注異體血。不足之處在于本研究所收集的臨床資料有限,需擴大樣本量再進一步研究,為前置胎盤孕婦實施PABD 提供更多建議。

