機械取栓聯合動脈溶栓對急性缺血性腦卒中病人血清TGF-β1水平及預后的影響
袁 紅,劉付軒聰,徐常清,馬 烈
急性缺血性腦卒中是臨床常見的一種腦血管疾病,一旦發生后會傷病人腦神經細胞,進而出現神經功能缺損癥狀,若治療不及時,對病人生活活動能力造成極大影響,甚至致死性威脅。目前,針對急性缺血性腦卒中以盡快促進缺血區血管再通,最大限度降低神經功能損傷為主要治療原則。早期藥物溶栓為急性缺血性腦卒中的重要治療手段,主要方式包括靜脈溶栓與動脈溶栓等。靜脈溶栓操作簡便,但存在用藥劑量大、血管再通率低等不足[1]。動脈溶栓可提高血管再通率,但單一應用整體療效及預后不佳。近年來,機械取栓逐漸用于治療急性缺血性腦卒中,有研究證實,機械取栓與藥物溶栓聯合可實現高效溶栓[2]。有研究表明,轉化生長因子-β1(transforming growth factor-β1,TGF-β1)對急性缺血性腦卒中后神經元損傷具有保護作用[3]。目前,有關機械取栓聯合動脈溶栓對急性缺血性腦卒中病人血清TGF-β1水平影響的研究較少。本研究探討機械取栓聯合動脈溶栓對急性缺血性腦卒中病人血清TGF-β1水平及預后的影響,以期為機械取栓聯合動脈溶治療急性缺血性腦卒中提供可靠依據。
1 資料與方法
1.1 一般資料 選取2018年3月—2019年4月我院收治的92例急性缺血性腦卒中病人,急性腦卒中參照《各類腦血管疾病診斷要點》相關診斷標準[4]。納入標準:符合急性缺血性腦卒中診斷標準;首次發病,且發病至接受治療時間在6 h內;近期未接受過顱腦或脊髓手術;病人均自愿參與本研究并簽署知情同意書。排除標準:頭顱CT檢查顯示腦出血;合并顱內動脈瘤等其他顱內病變;合并心、肝、腎等臟器器質性病變;合并嚴重免疫系統、內分泌系統疾病;有精神疾病。將入選病人按照隨機數字表法分為對照組與治療組。對照組46例,男25例,女21例;年齡45~83(64.17±6.05)歲;發病至接受治療時間1.0~5.0(3.21±0.63)h。治療組46例,男28例,女18例;年齡46~81(63.92±5.81)歲;發病至接受治療時間1.0~5.5(3.34±0.67)h。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 方法 所有病人入院后均給予常規治療,包括調控血壓、平衡水電解質和酸堿度、改善腦循環、營養神經等。在常規治療基礎上對照組給予動脈溶栓治療,具體操作:在右側股動脈穿刺并置入6F動脈鞘,通過數字減影血管造影明確閉塞血管部位,之后送入微導管使其前端靠近栓塞遠端,將尿激酶50×104U溶于30 mL生理鹽水經微導管泵入,泵入速度為1 mL/min。每隔20 min進行1次血管造影,50×104U泵完血管仍未通,再追加20~50 U尿激酶。治療組給予機械取栓聯合動脈溶栓治療,具體操作:經血管造影明確閉塞部位,使用微導絲小球囊擠碎血栓、取栓,必要時借助Solitaire AB支架;重復以上操作2次或3次,使未機化的血栓破碎;之后經微導管泵入30×104U尿激酶溶于20 mL生理鹽水,泵入速度為1 mL/min,最后再次造影明確血管再通和血流恢復情況。
1.3 觀察指標
1.3.1 神經功能缺損程度 于治療前、治療后4周采用中國腦卒中臨床神經功能缺損程度量表(Chinese Stroke Clinical Neurological Deficit Scale,CSS)進行量化評定,CSS評分范圍0~45分,輕度(0~15分)、中度(16~30分)、重度(31~45分)[5]。
1.3.2 生化指標 分別采集兩組治療前、治療后4周晨起空腹靜脈血5 mL,靜置30 min后以3 000 r/min離心處理10 min,采用酶聯免疫吸附法(enzyme linked immunosorbent assay,ELISA)測定TGF-β1、血管內皮生長因子(vascular endothelial growth factor,VEGF)、C-反應蛋白(C-reactive protein,CRP)水平,試劑盒購自上海通蔚實業有限公司。
1.3.3 預后情況 觀察兩組治療后血管再通、血管殘余狹窄率≤30%及3個月內病死等近期、遠期預后情況。根據急性缺血性腦卒中栓溶治療血管灌注分級判定血管再通情況[6]。完全灌注為Ⅰ級;部分血流灌注為Ⅱ級;造影劑滲透,但無有效灌注為Ⅲ級;完全無灌注為Ⅳ級。Ⅰ級或Ⅱ級為血管再通,Ⅲ級或Ⅳ級為血管未通。
1.4 療效評定標準 治療后4周,根據CSS變化評定兩組臨床療效,痊愈:CSS評分較治療前降低91%及以上;顯效:CSS評分較治療前降低46%~90%;有效:CSS評分較治療前降低18%~45%;無效:CSS評分較治療前降低在18%以下或CSS評分增高。

2 結 果
2.1 兩組臨床療效比較 治療組總有效率為91.30%高于對照組的71.74%,差異有統計學意義(P<0.05)。詳見表1。
2.2 兩組治療前后CSS評分比較 兩組治療前CSS評分比較,差異無統計學意義(P>0.05);治療后,兩組CSS評分均降低,且治療組低于對照組,差異均有統計學意義(P<0.01)。詳見表2。
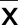
表2 兩組治療前后CSS評分比較(±s) 單位:分
2.3 兩組治療前后血清TGF-β1、VEGF及hs-CRP水平比較 兩組治療前血清TGF-β1、VEGF及hs-CRP水平比較,差異無統計學意義(P>0.05);治療后,兩組血清TGF-β1、VEGF及hs-CRP水平均改善,且治療組優于對照組,差異均有統計學意義(P<0.01)。詳見表3。
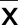
表3 兩組治療前后血清TGF-β1、VEGF及hs-CRP水平比較(±s)
2.4 兩組預后情況比較 治療組血管再通率高于對照組(P<0.05),治療組≤30%的血管殘余狹窄率、3個月內病死率病人比例低于對照組(P<0.05)。詳見表4。

表4 兩組預后情況比較 單位:例(%)
3 討 論
急性缺血性腦卒中是一種致殘率高、致死率高的神經內科常見病,病人能否獲得良好預后與能否得到及時有效治療關系密切。應用尿激酶等藥物溶解血栓,可促使閉塞血管再通,恢復腦缺血區域血供,進而減輕缺血半暗帶損傷,是治療急性缺血性腦卒中的常用方法[7]。靜脈溶栓是傳統的藥物溶栓方法,具有操作簡便、費用低廉、耗時短等優點,病人易接受。溶栓治療過程,常需血藥濃度達到相當高水平,才可發揮溶栓效力,引起出血風險較高[8]。有研究表明,靜脈溶栓效果較差,尤其是大血管閉塞,較難實現血管再通[9]。動脈溶栓是在數字減影血管造影引導下將微導管送入閉塞部位,溶栓劑經微導管直接到達病灶處,故與全身給藥靜脈溶栓相比,病灶局部血藥濃度更高,可提高溶栓效果,且用藥劑量相對較少,對病人凝血功能影響較小,未增加顱內出血、消化道出血等風險[10]。溶栓治療時,溶栓劑與血栓接觸面積不足,故單純采用溶栓治療無法獲得滿意療效。
近年來,隨著神經介入技術的快速發展,機械取栓是治療急性缺血性腦卒中的一種新選擇,主要通過直接接觸血管內血栓將血栓取出體外。實施機械取栓治療時,通過有效調整導管,使其前端接近栓塞部位近端和遠端,必要時使用支架進行碎栓、取栓處理。對導管反復進退未開通的栓塞部位,利用球囊擴張技術對需要開通的血栓進行擠壓使其破碎[11-12]。機械取栓與藥物溶栓相比,能較快地去除血栓,短時間內重新開通閉塞血管。本研究觀察機械取栓聯合動脈溶栓與單純動脈溶栓治療急性缺血性腦卒中的療效與預后,結果顯示,治療后,治療組總有效率為91.30%,高于對照組的71.74%,治療組CSS評分降低程度較對照組顯著,且血管再通率高于對照組,≤30%的血管殘余狹窄率、3個月內病死率低于對照組。提示機械取栓聯合動脈溶栓治療急性缺血性腦卒中療效及預后更佳。分析原因是采用機械取栓聯合動脈溶栓一方面機械取栓可有效發揮溶栓作用,另一方面機械溶栓可降低溶栓劑通過側支循環的流失,且能加大藥物和血栓的接觸面積,較好地發揮溶栓作用,從而提高臨床療效及預后[13]。
TGF-β1是一種由人體多種炎性細胞生成的,具有免疫活性的細胞因子,在神經系統再生及病理過程的調控中發揮重要作用。TGF-β1可抑制腦缺血后炎癥反應,減少神經細胞凋亡,并誘導新生血管形成,具有促進神經組織修復的作用[14];VEGF是人體特異性較強的血管形成因子,其表達水平升高有利于縮小梗死面積,緩解腦水腫,且VEGF促進血管生成作用有助于恢復腦缺血區血供;CRP是一種由人體肝臟合成的急性時相蛋白,正常情況水平較低,當出現缺血性腦病變時,CRP表達水平升高,導致病人神經功能損傷。有研究發現,急性缺血性腦卒中病人神經受損程度與CRP表達水平呈正相關[15],提示CRP可一定程度反映急性缺血性腦卒中病人病情嚴重程度。本研究結果顯示,治療組血清TGF-β1、VEGF及hs-CRP水平改善優于對照組。提示機械取栓聯合動脈溶栓可能通過調控血清TGF-β1、VEGF及CRP水平發揮保護急性缺血性腦卒中病人腦神經功能,從而使病人獲得良好預后。
綜上所述,應用機械取栓聯合動脈溶栓治療急性缺血性腦卒中療效顯著,可有效促進病人閉塞血管再通,明顯改善神經功能及血清TGF-β1、VEGF、CRP水平,并使病人獲得較好的遠期預后。由于本研究樣本量有限,且觀察時間較短,僅為3個月,故需進一步增加樣本量,延長觀察時間驗證本研究結論。

