外斜視手術治療的臨床效果以及影響因素分析
谷紅衛
(淮安市淮陰醫院,江蘇 淮安 223300)
斜視是一種常見的眼科疾病,多發生于兒童人群,而外斜視是一種常見的斜視類型,臨床上將外斜視分為間歇性外斜視、恒定性外斜視及其它特殊類型外斜視,患者斜視角度變化較大,在看遠時外斜視較為明顯[1]。兒童發生外斜視后,其視力受損,視物時出現立體視覺偏差,對患者日常生活造成嚴重影響[2]。臨床上針對兒童外斜視主張實施手術治療,但部分患者外斜視手術治療后效果不夠理想,本研究針對2016年1月~2020年5月在淮安市淮陰醫院眼科接受手術治療的40例外斜視患者進行回顧性研究,探討外斜視手術治療的臨床效果,并分析影響外斜視手術治療效果的危險因素,以期為改善外斜視手術治療后患者預后提供指導意見。
1 資料與方法
1.1 一般資料
于2016年1月~2020年5月,選擇在淮安市淮陰醫院眼科接受手術治療的40例外斜視患者作為研究對象,年齡為1~42歲,平均(18.49±4.32)歲,有男19例、女21例,20例行單/雙外退外斜視矯正手術,20例行一退/雙外退一截外斜視矯正手術。所有患者均為單/雙眼患病,包括1例左眼患病、39例雙眼患病,均順利完成手術,臨床資料完整。
1.2 方法
對40例外斜視手術患者的臨床資料進行回顧性分析,觀察患者術后斜視矯正效果,比較治療前后患者的斜視角度、最佳矯正視力。于術后1周評價斜視矯正效果,斜視矯正效果評價標準為:(1)正位:看遠斜視度為0~+10△,且同視機度數為0~+6°;(2)過矯:看遠斜視度≥+10△,且同視機度數≥7°;(3)欠矯:看遠斜視度為0~-10△,且同視機度數為0~-5°。
根據外斜視患者手術后斜視矯正效果,將患者分為觀察組(術后斜視過矯或欠矯)、對照組(術后斜視正位),比較觀察組與對照組的臨床資料,對影響外斜視患者手術治療效果的危險因素進行單因素分析和多因素Logistics回歸分析,分析指標包括年齡(≧18歲或<18歲)、性別(男或女)、手術方式(單/雙外退或一退/雙外退一截)、麻醉方式(全身麻醉或局部麻醉)、術前斜視角度(≥12△或<12△)、屈光不正(有或無)、遠立體視損傷(有或無)。
1.3 統計學方法
統計學軟件選擇SPSS 22.0,計數資料表示為n,行x2檢驗,計量資料表示為(x±s),行t檢驗,以P<0.05為差異有統計學意義。單因素分析中將數據資料整理成計數資料形式,實施x2檢驗,將單因素分析中P<0.05的變量納入多因素Logistics回歸模型中,賦值,分析,以P=0.05為檢驗水準。
2 結 果
2.1 外斜視手術效果分析
4 0 例外斜視手術患者中,有3 0 例患者在術后斜視正位,正位率為7 5.0 0%,其余1 0 例患者術后斜視過矯(4例)或斜視欠矯(6例)。治療后,患者的斜視角度較治療前減小(P<0.05),患者的最佳矯正視力較治療前增高(P<0.05),見表1。
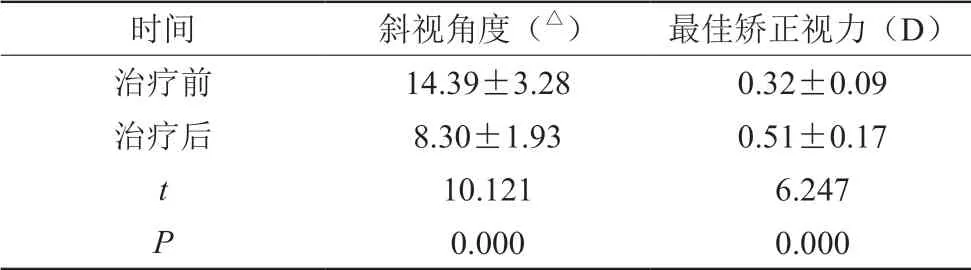
表1 外斜視手術治療前后患者的斜視角度、最佳矯正視力比較(x±s)
2.2 影響外斜視患者手術治療效果的危險因素分析
在單因素分析中,觀察組與對照組在年齡、性別、手術方式、麻醉方式等方面比較無明顯差異(P>0.05),而兩組在術前斜視角度、屈光不正、遠立體視損傷等方面比較均有明顯差異(P<0.05),見表2。將單因素分析中P<0.05的變量錄入至多因素Logistics回歸模型中,對各變量進行賦值,賦值結果見表3;再對變量進行多因素Logistics回歸分析后得出,術前斜視角度≧12△、屈光不正、遠立體視損傷的統計學結果均P<0.05,說明術前斜視角度≧12△、屈光不正、遠立體視損傷是外斜視手術效果的影響因素,見表4。
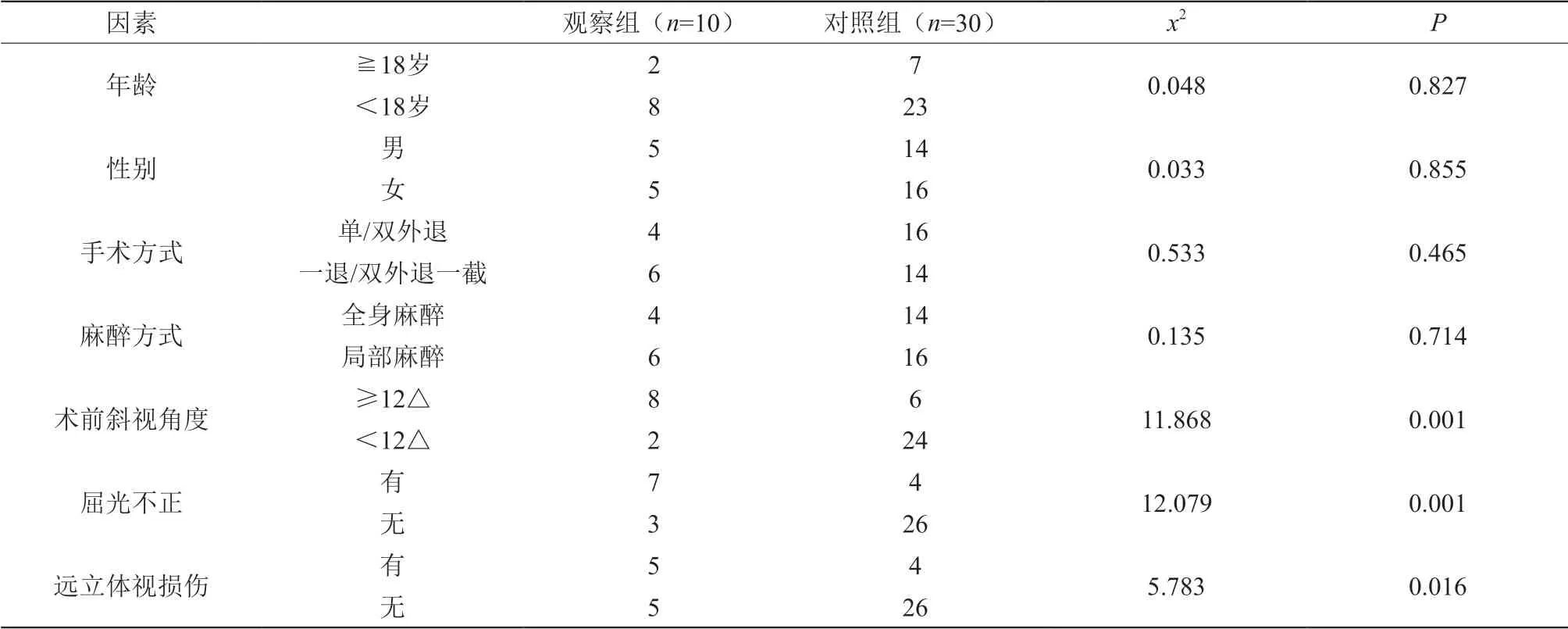
表2 單因素分析(例)
3 討 論
斜視在眼科較為多見,屬于眼科常見疾病,其發生主要與外傷、遺傳、全身性疾病等有關[3]。臨床上將斜視劃分為內斜視和外斜視,內斜視的發病人數較少,而外斜視的發病率較高,外斜視患者多分布于兒童及青少年人群,在成年人中也有發病。外斜視發病后,患者眼球運動受限,視力受損,給患者的日常生活、學習或工作帶來極大的不便[4-6],因此,臨床上主張對外斜視實施積極治療。

表3 各變量賦值表
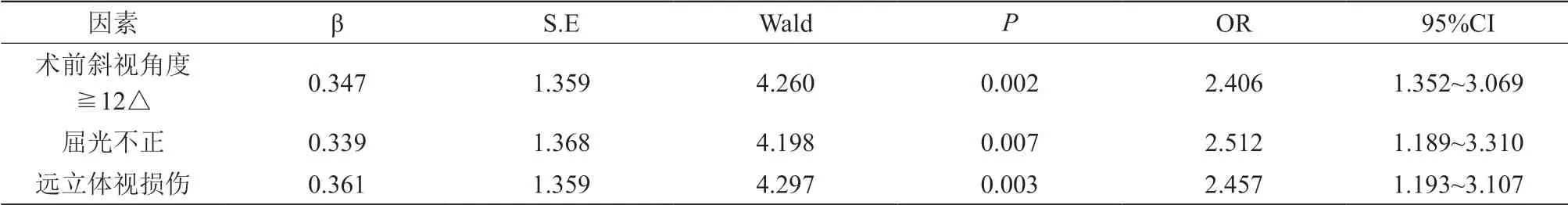
表4 多因素Logistics回歸分析
現階段,臨床上關于外斜視的發病機制尚未完全明確,針對外斜視的治療以手術矯正治療為主,通過手術操作,可在一定程度上減輕患者斜視程度,改善患者立體視功能[7-8]。本研究中40例外斜視手術患者中有30例患者在術后斜視正位,正位率為75.00%,其余10例患者術后斜視過矯或斜視欠矯,且在治療后,患者的斜視角度較治療前減小(P<0.05),患者的最佳矯正視力較治療前增高(P<0.05),說明外斜視矯正手術對患者外斜視的矯正效果較好,但還應注意的是,部分患者經手術治療后存在過矯、欠矯情況,預后欠佳。
為改善外斜視患者的預后,臨床上應針對影響外斜視手術治療效果的危險因素進行明確,再根據危險因素采取針對性的干預措施。本研究中為明確影響外斜視手術治療效果的危險因素,針對40例外斜視手術患者的臨床資料進行了回顧性研究,經單因素分析、多因素Logistics回歸分析后發現,術前斜視角度≧12△、屈光不正、遠立體視損傷的統計學結果均P<0.05,說明術前斜視角度≧12△、屈光不正、遠立體視損傷是導致外斜視患者經手術治療后斜視矯正效果欠佳的危險因素,這提示我們在外斜視手術治療前,應重點對斜視角度大的外斜視患者進行加強會診,對其手術方案進行調整,并在術后加強對這類患者的監護工作,指導患者配合術后眼科康復工作;針對屈光不正的外斜視患者,應針對其屈光情況調整手術方案;盡可能在患者遠立體視損傷之前開展外斜視矯正手術,避免在遠立體視損傷后開展。
綜上所述,外斜視手術治療可有效減輕外斜視患者的斜視狀況,促使視力增高,但外斜視手術受到術前斜視角度≧12△、屈光不正、遠立體視損傷等危險因素的影響,術后患者正位率下降,還需采取針對性干預措施。

