腹腔鏡根治性膀胱全切術在治療膀胱癌患者中的應用及其對患者各項手術指標的影響
王鵬橋,張琴,鄭人源,向宸輝
(1.成都醫學院第一附屬醫院泌尿外科;2.成都醫學院,四川 成都 610500)
膀胱癌是出現在膀胱黏膜組織上的一種高惡性腫瘤,是泌尿系統常見的惡性腫瘤之一,對患者的危害性極大[1-2]。近年來,隨著社會工作壓力、不良生活方式的增加,膀胱癌的發病率及危害性進一步增加,已成為一種嚴重的社會性問題。如何有效的治療緩解膀胱癌患者的病情,成為臨床研究的重點方向[3-4]。對于早、中期未轉移的膀胱癌,手術根治切除是最為有效的治療手段。既往的手術方式主要以開腹切除術為主,其具有手術操作方便、切除效果直接的優點,但又存在手術創傷性大、術后恢復慢、并發癥發生率較高、手術安全性差等問題,使其在臨床應用中受限[5-6]。近年來,隨著微創手術、腔鏡技術的不斷成熟,使得膀胱癌根治術逐步進入了微創時代。腹腔鏡下膀胱癌根治術因其具有手術創傷性小、術后恢復快、安全性好等優點,在臨床上的應用逐漸增多[7]。為此,本研究將腹腔鏡根治性膀胱全切術與常規開放式手術進行對比,借以觀察評估腹腔鏡手術的治療效果。
1 資料與方法
1.1 一般資料
選取2015年1月至2017年1月成都醫學院第一附屬醫院收治的98例膀胱癌患者為研究對象,患者按住院先后順序編號,奇數號納入觀察組、偶數號納入對照組,每組各49例。本研究經院倫理委員會批準,患者知情同意,且兩組組患者一般資料比較,差異無統計學意義(P>0.05)。見表1。
納入標準:(1)患者經CT、MRI、組織病理學檢查確診為膀胱癌,符合膀胱癌診斷的相關標準[8];(2)患者均具有根治術治療指征;(3)患者精神狀態、認知功能良好,能夠配合手術治療過程的進行;(4)患者基礎資料、臨床資料完整;(5)患者或其家屬簽署知情同意書,研究方案符合《赫爾辛基醫學宣言》中倫理學要求。排除標準:(1)術前已開展相應的放化療治療的患者;(2)嚴重的心肝腎功能不全、凝血功能障礙等手術禁忌癥患者;(3)術中術后出現嚴重并發癥轉入其他科室治療的患者;(4)癌癥腫瘤細胞遠端轉移患者。脫落剔除標準:(1)中途自愿退出本研究的患者;(2)隨訪期間失訪的患者;(3)患者相關檢測結果缺失或不完善。
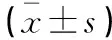
表1 兩組患者一般資料比較
1.2 方法
1.2.1 手術方法 觀察組和對照組患者均取膀胱截石位,采用全身靜脈麻醉。(1)觀察組患者行腹腔鏡根治性膀胱全切術,具體操作如下:在臍上部穿刺建立CO2氣腹,氣腹壓力為12~15 mmHg。在臍上部切口置入10 mm套管針作為觀察孔,右下腹置入10 mm套管針作為主操作孔,左下腹置入5 mm套管作為輔助操作孔。在腹腔鏡引導下探查患者的腹腔,分離患者的輸尿管,并引入腹膜后間隙。剝離膀胱組織與周圍組織,作根治性切除,然后進行盆腔淋巴結清掃,操作過程中注意對患者輸尿管和盆底神經叢的保護。在患者的正中位置做一切口約7 cm,取出切除的膀胱病灶組織,然后進行回腸新膀胱術,即取出回腸長度約40 cm,呈縱形切開,折疊成W型后置入貯尿囊中,放置導尿管。依次退鏡和退出各手術操作器械,檢測手術器具數量無誤后逐層縫合穿刺孔,完成手術操作,術后進行抗感染治療。見圖1。(2)對照組開放性手術治療,具體操作如下:在患者腹部正中繞臍部位開口,逐層游離盆腔腹膜組織,充分顯露腫瘤病灶位置,游離輸尿管組織,切斷輸尿管并結扎遠端,清掃盆腔的淋巴結。然后切斷膀胱韌帶及附屬組織,將腹膜與膀胱分離達膀胱底部,對膀胱做根治性切除。然后進行回腸新膀胱術(方法同觀察組)。然后逐層縫合手術切口,完成手術操作,術后進行常規的抗感染治療。

1.2.2 評價指標 (1)兩組患者淋巴結清掃個數、陽性淋巴結個數。(2)兩組患者手術時間、術中出血量、腸道功能恢復時間、術后下床活動時間、住院時間、術后1周內并發癥發生率。(3)兩組患者手術前后的應激反應指標:采用酶聯免疫吸附試驗法檢測患者皮質醇(cortisol,Cor)、腎上腺素(adrenaline,AD)、超氧化物歧化酶(superoxide dismutase,SOD)等(Varioskan LUX型多功能酶標儀由美國賽默飛世爾科技公司生產,檢測試劑盒購置于西格瑪-阿爾德里奇公司)。(4)兩組患者2年期門診隨訪腫瘤病灶局部復發率、遠端轉移率和患者死亡率。
1.3 統計學分析
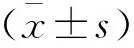
2 結果
2.1 兩組患者淋巴結清掃結果比較
兩組患者的淋巴結清掃個數、陽性淋巴結個數比較,差異無統計學差異(P>0.05)。見表2。
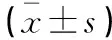
表2 兩組患者淋巴結清掃結果比較
2.2 兩組患者術中及術后恢復指標比較
觀察組患者手術時間、術中出血量、腸道功能恢復時間、術后下床活動時間、住院時間低于對照組(P<0.05)。見表3。
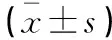
表3 兩組患者術中及術后恢復指標對比
2.3 兩組患者并發癥發生率比較
術后1周內,觀察組患者并發癥總發生率為低于對照組,差異有統計學意義(P<0.05)。見表4。
2.4 兩組患者手術前后應激反應指標對比
兩組患者術前Cor、NE、SOD水平比較,差異無統計學意義(P>0.05);術后觀察組患者Cor、AD水平低于對照組,SOD水平高于對照組(P<0.05)。見表5。
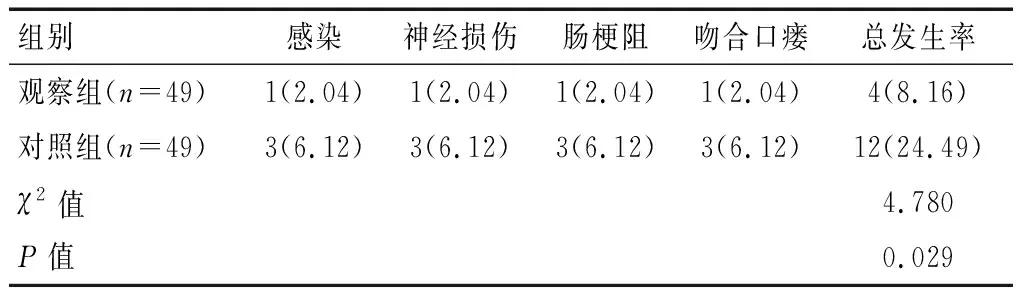
表4 兩組患者并發癥發生率對比[n(%)]
表5 兩組患者手術前后應激反應指標對比
2.5 兩組患者遠期療效比較
隨訪觀察顯示,觀察組局部復發率、遠端轉移率和死亡率均低于對照組(P<0.05)。見表6。
2.6 術后病理及CT檢查結果比較
兩組患者術后1周病理活檢結果及術后3月隨訪CT檢查結果表明,兩組患者的手術效果均較好。見圖2、圖3。

表6 兩組患者遠期療效比較[n(%)]

3 討論
傳統開腹術由于切口大,手術時可直視病灶部位,對膀胱組織的切除和淋巴結的清掃較為方便徹底,可達到較好的根治效果。但傳統開腹切除術也存在大手術切口對患者的傷害較大,術后恢復時間長等不足,易引起并發癥及手術的安全性問題等影響了其臨床應用范圍[9]。隨著微創手術和腔鏡技術的發展,腹腔鏡下根治膀胱全切術在膀胱癌手術切除中的應用逐漸成熟。腹腔鏡手術無需開腹即可在電腦屏幕前直觀的觀察患者腹腔盆腔內部的情況,從而實施精確手術操作。手術過程中在腹腔鏡引導下可抵達狹窄的小骨盆并放大局部手術視野,對盆腔植物神經叢的識別和保護更為確切,因此在膀胱癌根治性全切術中有著良好的應用[10-11]。目前,對于腹腔鏡下根治性膀胱全切術的手術可行性研究已有較多的報道,但腹腔鏡下手術根治性切除能否達到開放式手術的切除效果,在臨床上仍有一定的爭議。為此,在本研究中對兩組手術方式所取得的手術效果進行全面系統的評估對比。
在本研究中,兩組患者淋巴結清掃個數、陽性淋巴結個數比較,差異無統計學意義(P>0.05),表明腹腔鏡下根治性手術切除效果能夠達到常規開腹切除的手術效果。術中及術后恢復指標比較,觀察組手術時間、術中出血量、腸道功能恢復時間、術后下床活動時間、住院時間均低于對照組(P<0.05),表明腹腔鏡手術對于患者的創傷性進一步降低,患者術中損傷小,術后所受刺激影響小,恢復進程加快,因而腸道恢復、開始下床活動及住院時間均明顯降低[12-13]。手術安全性比較,觀察組術后并發癥發生率明顯低于對照組(P<0.05),這是因為腹腔鏡手術是在可視化腔鏡的引導下進行的手術操作,手術精細化程度和精準度明顯提高,對旁系組織的損傷進一步降低,減少對盆腔內部組織的誤切。另外,腹腔鏡手術切口小,內部組織暴露少,進而顯著降低患者術后感染、神經損傷、腸梗阻、吻合口瘺等并發癥的發生[14]。術后應激指標比較,觀察組Cor、AD水平低于對照組,SOD水平高于對照組(P<0.05),表明觀察組腹腔鏡手術的應用能夠降低對患者術后的應激反應,這是因為腹腔鏡手術的創傷性小,對機體各組織器官的刺激性小,降低了患者機體的應激反應的激活狀態[15-16]。2年期的門診隨訪比較,觀察組局部復發率、遠端轉移率和死亡率均低于對照組(P<0.05),表明腹腔鏡手術治療的遠期療效優于傳統開腹切除術,分析其原因可能是腹腔鏡手術切除效果更好,對患者機體的損傷性小,未激活機體的高應激反應狀態及手術安全性高等多種因素共同作用的結果[17]。
綜上所述,腹腔鏡根治性膀胱全切術治療膀胱癌患者的淋巴結清掃個數和陽性淋巴結個數與傳統開腹術效果相當,但腹腔鏡根治術能降低患者術中的創傷,并能促進患者術后的康復進程,且患者術后的并發癥發生率更低,手術安全性高,降低患者術后應激反應,且患者的遠期療效更好,值得臨床推廣應用。

