超聲造影評分法聯合TI-RADS分類鑒別診斷甲狀腺結節價值探討
章林麗,施娜,楊艷婷,楊增娣,任明磊,呂永燕,童清平
(中國人民解放軍聯勤保障部隊第九〇一醫院超聲診斷科,安徽 合肥 230031)
甲狀腺結節發生率為19%~67%,且呈逐年增長趨勢,是現階段惡性腫瘤中增長速率最快的類型之一[1]。超聲檢查因具有非侵入性、方便、快捷,且可重復性較高的特點,廣泛應用于結節性甲狀腺疾病的篩查和鑒別診斷[2-3]。目前,超聲可檢測出直徑>2 mm微小結節。然而,臨床上由于微小甲狀腺結節體積較小,鑒別診斷具有一定的難度,單個指標敏感度與特異度均不高,容易受到人為因素的影響[4]。甲狀腺影像報告和數據系統(thyroid imaging reporting and data system,TI-RADS)可對結節展開標準化分級診斷[5]。超聲造影是從形態學到功能性成像的進階,通過低聲能發射聲波,與脈沖反向諧波造影結合呈現不同生理與病理情況下血流灌注情況[6]。本研究通過甲狀腺結節超聲造影評分法聯合常規超聲TI-RADS分類鑒別良惡性,并與病理結果對照,旨在探討二者聯合對甲狀腺結節鑒別診斷價值。
1 資料與方法
1.1 一般資料
回顧性分析2018年12月至2019年12月中國人民解放軍聯勤保障部隊第九〇一醫院收治的85例甲狀腺結節患者臨床資料,共檢測出結節128個。其中,男性16例,女性69例;年齡21~81歲,平均(47.84±11.99)歲;結節直徑3~31 mm,平均(9.25±3.10)mm;結節單發48例,多發37例;甲狀腺良性結節79個,惡性結節49個。納入標準:(1)術后病理確診;(2)檢查前未進行化療、放療以及其它抗腫瘤性治療;(3)術前進行甲狀腺與頸部淋巴結高頻超聲與超聲造影檢查;(4)圖像質量佳;(5)臨床資料完整。排除標準:(1)既往頸部手術史;(2)合并其他甲狀腺疾病;(3)合并嚴重并發癥者;(4)孕產婦或哺乳期婦女;(5)未取得最終病理結果者。
1.2 方法
1.2.1 超聲造影檢查 通過HITACHI Preirus、邁瑞DC-7超聲儀,頻率設置為6~15 MHz,淺表探頭:EUP-L7-4、L12-4。患者取仰臥位,暴露頸部,于患者甲狀腺區域,通過探頭進行縱向、橫向多切面探查掃描,觀察甲狀腺左右葉、峽部、兩側淋巴結,發現病灶后,觀察病灶形態、邊界、大小、聲暈、回聲、縱橫比、鈣化、周圍淋巴結等。常規掃描后,掃描模式切換為超聲造影,頻率為4~9 MHz,對比劑Sono Vue,機械指數設置為0.08~0.12,確定最佳切面,保持觀察切面不變,選擇相同切面進入,將對比劑混懸液經肘正中靜脈注射,劑量為1.0~2.4 mL,實時觀察結節中對比劑微泡灌注狀態,動態圖像采集90~120 s,記錄動脈期及靜脈期增強特征,觀察病灶范圍變化情況。
1.2.2 超聲造影評分法評分標準[7]陽性指標判斷:(1)不完整環狀增強;(2)病灶不均勻增強;(3)結節周邊的增強時間較實質部分一致或較晚;(4)結節內增強開始時間較實質晚;(5)和實質相比,結節周邊峰值強度低或等回聲;(6)和實質相比,結節內部峰值強度低回聲。每項陽性表現記 1分,每個結節最后評分結果為 6個指標總和。
1.2.3 TI-RADS分類方法 (1)TI-RADS 1類:正常;(2)TI-RADS 2類:良性(結節惡性風險低至0%);(3)TI-RADS 3類:可能為良性(結節惡性風險程度<5%);(4)TI-RADS 4類:可疑為惡性(結節惡性風險度為5%~80%),可細分為4A類(結節惡性風險度為5%~10%)、4B類(結節惡性風險度為10%~70%)、4C類(結節惡性風險度為70%~80%);(5)TI-RADS 5類:可能為惡性(結節惡性風險度>80%),即惡性腫瘤模式B;(6)TI-RADS 6類:包括活檢病理證實的惡性結節與腫瘤模式C。以1類為正常,2類、3類、4A類為良性,4B類、4C類、5類、6類為惡性[8]。見圖1。
1.2.4 聯合診斷判定標準 (1)超聲造影評分<臨界值時,TI-RADS 3類、TI-RADS 4A類保持不變,TI-RADS 4B類下調為4A類;(2)超聲造影評分≥臨界值時,TI-RADS 3類上調為4A類,TI-RADS 4A類上調為4B類。
1.3 統計學分析
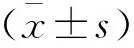
2 結果
2.1 良惡性結節超聲造影評分結果比較
良性超聲造影評分結果低于惡性結節(P<0.05)。見表1。

表1 良惡性結節超聲造影評分結果比較
2.2 良惡性結節TI-RADS分類結果比較
良性結節TI-RADS分類中2類、3類比例高于惡性結節,4類B與4類C比例低于惡性結節(P<0.05)。見表2。

表2 良惡性結節TI-RADS分類結果比較[n(%)]
2.3 超聲造影評分法聯合TI-RADS分類鑒別診斷甲狀腺結節效能分析
超聲造影評分法聯合TI-RADS分類鑒別診斷甲狀腺結節ROC曲線下AUC=0.901,高于單獨超聲造影評分法檢測的0.788,高于單獨TI-RADS分類的0.810(P<0.01)。見表3及圖2。

表3 超聲造影評分法聯合TI-RADS分類鑒別診斷甲狀腺結節效能分析

3 討論
女性的甲狀腺結節發病率高于男性,發病年齡多在30歲以上[9]。早期發病隱匿,隨著病情的發展,患者可表現為呼吸、吞咽困難、聲音嘶啞,對患者健康與生活造成極大的影響,甲狀腺結節早期診斷是治療成功的關鍵環節[10]。因為甲狀腺結節普遍性以及聲像圖多樣與復雜性,二者征象往往存在交叉的情況,為其鑒別帶來一定困難。
以往認為超聲檢查不能可靠區分鑒別甲狀腺良惡性結節,Moon等[11]研究指出,超聲雖不能絕對區分良、惡性,但良性影像多為邊界清晰、包膜完整的實性或囊性多發結節;惡性則通常邊界不清晰,形態不規則、低回聲、砂粒樣鈣化等。美國放射學會制定BI-RADS對結節展開標準化分級來提高診斷準確率[12]。本研究發現,TI-RADS分類對良惡性鑒別有診斷意義,一方面說明傳統超聲對甲狀腺良惡性結節鑒別有效,另一方面也采用規范和標準分類標準進行分析,一定程度上避免了醫師主觀診斷。然而,常規超聲掃描不能敏感反映血管變化情況,而超聲造影可準確清晰顯示腫瘤及其周圍血管的走行與分布。因此,本研究通過超聲造影評分法將超聲造影評分低于界值的 TI-RADS 4B類結節下調為 4A類,將超聲造影評分高于界值的 TI-RADS 3級、4A類結節上調為4B類。
本研究以手術后病理結果為金標準,通過ROC曲線分析甲狀腺超聲造影評分法聯合TI-RADS分類鑒別結節良惡性價值,曲線下面積AUC是診斷試驗的最佳評價指標,理想AUC值為1,0.5~0.7代表診斷價值低,0.7~0.9代表診斷價值中等,>0.9代表診斷價值高[13]。本研究結果顯示,超聲造影評分法與TI-RADS分類鑒別診斷甲狀腺結節ROC曲線下AUC分別為0.788、0.810,具有中等診斷價值,二者聯合應用,AUC達到0.901,診斷價值高,明顯高于二者單獨應用,進一步說明超聲造影評分法聯合TI-RADS分類可有效提高疾病診斷價值,這與曹春莉等[14]研究結果一致。部分惡性結節常規超聲顯示結節內部回聲顯示均勻,診斷為4A類,但超聲造影結果顯示結節邊界欠清,內可見灌注缺損區,分析原因,可能為惡性結節的內部已然表現為血供不足,但尚未液化壞死,超聲造影的應用提高了常規超聲TI-RADS分類法診斷效能。本研究顯示,超聲造影評分法聯合TI-RADS分類仍存在一定誤診及漏診情況,可能是因為本研究納入結節體積小,部分結節雖為惡性,但尚未突破基底膜,往周圍組織浸潤,或是浸潤的范圍尚較小,缺乏典型表現等。
綜上所述,超聲造影評分法、TI-RADS分類對甲狀腺結節性質的鑒別診斷均具有較好的提示作用,二者聯合可有效提高診斷價值,對甲狀腺結節的術前診斷、評估及治療方案的選擇有重要意義。

