輸卵管膀胱瘺的子宮輸卵管超聲造影表現及文獻復習
陳 彩 張 琴 孫宇曦 王興民 易海平
1.廣西壯族自治區柳州市婦幼保健院 廣西科技大學附屬婦產醫院、兒童醫院超聲科,廣西柳州 545001;2.廣西壯族自治區柳州市婦幼保健院 廣西科技大學附屬婦產醫院、兒童醫院病理科,廣西柳州 545001;3.廣西壯族自治區柳州市婦幼保健院 廣西科技大學附屬婦產醫院、兒童醫院婦科,廣西柳州 545001
泌尿生殖道瘺是指泌尿器官與生殖系統之間形成的異常通道[1-2]。主要由醫源性損傷、先天發育畸形、外傷及泌尿系結核等造成[3]。臨床上常見膀胱陰道瘺、膀胱子宮瘺、輸尿管陰道瘺、輸尿管子宮瘺及尿道陰道瘺等類型[4]。其中膀胱陰道瘺最常見,多為婦科手術損傷導致[5-7]。輸卵管膀胱瘺屬于罕見類型。查閱國內外相關文獻,僅國內報道1 例輸卵管膀胱瘺是由剖宮產并輸卵管結扎術手術所致[8]。先天性病例尚未見報道。筆者就確診的先天性輸卵管膀胱瘺患者臨床及子宮輸卵管超聲造影(HyCoSy)影像資料并結合相關文獻進行復習,旨在總結本病的HyCoSy 特點,提高對本病的認識。
1 病例資料
患者女,27 歲,漢族,已婚,因“不孕3 年余”來廣西壯族自治區柳州市婦幼保健院(以下簡稱“我院”)就診。12 歲月經來潮,較規律,經期3~4 d,周期33~42 d,量偏少。曾監測排卵正常,B 超檢查子宮及卵巢正常;其愛人精液常規檢查正常。夫妻性生活正常。既往史無特殊。無傳染病史、藥敏史及輸血史。2019 年2 月在我院門診行HyCoSy 檢查。HyCoSy 表現:宮腔光整,形態正常。右側輸卵管近端顯影(圖1),于右側輸卵管近端約5 mm 處見造影劑分叉成兩條,其一條向右外側走行,顯影長約27 mm,走行稍彎曲,末端無造影劑溢出;另一條向右前方走行,近端纖細,走行約13 mm 處見造影劑進入膀胱,造影劑在膀胱內彌散并積聚(圖2~3)。左側輸卵管近端顯影長約27 mm(圖2),管徑稍增粗、毛糙,末端無造影劑溢出。二維造影模式下觀察雙側卵巢及子宮周圍無造影劑包繞(圖4a、b),膀胱內見造影劑彌散(圖5)。子宮肌層及宮旁靜脈叢無造影劑逆流。超聲造影提示:①宮腔光整,形態正常;②雙側輸卵管不通(近端堵塞);③右側輸卵管近端見一條管道(長約13 mm)與膀胱相通(考慮為輸卵管膀胱瘺)。2019 年5 月在我院婦科住院,泌尿系統超聲檢查無異常,完善術前檢查后行宮腹腔鏡手術。術中所見:腹腔鏡下見部分大網膜與雙側附件區及兩側盆壁膜狀粘連,雙側輸卵管與同側卵巢互相粘連,使卵巢呈半包裹狀態,子宮大小正常,右側宮角及右側輸卵管間質部與膀胱后壁致密粘連,左側輸卵管峽部較粗,雙側輸卵管傘端閉鎖,雙側傘手完全退化。經宮腔通液管注入美藍,輸卵管傘端、膀胱后方及盆腔均無美藍溢出。術中泌尿外科協助行膀胱鏡檢查,檢查所見:尿道、膀胱黏膜完整,雙側輸尿管口開口好,于膀胱后壁可見一針尖大小開口,其周邊無紅腫。經宮腔通液管注入美藍,膀胱鏡下監視該針尖大小開口可見美藍涌出。同時腹腔鏡下觀察兩側輸卵管傘端無美藍溢出。腹腔鏡下夾閉膀胱后壁粘連帶后,在膀胱鏡監視下再次經宮腔通液管注入美藍,膀胱內無美藍溢出。剪斷雙側輸卵管峽部約0.8 cm 送病檢。近左側宮角斷端可見兩個管芯,經宮腔注入美藍,均可見美藍涌出;近右側宮角斷端可見一個管芯,經宮腔注入美藍,可見美藍涌出。術中診斷為右側輸卵管膀胱瘺,左側輸卵管發育異常-雙腔輸卵管。術后病理檢查結果:(左右側)部分輸卵管組織,左側輸卵管為雙管腔(圖6)。
2 討論
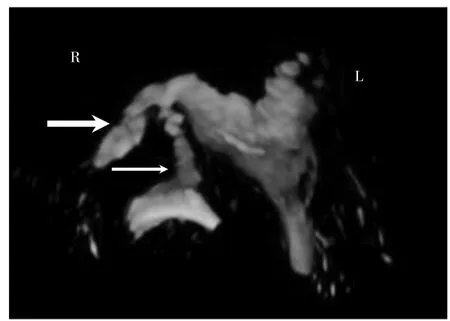
圖1 右側輸卵管近端顯影
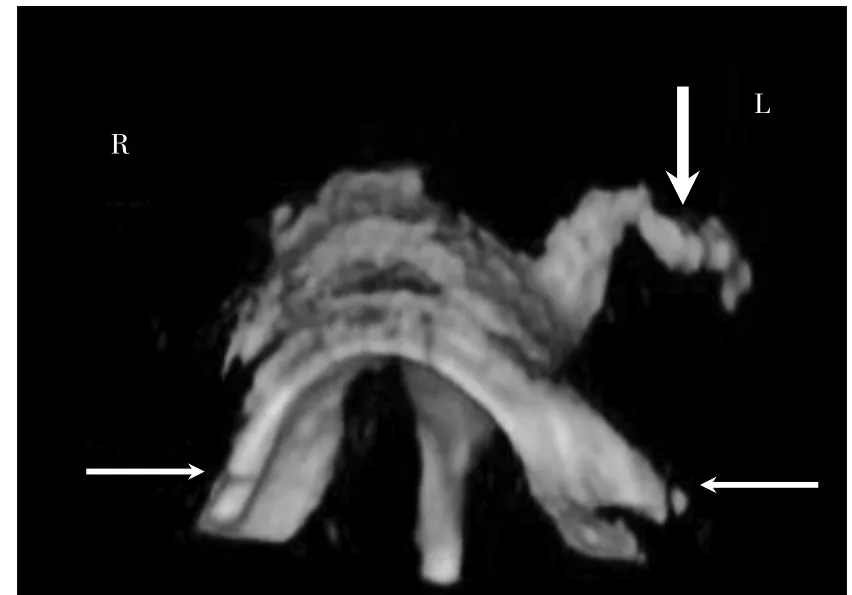
圖2 左側輸卵管僅近端顯影
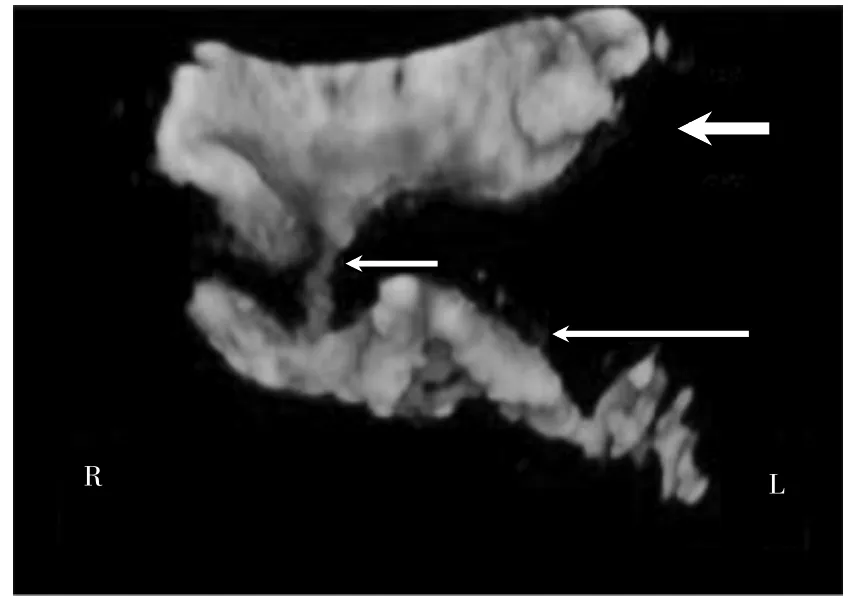
圖3 輸卵管膀胱瘺
輸卵管是由胚胎時期的副中腎管(又稱mullerian ducts)上段和中段發育而來,其下段融合發育形成子宮及陰道上部。在分化過程中受某些內源性因素或外源性因素影響,副中腎管的分化失敗或不規則分化可導致輸卵管不同畸形的形成或者復雜畸形的發生。輸卵管發育畸形包括節段性閉鎖、發育不全、副輸卵管及先天缺失等[9]。患者通常無臨床癥狀,往往由于不孕癥就診或其他婦科疾病手術時偶然發現。蔡興苑等[10]研究女性生殖器官發育異常433 例發現輸卵管發育異常占2%。查閱國內外文獻,雙輸卵管或副輸卵管有較多報道[11-13]。雙輸卵管或副輸卵管可單側或雙側發生,表現為在主輸卵管附近可見一副輸卵管,形態可較短小,或為主輸卵管的一分支,副輸卵管具有或無傘部,近側端有管腔與主輸卵管管腔相通或不通。副輸卵管口或罕見的雙腔輸卵管,可能是畸形的變異[14]。該患者左側輸卵管為雙腔輸卵管,HyCoSy 僅見左側輸卵管近端顯影,未發現為雙管腔,可能原因為雙管腔之間僅一薄壁相隔,造影劑重疊遮蓋,而表現為管徑稍增粗、毛糙的現象,亦可誤以為造影劑管腔外溢出而造成的現象。
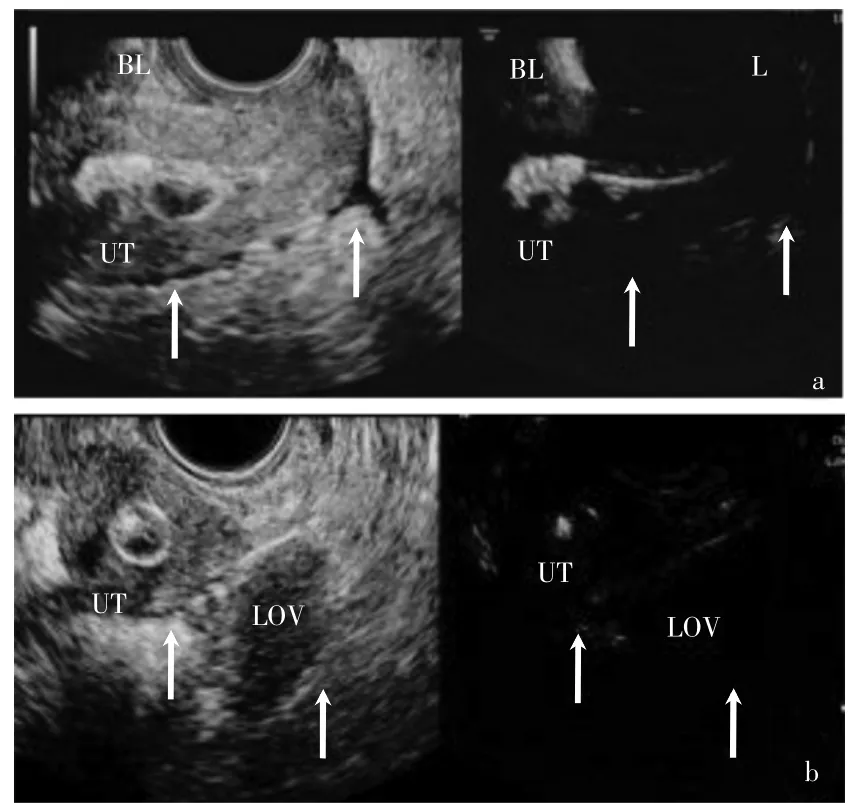
圖4 盆腔內無造影劑
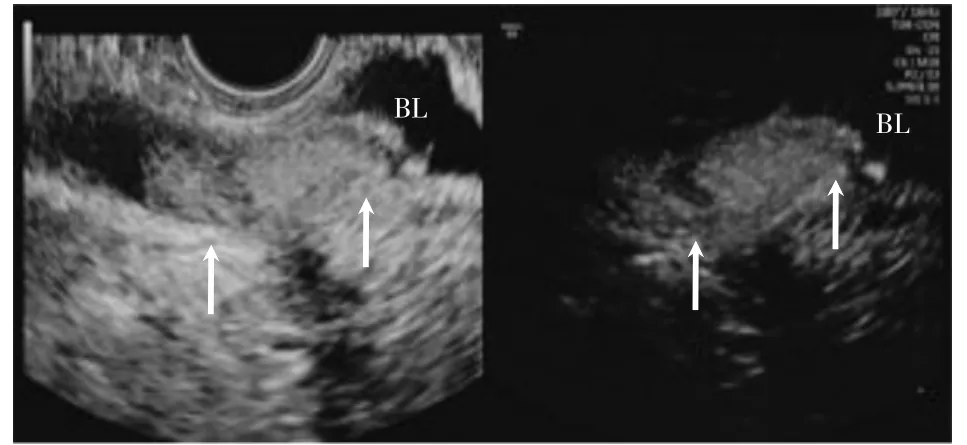
圖5 膀胱內見造影劑

圖6 雙腔輸卵管
該患者輸卵管膀胱瘺為輸卵管與膀胱之間存在異常持續交通的管道。HyCoSy 可見右側輸卵管在間質部出現分叉,分成兩支輸卵管,一支長約27 mm,中遠端未顯影,提示輸卵管堵塞;另一支長約13 mm,與膀胱相連通,術中膀胱鏡檢查亦證實其開口在膀胱,形成輸卵管膀胱瘺。患者無孕產史,無腫瘤病史及盆腔手術史,其左側雙腔輸卵管及右側輸卵管間質部膀胱瘺為先天性發育畸形。女性生殖系統的發育是分階段、多起源的,過程復雜,對畸形的形成、疾病的發生發展影響較大,其中尚有許多理論尚不具體[15]。泌尿系統與生殖系統雖具有不同的形態和功能,但兩者均起源于胚胎早期的間介中胚層,在胚胎發育上具有密切的內在聯系。在解剖結構上尿道與陰道毗鄰,膀胱與子宮毗鄰,膀胱底部與宮頸及子宮峽部解剖結構位置關系密切,某個器官病變容易影響相鄰器官。據文獻報道,泌尿系統發育異常的患者約10%伴有生殖道畸形[16]。在劉義彬等[17]研究中發現生殖系統發育異常合并泌尿系統畸形最多,占4.8%,以腎缺如最常見。因此發現輸卵管發育異常時應檢查整個生殖道和泌尿系統是否合并其他畸形。
影像學檢查是診斷女性泌尿生殖道發育畸形最常用的輔助檢查方法。其中,超聲檢查是首選的診斷方法,可清晰顯示泌尿器官和子宮、卵巢結構,但無法分辨輸卵管結構,對輸卵管發育畸形檢查無特異性。子宮輸卵管造影(HSG)評估輸卵管的通暢性準確率為6%~55%[18]。但HSG 有輻射,不能立體實時顯示輸卵管。磁共振成像技術(MRI)具有較高的軟組織對比度,對復雜、超聲診斷不明確的患者,MRI 是一種重要的成像參考標準[19-20]。但MRI 也無法顯示正常或者發育異常的輸卵管,不能發現竇道部位。腹腔鏡亞甲藍通液術(LC)是評價輸卵管通暢性的“金標準”[21]。LC可直視盆腔臟器情況并可發現某些細微結構的變異,但LC 有創傷性和麻醉風險,費時且費用高,不作為首選方法,可作為輸卵管通暢性最后診斷方法。對于輸卵管膀胱瘺或膀胱子宮瘺這類患者,需要美藍試驗聯合膀胱鏡檢查,于宮腔內注入美藍,同時利用膀胱鏡觀察瘺孔的數目及部位,但無法明確瘺管部位。隨著超聲造影劑及造影成像技術的研發應用,HyCoSy 檢查已被臨床醫師普遍應用于篩查輸卵管的通暢性[22-25]。它具有直觀、準確、操作簡單、重復性好、安全無創、無輻射、無需避孕等優點。該患者進行HyCoSy 檢查,可以觀察子宮和卵巢的外形、內部結構,以及周圍臟器毗鄰關系,判斷輸卵管通暢性并能定位堵塞部位,發現輸卵管膀胱瘺的存在,明確瘺管的位置。HyCoSy 檢查過程中,造影劑集聚于膀胱內,造影劑的強回聲會遮擋膀胱后方的子宮,不利于觀察瘺管,但后期可通過旋轉X、Y、Z 軸及回放四維錄像,選擇合適角度和時機,實時動態觀察瘺管位置和走向,避免了觀察視角的重疊,并能準確測量瘺管的長度,具有其他檢查不可替代的優勢。該患者為進一步明確診斷,采取宮腹腔鏡聯合膀胱鏡手術,術中結扎瘺管及雙側輸卵管并修補膀胱及右側宮角。體外受精-胚胎移植(IVF-ET)是輸卵管發育異常患者的妊娠選擇[26]。患者于術后半年進行IVF-ET 并成功妊娠。
綜上所述,輸卵管膀胱瘺極其罕見。臨床通過婦科檢查難以發現輸卵管發育異常及輸卵管膀胱瘺的患者。HyCoSy 可以觀察女性內生殖器的內外結構,準確評估輸卵管的通暢性,發現泌尿生殖道瘺如輸卵管膀胱瘺、膀胱子宮瘺等類型的存在,為臨床提供準確的診斷信息,提高了疾病的檢出率,是診斷女性泌尿生殖道畸形的一種較好的方法。

