肱動脈和股動脈穿刺入路支架成形術治療單側髂動脈慢性閉塞的比較研究
周 龍, 梁思淵, 王 濤, 葉開創, 陸信武
髂動脈慢性閉塞是下肢動脈粥樣硬化閉塞癥常見類型之一,腔內支架成形術目前已成為其首選治療措施[1]。腔內治療髂動脈慢性閉塞首選順向開通技術,穿刺入路主要在左側肱動脈和健側股動脈[2-3],但兩種穿刺入路的優缺點尚無相關臨床數據。本研究回顧性分析2013年1月至2017年12月臺州市立醫院采用腔內支架成形術治療的髂動脈慢性閉塞患者圍手術期資料和隨訪結果,比較左側肱動脈入路和健側股動脈入路的安全性、可行性和安全性。
1 材料與方法
1.1 一般資料
收集2013年1月至2017年12月期間采用腔內支架成形術治療的所有單側髂動脈慢性閉塞患者的一般資料、臨床表現、影像學資料、踝-肱指數(ABI)、圍手術期用藥、伴發疾病和隨訪結果等數據。根據《2016美國心臟協會(AHA)/美國心臟病學會(ACC)下肢外周動脈病變診治指南》[4],對無癥狀期和輕中度間歇性跛行患者(Rutherford分級0~2級)首選藥物治療、鍛煉及針對危險因素的治療。患者入組標準:Rutherford分級3級及以上。排除標準:①髂動脈栓塞或血栓形成需要吸栓或溶栓治療;②髂動脈夾層或髂動脈瘤需要覆膜支架隔絕治療;③髂動脈狹窄病變、需要同期處理股腘動脈病變;④二次手術;⑤穿刺點應用Proglide或Exoseal等血管閉合器;⑥伴有腹主動脈瘤;⑦首選左肱動脈入路并聯合雙側股動脈入路植入平行支架[3]。根據穿刺入路不同,分為左肱動脈入路組(A組)和健側股動脈入路組(B組)。
1.2 腔內治療
穿刺部位局部麻醉,穿刺成功后于導管鞘內推注普通肝素(80~100 U/kg)使全身肝素化,泥鰍導絲導引下將豬尾導管送至腹主動脈行腹主動脈和雙下肢動脈造影,明確診斷。對A組患者,選擇6 F 90 cm長鞘;對B組患者,選擇6 F 45 cm/55 cm長鞘。若病變位于髂總動脈起始段,選擇帶彎頭導管(Cobra導管、翻山導管等),調整導管方向至髂總動脈病變段開口,選擇親水性超滑導絲(加硬泥鰍導絲、Stiff導絲、V18導絲或Command導絲等),采用“鉆”技術旋轉導絲通過病變段[5-6](病變復雜或嚴重鈣化、導管無法跟進時,可用支撐導管通過);若病變位于髂外動脈或髂總動脈有殘端,先將導管鞘送至髂總動脈殘端內,以提高導絲導管通過性;若順血流方向無法開通靶動脈病變,輔助患側股動脈穿刺逆向開通。回撤導絲,導管內造影明確進入遠端動脈真腔內,行病變段球囊二次擴張術[7](先用3~4 mm直徑球囊擴張,再以與髂動脈直徑相匹配球囊擴張,同時先將球囊壓力擴張至4個atm并維持,暫停后再緩慢擴張至6~8個atm);植入支架(根據病變直徑和范圍選擇相匹配尺寸)。
術后所有患者常規接受低分子量肝素4 000~6 000 U皮下注射抗凝2~3 d,出院后改為口服阿司匹林(100 mg/d)和氯吡格雷(75 mg/d),連續3個月后改為單抗凝治療。特殊情況下,如有冠狀動脈或頸動脈病變,維持雙抗凝治療。術后1個月內及以后每3~6個月隨訪1次,復查ABI、多普勒彩色超聲,若提示狹窄>50%或臨床癥狀復發,則行下肢動脈CTA檢查。
1.3 相關定義
以圍手術期并發癥發生率評估手術安全性。嚴重并發癥定義:需要進一步干預、住院時間延長、輸血、不可逆損傷、死亡等并發癥,如神經損傷、腦卒中、心肌梗死、急性腎損傷、血腫需手術清除、假性動脈瘤、動靜脈瘺及感染等;輕微并發癥定義:局部血腫、瘀斑、穿刺點滲血等[8]。以技術成功率評估可行性。技術成功定義:靶病變開通,完成球囊擴張和支架成形術治療,且術后造影殘余狹窄<30%[8]。以支架通暢率評估有效性,包括一期通暢率和二期通暢率。
1.4 統計學分析
采用SPSS 21.0軟件進行統計學分析。計量資料以均數±標準差(±s)表示,組間比較用t檢驗;計數資料以百分比或概率表示,組間比較用Fisher檢驗;隨訪期間通暢率用Kaplan-Meier曲線表示,組間比較用Log-rank檢驗。P<0.05視為差異有統計學意義。
2 結果
根據納入和排除標準,共入組249例患者,其中A組133例,B組116例。兩組患者一般資料差異無統計學意義(P>0.05)(表1)。兩種穿刺入路開通單側髂動脈慢性閉塞影像見圖1,手術相關技術參數見表2。A組順向初始技術成功率高于B組(88.7%對76.7%,P=0.02),但聯合患側股動脈穿刺逆向開通技術成功率分別為97.0%、97.4%(P=1.00),分別有4例、3例技術失敗,均予開放性手術轉流治療;各有2例發生遠端動脈栓塞,均經大鞘抽吸解決;術后30 d內分別有2例、1例死亡,其中術后呼吸衰竭死亡1例,心源性死亡2例。A組、B組分別有11例、12例患者接受覆膜支架植入術,系球囊擴張術后發現髂動脈夾層(A組9例,B組11例)、對比劑滲出(A組2例,B組1例),術后均恢復良好。

表1 兩組患者一般資料比較

圖1 肱動脈/股動脈穿刺入路開通單側髂動脈慢性閉塞過程影像
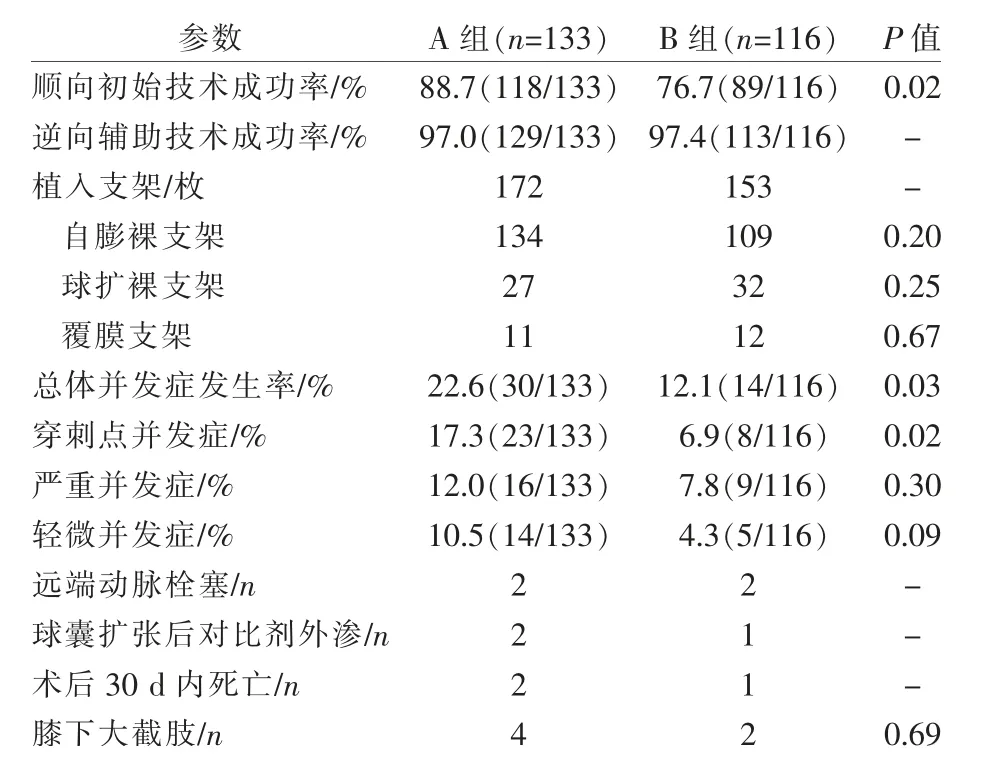
表2 兩組手術相關技術參數比較
A組總體并發癥發生率為22.6%(30/133),顯著高于B組(12.1%,14/116)(P=0.03);嚴重并發癥發生率為12.0%(16/133),高于B組(7.8%,9/116),但差異無統計學意義(P=0.30)(表2)。A組16例嚴重并發癥中遠端動脈栓塞2例,球囊擴張后對比劑外滲2例,術后30 d內死亡2例,穿刺點并發癥10例(假性動脈瘤6例,一過性神經損傷2例和永久性神經損傷2例);B組9例嚴重并發癥中遠端動脈栓塞2例,球囊擴張后對比劑外滲1例,術后30 d內死亡1例,穿刺點并發癥5例(假性動脈瘤2例,動靜脈瘺2例,需外科手術干預血腫1例。
術后2年隨訪顯示,A、B組髂動脈支架一期通暢率分別為87.7%、86.7%(P>0.05),二期通暢率分別為92.1%、96.3%(P>0.05),見圖2。隨訪期間所有患者無膝上截肢,A、B組分別有4例、2例膝下大截肢,均為Rutherford 6級患者,保肢率分別為97.0%、98.3%(P>0.05)。

圖2 兩組隨訪期髂動脈支架通暢率比較
3 討論
腔內治療髂動脈慢性閉塞首先面臨穿刺入路選擇。早期研究報道患側股動脈穿刺入路技術成功率僅50%[9],但聯合左側肱動脈或健側股動脈穿刺后可將技術成功率提高至90%以上[10-11]。臨床上患側股動脈穿刺并不作為腔內治療髂動脈閉塞的首選穿刺入路,其原因[5,12]:①患側股動脈無搏動,即使是超聲導引下穿刺,失敗概率也較高,穿刺并發癥更常見;②髂動脈慢性閉塞往往累及髂外動脈,導致患側股動脈穿刺后無足夠空間置鞘;③患側股動脈穿刺入路是逆向開通髂動脈閉塞段,若導絲進入內膜下,可能引起髂動脈近心端,甚至腹主動脈夾層,風險極高;④患側股動脈入路時導絲導管通過髂動脈閉塞段前無法行下肢動脈造影,且難以確切了解髂動脈閉塞范圍和嚴重程度。因此,健側股動脈和左側肱動脈成為髂動脈慢性閉塞腔內治療的主要穿刺入路。然而,這兩種穿刺入路的優缺點尚無相關臨床數據。本研究旨在比較這兩種穿刺入路腔內支架成形術治療單側髂動脈慢性閉塞的安全性、可行性和有效性,結果顯示經健側股動脈和左側肱動脈穿刺是腔內治療髂動脈慢性閉塞主要入路,兩種穿刺入路可達到類似臨床效果,但左側肱動脈穿刺入路組患者總體并發癥和穿刺點并發癥發生率更高;左側肱動脈穿刺入路技術成功率更高,但聯合患側股動脈穿刺后,兩組技術成功率均為95%以上。
腔內治療髂動脈慢性閉塞最關鍵步驟是導絲導管通過閉塞的病變段,再采用球囊擴張和支架植入完成手術。本研究結果顯示,左側肱動脈穿刺入路技術成功率高于健側股動脈穿刺入路,與Millon等[2]報道類似。分析原因,健側股動脈穿刺入路需要翻山,而左側肱動脈入路操作時導絲導管呈直行前進,且在90 cm長鞘支持下,因此開通髂動脈閉塞段成功率更高,尤其是對髂總動脈殘端較短患者。此外,本研究同時聯合患側股動脈穿刺逆向開通,明顯提高了兩種穿刺入路的技術成功率(均在95%以上),提示腔內支架成形術治療髂動脈閉塞的技術已相當成熟。
安全性是腔內治療過程中需要重點考慮的因素。何虎強等[13]報道腔內治療65例Leriche綜合征患者,圍手術期并發癥發生率約為15%。本研究術后并發癥發生率較高(22.6%),是因為將髂動脈閉塞段球囊擴張后夾層也計算在內。圍手術期并發癥中穿刺點并發癥最常見[9]。本研究結果顯示,左側肱動脈入路穿刺點并發癥發生率(17.3%)明顯高于健側股動脈入路(6.9%);雖然兩組嚴重并發癥發生率差異無統計學意義,但左側肱動脈穿刺點嚴重并發癥如假性動脈瘤、嚴重局部血腫等對肘正中神經壓迫,往往需要及時予開放性手術干預。本研究中肱動脈穿刺點嚴重并發癥10例,發生率為7.5%,與文獻報道6.6%相近[2],但高于健側肱動脈穿刺點嚴重并發癥發生率;肱動脈嚴重穿刺點并發癥即使接受了開放性手術干預,仍有2例遺留永久性神經損傷,而健側股動脈入路穿刺點雖也有上述嚴重并發癥,但罕有永久性神經損傷。究其原因,肘部皮下組織與腹股溝區相比較少[14-15],局部并發癥極易損傷周圍神經,甚至出現罕見的前臂骨筋膜室綜合征。因此需要強調的是,肱動脈穿刺點并發癥需要盡早發現、及時處理,不可抱有僥幸心理。鑒于左側肱動脈入路腔內治療髂動脈慢性閉塞具有更高的總體并發癥和穿刺點并發癥發生率,選擇健側股動脈入路可能更加安全。
隨訪期間支架通暢率是評估腔內治療髂動脈慢性閉塞中遠期效果的指標。本研究結果顯示,兩種穿刺入路治療髂動脈慢性閉塞術后一期、二期支架通暢率差異均無統計學意義,兩組患者臨床改善情況、血流動力學變化、保肢率等差異均無統計學意義;提示穿刺入路并不是支架通暢率和臨床有效性的決定性因素,髂動脈閉塞復雜程度可能更為關鍵。本研究兩組中有6例發生膝下大截肢,均為Rutherford 6級患者(術前已有肢體末端壞死)。
本研究不足之處:①系回顧性比較研究,術者習慣一定程度上決定穿刺入路選擇,但這恰恰可反映現實中兩種穿刺入路治療髂動脈慢性閉塞的現狀;②未比較兩種穿刺入路治療髂動脈慢性閉塞所需手術時間、住院時間及醫療費用,但臨床實踐中并發癥發生及其處理顯然是與住院時間和醫療費用相關的重要因素,而股動脈穿刺入路總體并發癥發生率顯著低于肱動脈穿刺入路;③髂總動脈和髂外動脈病變術后支架通暢率并不相同,前者通常高于后者,本研究未予分開比較,但兩組納入患者病變累及范圍并無顯著性差異。
總之,髂動脈慢性閉塞腔內治療中健側股動脈穿刺入路技術成功率雖較低于左側肱動脈穿刺入路,但聯合患側股動脈穿刺可顯著提高技術成功率。同時,健側股動脈入路總體并發癥和穿刺點并發癥發生率均顯著低于左側肱動脈入路,且兩組有效性無顯著性差異。因此,對于髂動脈慢性閉塞腔內治療,若病變條件允許,建議首選健側股動脈穿刺入路。

