腹腔鏡擴大膀胱部分切除術治療臍尿管癌18例報告
羅文堅 孟慶軍 崔林剛 李騰 魏寅生 徐鵬超 楊濤 楊過 張瑜 韓靈
鄭州大學第一附屬醫院泌尿外科(鄭州450052)
臍尿管癌(urachal carcinoma,UrC)好發于膀胱頂壁,約占膀胱腫瘤的0.35%~0.7%,膀胱腺癌的10%~30%[1-2]。該腫瘤臨床罕見且預后差,5年生存率約49%[1,3-4]。其早期臨床癥狀隱匿,中晚期可有肉眼血尿、排尿困難及下腹部疼痛等。根治性膀胱全切術或擴大膀胱部分切除術是治療非轉移性臍尿管癌首選治療方法,且兩者在生存獲益上無顯著差異[5-6]。然而,根治性膀胱全切術后傷口愈合不佳、感染和腸梗阻等并發癥的發生率為45.3%[7]。目前多數學者提倡擴大膀胱部分切除術,但缺乏大樣本研究;且臍切除術和盆腔淋巴結清掃對改善臍尿管癌預后尚有爭議。本研究整理2014年5月至2019年12月本院行腹腔鏡擴大膀胱部分切除術治療臍尿管癌的18 例患者臨床資料,以期為該病的治療提供參考。
1 資料與方法
1.1 一般資料本組18 例,男13 例,女5 例,平均(50.2 ± 11.0)歲。臨床表現為肉眼血尿12 例,下腹部疼痛3 例,肉眼血尿伴膀胱刺激征2 例,排尿困難1 例。平均病程(2.9 ± 2.3)個月。腫瘤大小(3.7±1.3)cm。18 例CT 見膀胱頂壁或前壁不規則團塊狀軟組織密度影,增強掃描呈不均勻強化,延遲期見膀胱充盈缺損(圖1)。所有患者術前均行膀胱鏡檢查,鏡下呈陽性表現者15 例(圖2)。15 例活檢陽性者中腺癌12 例,尿路上皮癌2 例,未明確類型癌1 例。結合術前CT,18 例患者均無區域淋巴結浸潤或遠處轉移,且通過PET-CT 排除了源于消化道或其他部位的繼發轉移。17 例術前Sheldon 分期為Ⅲa,1 例為Ⅲb。
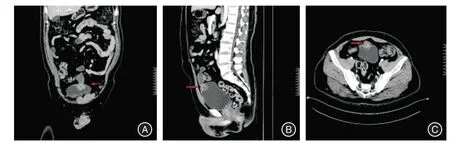
圖1 臍尿管癌患者的CT 征象Fig.1 CT signs in patients with UrC
1.2 手術方法仰臥頭低腳高位,向膀胱內注水200 mL。沿兩側臍旁韌帶向下游離,見瘤體與膀胱頂前壁相連,距瘤體周緣3 cm 處切開膀胱壁,排空膀胱后將腫瘤及其周圍3 cm 的膀胱壁完整切除,將整塊切除的腫瘤、膀胱壁、臍中韌帶及其周圍組織裝入防漏標本袋。全層縫合膀胱壁。2例盆腔淋巴結清掃范圍同根治性膀胱全切術。9例保留臍部者:于臍下0.5 cm 離斷臍中韌帶及周圍脂肪。另9 例沿臍作環形切口,完整切除臍部(圖3)。
1.3 統計學方法用SPSS 21.0 軟件進行統計分析,定量資料以均數±標準差表示,生存資料用Kaplan-Meier曲線計算生存率,Log-Rank法計算P值并比較臍切除術對生存率的影響,P<0.05 為差異有統計學意義。
2 結果
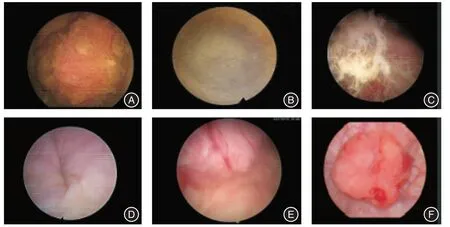
圖2 臍尿管癌患者膀胱鏡下表現Fig.2 Cystoscopic findings in patients with UrC
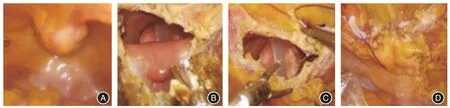
圖3 LEPC 手術過程Fig.3 Surgical process of LEPC
圍術期及臨床病理資料見表1。所有患者手術切緣均陰性。2 例行盆腔淋巴結清掃者共清掃淋巴結14 枚,均陰性。18 例均獲得隨訪,隨訪2~66個月,平均(22.6±17.8)個月。1年和5年無瘤生存率分別為79.3%和63.5%(圖4)。5 例術后復發或轉移者行輔助化療,其中4 例分別在術后8、11、12、17 個月死于多發轉移,1 例在術后13.3月出現膀胱局部復發行根治性膀胱全切術后目前仍存活;其余13 例經膀胱鏡及影像學檢查尚未發現局部復發或遠處轉移。9 例行臍切除術者,1 例在術后13.3 個月出現膀胱局部復發,1 例在術后17 個月死于轉移;另9 例保留臍部者,3 例在術后平均10.3 個月死于多發轉移;兩者的無瘤生存曲線差異無統計學意義(P>0.05,圖5)。
3 討論
臍尿管癌是臨床罕見的上皮性惡性腫瘤,目前認為臍尿管癌起源于臍尿管黏膜移行上皮的柱狀上皮化生并隨之惡性轉化。90%的臍尿管癌發生在臍尿管下段或與膀胱頂相連處,其次為中段,僅4~7%發生于臍段[1]。臍尿管癌多見于50~60歲男性,男女比例約2.6∶1[1,3]。臍尿管癌常見臨床癥狀為肉眼血尿,其次是下腹部疼痛、膀胱刺激征和排尿困難等。當臍尿管癌突破膀胱黏膜時可有尿脫落細胞學檢查陽性,但陽性率僅29%左右[1,8]。
影像學檢查是臍尿管癌主要的診斷方法。增強CT 和MRI 可明確腫瘤的浸潤范圍并評估淋巴結和遠處轉移的情況。膀胱鏡檢查可明確腫瘤位置、大小以及膀胱黏膜受侵范圍,并取活檢明確病理性質。腺癌是臍尿管癌最常見的組織學類型,約占90%,其中以黏液腺癌為主;而非腺癌中有移行細胞癌、鱗狀細胞癌、印戒細胞癌、肉瘤樣癌和小細胞神經內分泌癌等[1,9]。免疫組化顯示臍尿管癌對CK7、CK20 和CDX-2 染色呈陽性,而細胞核則對β-catenin 染色呈陰性[2]。目前臨床常用的是Sheldon 分期和Mayo 分 期,而TNM 分 期則常 用 于預后分析[1]。據報道[9],多數患者確診時已處于Sheldon Ⅲ期或以上,約21%~30%的臍尿管癌患者出現臨床癥狀時已有遠處轉移。臍尿管癌主要經淋巴和血行途徑發生局部復發和遠處轉移;局部復發常發生于盆腔淋巴結、腹膜和網膜;遠處轉移見于肝臟、肺、骨、淋巴結、腸、腦等[1,9]。
表1 18 例臍尿管癌患者圍術期及臨床病理資料Tab.1 Perioperative and clinicopathological data of 18 patients with UrC±s

表1 18 例臍尿管癌患者圍術期及臨床病理資料Tab.1 Perioperative and clinicopathological data of 18 patients with UrC±s
注:LEPC,腹腔鏡擴大膀胱部分切除術,U,臍切除術
LEPC(n=9)LEPC+U(n=9)總計(n=18)性別(例)男 女平均年齡(歲)腫瘤直徑(cm)Sheldon分期(例)ⅢaⅢb病理(例)腺癌非腺癌手術時間(min)估計出血量(mL)引流管留置時間(d)導尿管留置時間(d)平均住院日(d)隨訪時間(月)隨訪結果(例)良好復發或轉移死亡8 1 50.9±10.9 3.5±1.1 9 0 7 2 96.8±21.4 22.2±13.7 7.8±3.2 10.6±3.6 9.0±2.3 18.4±16.7 6 0 3 5 4 49.4±11.6 3.9±1.6 8 1 8 1 97.7±25.1 41.1±11.7 6.0±3.6 10.1±4.6 7.9±1.8 26.7±18.8 7 1 1 13 5 50.2±11.0 3.7±1.3 17 1 15 3 97.2±22.7 31.7±15.7 6.9±3.4 10.3±4.0 8.4±2.1 22.6±17.8 13 1 4
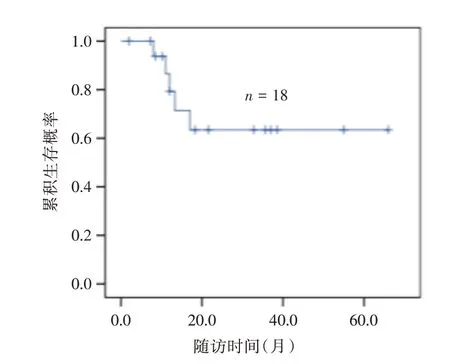
圖4 18 例臍尿管癌患者無瘤生存率Fig.4 Tumor-free survival rate of 18 patients with UrC
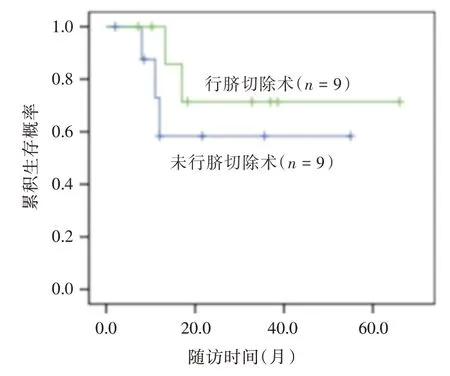
圖5 臍切除術與否對臍尿管癌患者無瘤生存率影響Fig.5 Effect of umbilical resection on tumor-free survival in UrC patients
臍尿管癌的治療以手術治療為主;而化放療和靶向治療療效有限,主要用于晚期臍尿管癌[2,10-11]。非轉移性臍尿管癌的首選治療是手術切除原發灶及周圍組織。根治性膀胱切除術曾被認為是治療臍尿管癌的金標準[7]。ASHLEY 等[5]研究發現根治性膀胱切除術和擴大膀胱部分切除術相比,生存率無顯著差異。擴大膀胱部分切除術因并發癥少、術后生活質量高已成為首選手術方式,范圍包括臍、膀胱頂、臍尿管、腫瘤及其周圍組織、腹橫筋膜和部分腹膜。MILHOUA 等[12]報道了首例腹腔鏡擴大膀胱部分切除術治療臍尿管癌,并取得令人滿意的療效。本研究是目前最大樣本量的回顧性研究(表2)。本組在手術時間、術中出血量、術后留置導尿管時間及圍術期并發癥等方面與WANG[4]、COLOMBO[13]等報道基本一致。
由于約有4%~7%的臍尿管癌發生于臍部,故多數學者認為應常規行臍切除術[17]。截止目前,保留臍部對于體積較小的臍尿管中下段腫瘤的預后尚缺乏研究。本研究病例腫瘤均位于臍尿管中下段,平均大小3.7 cm,對其中9 例保留臍部。本研究隨訪結果顯示對中下段臍尿管癌保留臍部與臍切除術相比無瘤生存率差異無統計學意義。因此,筆者認為腹腔鏡擴大膀胱部分切除術能完整切除腫瘤及其周圍組織,并實現手術切緣陰性和避免腫瘤組織漏出;而對于臍尿管中下段的腫瘤,可嘗試保留臍部,既保留了臍部的形態美又不影響預后。
臍尿管癌預后差,5年生存率約40%~49%[1,3-4]。多因素分析表明,腫瘤分期和手術切緣狀態是最重要的預后因素[5,18]。此外,區域淋巴結浸潤或遠處轉移、美國東部腫瘤協作組評分(ECOG)亦是獨立的預后因素。手術關鍵在于保證切緣陰性和避免腫瘤組織漏出,而盆腔淋巴結清掃對于改善預后尚有爭議。多數研究表明行盆腔淋巴結清掃者與未清掃者相比,生存率無顯著差異[5];據SZARVAS 等[1]報道盆腔淋巴結陽性率約17%,因而DUAN 等[18]認為應常規行盆腔淋巴結清掃。
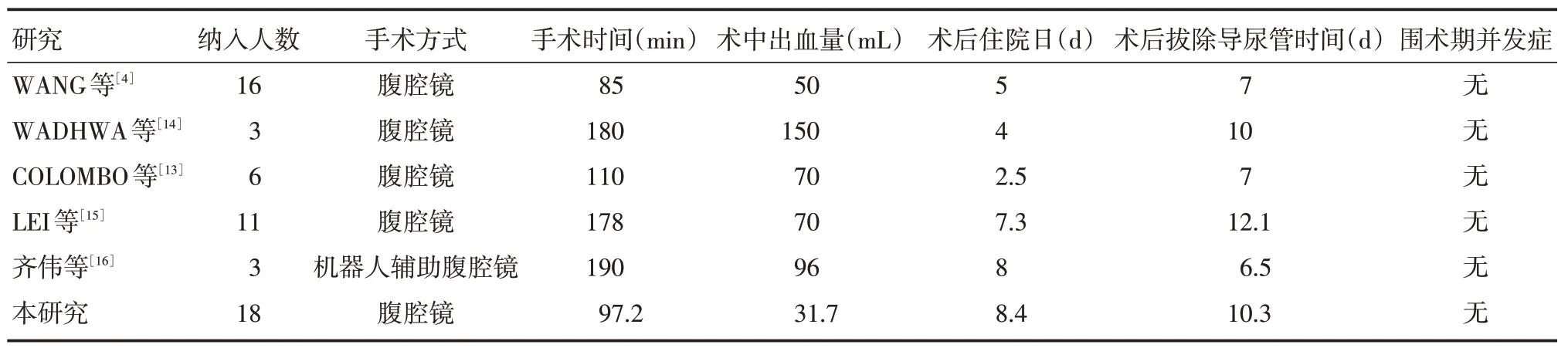
表2 LEPC 治療臍尿管癌文獻復習Tab.2 A review of published reports of LEPC for UrC
然而,本研究尚存在不足之處,如樣本量仍偏少、隨訪時間較短、為單中心回顧性研究。需要通過多中心、大樣本隨機對照研究和長時間隨訪以進一步明確保留臍部和清掃盆腔淋巴結對預后的影響。
綜上,腹腔鏡下擴大膀胱部分切除術治療臍尿管癌具有出血少、創傷小、術后并發癥少、恢復快等優點,是治療非轉移性臍尿管癌的一種安全有效的方法,而中下段臍尿管癌可保留臍部。

