傳統開放腰椎椎體間融合術后切口并發癥列線圖預測模型的建立
于洪威 周雪蓮 崔學文
江蘇大學附屬醫院(江蘇鎮江212000)
傳統開放腰椎椎體間融合術(lumbar interbody fusion,LIF)通過椎管減壓、椎體融合重建脊柱穩定,是治療腰椎退行性疾病的經典有效手術方式[1]。隨著人口老齡化、麻醉學及手術器械的發展,傳統開放LIF 因減壓充分、學習曲線較短等優勢在臨床得到廣泛應用[2-3]。然而,在傳統開放LIF臨床廣泛應用的同時,其手術并發癥越來越多,切口并發癥是影響患者術后康復以及非計劃再手術的主要原因,指南強調重視切口并發癥與重視手術技術本身一樣重要[4]。為了有效防治脊柱手術并發癥,國內外眾多學者對其相關危險因素進行積極探索,并且建立相關臨床預測模型[5-6]。目前,國內外對腰椎術后切口并發癥研究最多的是手術部位感染[7-8],然而切口滲出、脂肪液化、切口裂開等切口并發癥在臨床中同樣常見且需要類似積極處理。本研究針對傳統開放LIF 術后切口并發癥相關危險因素進行綜合分析,建立列線圖預測模型,以期為臨床圍術期管理提供參考,降低術后切口并發癥發生率。
1 資料和方法
1.1 資料來源收集2015年9月至2020年8月于我院住院并接受傳統開放LIF 手術患者的病歷資料。納入標準:(1)臨床確診為腰椎間管狹窄癥、腰椎間盤突出癥、腰椎滑脫癥;(2)年齡18 周歲以上;(3)手術方式均為后正中切口傳統開放LIF,包括經后方入路的腰椎椎體間融合術(posterior lumber interbody fusion,PLIF)、經腰椎間孔入路的腰椎椎體間融合術(transforaminal lumber interbody fusion,TLIF)以及改良TLIF。排除標準:(1)病歷資料不完整;(2)合并腰椎結核、感染、腫瘤等;(3)有腰椎區域放化療史。
1.2 圍手術期支持措施及手術主要步驟術前排除絕對手術禁忌,完善相關檢查并評估各項指標,所有手術均由高年資主任醫師主刀。根據《抗生素臨床應用指導原則》,圍手術期預防性的使用二代頭孢。術中嚴格無菌操作,常規放置引流管。術后拔出引流管的指標為拔管前24 h 引流液小于50 mL。
所有患者均采用全身麻醉,麻醉成功后患者俯臥位,均采用后正中縱行切口的傳統開放LIF。沿棘突向雙側分離椎旁肌進行暴露,術中X 線透視定位病變節段,人字嵴定位,植入椎弓根釘。根據患者椎管受壓迫部位及具體情況選擇適當手術方式進行椎管減壓,充分減壓后將減壓所得骨質咬呈綠豆粒大小,部分骨質植入椎間隙,部分骨質填入合適型號椎間融合器內,將融合器置入椎間隙,安裝連接棒,適當加壓,固定螺釘尾帽。再次透視確認內固定位置良好,探查神經根減壓充分,反復沖洗切口,放置引流管,逐層縫合關閉切口。
1.3 研究方法回顧性搜集納入患者相關危險因素,將年齡分為≥65 歲及<65 歲,BMI 分為≥24 kg/m2及<24 kg/m2,術前白蛋白分為<40 g/L 及≥40 g/L,主要診斷分為腰椎間管狹窄癥、腰椎間盤突出癥、腰椎滑脫癥,手術方式分為PLIF、TLIF及改良TLIF,手術開始時間段分為11:00 之前及11:00 之后,手術節段數分為≤2 及≥3,手術時間分為≥180 min 及<180 min。將發生任意一種術后切口并發癥患者納入有切口并發癥組,其余患者納入無切口并發癥組。比較兩組患者臨床資料并篩選相關危險因素,賦值后進一步進行單因素logistic 回歸分析進行驗證,對P<0.05 的因素進行多因素非條件logistic 回歸分析,建立列線圖預測模型并進行評價。
1.4 術后切口并發癥的判斷術后切口并發癥包括:切口滲出、脂肪液化、淺表感染、深部感染、裂開。相關診斷標準參照《中國骨科手術加速康復切口管理指南》[4]。
1.5 統計學方法采用IBM SPSS 25.0、R 4.0.2 及MedCalc_v 12.3 統計軟件進行統計學數據分析。計數資料以例(%)表示,采用卡方檢驗;計量資料以均數±標準差表示,采用獨立樣本t檢驗;P<0.05為差異有統計學意義,篩選相關影響因素。將篩選的危險因素進行賦值,賦值后進一步采用單因素logistic 回歸分析進行驗證,將單因素Logistic 回歸分析結果有統計學意義的危險因素進行多因素非條件logistic 回歸分析。建立列線圖模型,繪制并計算受試者工作特征曲線(ROC)下面積AUC來評價模型的預測能力。P<0.05 為差異有統計學意義。
2 結果
2.1 因素篩選本研究共納入426 例患者,共出現術后切口并發癥65 例,發生率為15.26%。兩組患者臨床資料比較及篩選相關危險因素見表1。
2.2 單因素logistic 回歸分析以是否發生術后切口并發癥作為因變量,以篩選的相關影響因素作為自變量,變量賦值見表2。進行單因素logistic 回歸分析進行驗證。結果顯示,年齡、BMI、術前白蛋白、手術節段數、手術開始時間段、手術時間等因素差異有統計學意義(P<0.05),見表3。
2.3 多因素分析將單因素logistic 回歸分析結果有統計學意義的危險因素進行多因素logistic 回歸分析,最終結果表明年齡、BMI、術前白蛋白、手術時間、手術節段數是傳統開放LIF 術后切口并發癥的獨立危險因素(P<0.05),見表4。
2.4 列線圖預測模型的建立及評價根據多因素logistic 回歸分析結果,納入年齡、BMI、術前白蛋白、手術時間、手術節段數5 個因素建立列線圖預測模型,見圖1。每個變量對應列線圖上相應變量軸上的相應點,再以該點做變量軸的垂直線,其對應至上方評分標尺即可得到該變量得分;對各變量得分求和即可得列線圖評分總分,其總分相對應至列線圖下方風險軸上的點,即為改患者相對應的術后切口并發癥發生風險。年齡≥65 歲為66 分,BMI ≥24 kg/m2為78 分,術前白蛋白<40 g/L為100 分,手術時間≥180 min 為80 分,手術節段數≥3 為95 分,將所有積分相加即得出總分,總分所對應的值即為列線圖模型預測傳統開放LIF 術后切口并發癥的發生率。基于列線圖分析結果,對風險總分進行ROC 曲線分析,結果顯示ROC 曲線下面積0.809,模型預測能力較好,見圖2。列線圖預測模型相關評價指標見表4。
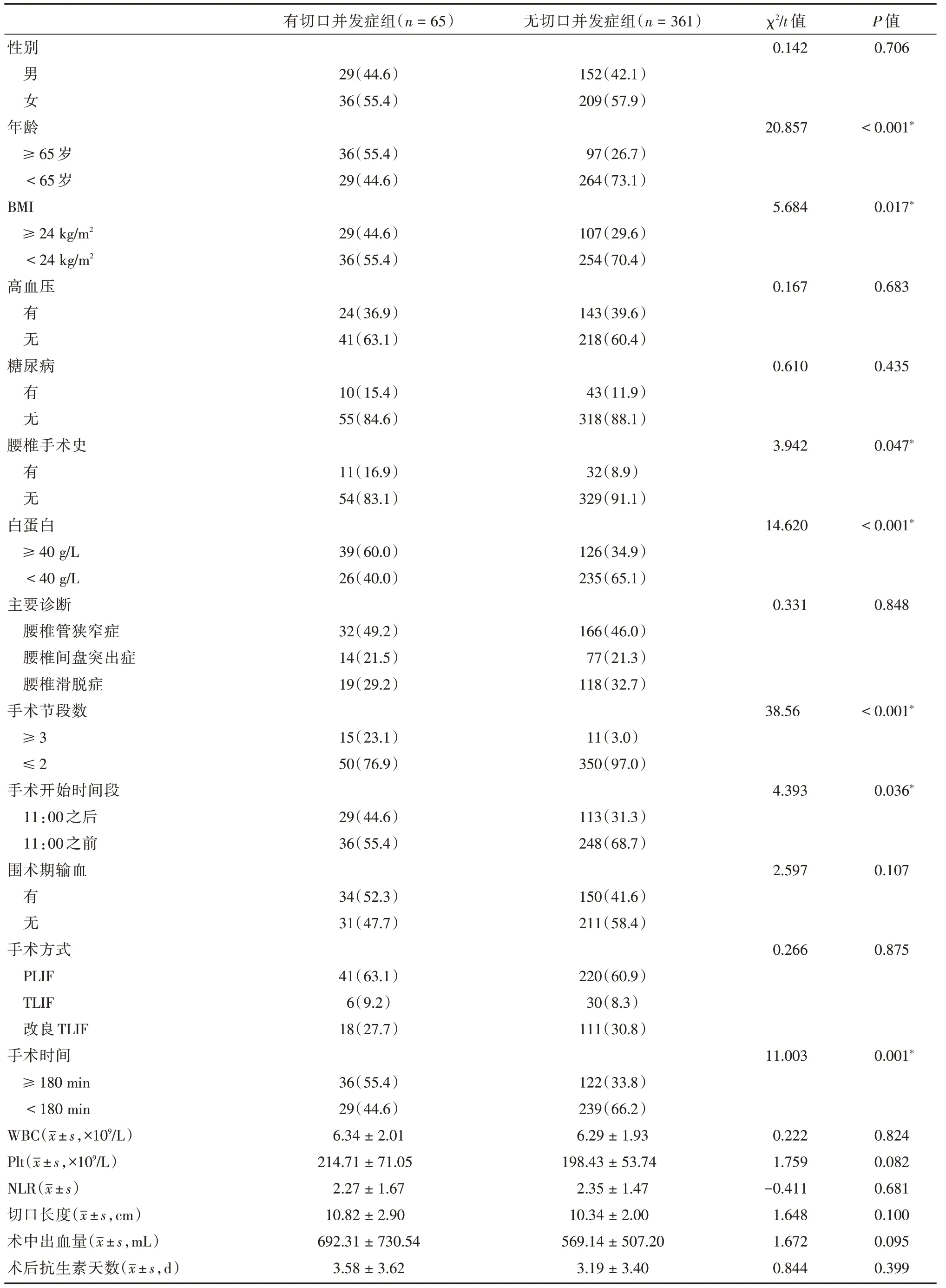
表1 兩組患者臨床資料及因素篩選結果Tab.1 Clinical data and factor screening results for both groups of patients 例(%)

表2 變量賦值表Tab.2 Variable assignment table
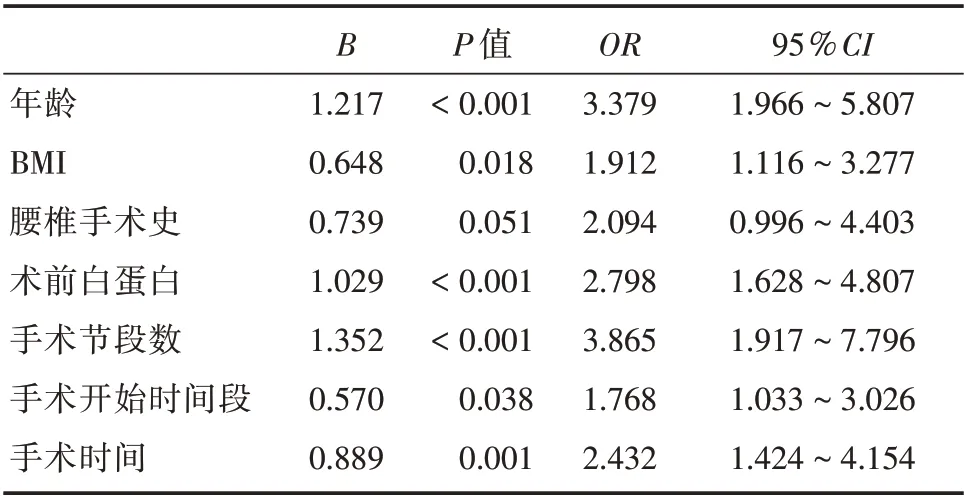
表3 單因素logistic 回歸分析結果Tab.3 Univariate logistic regression analysis results
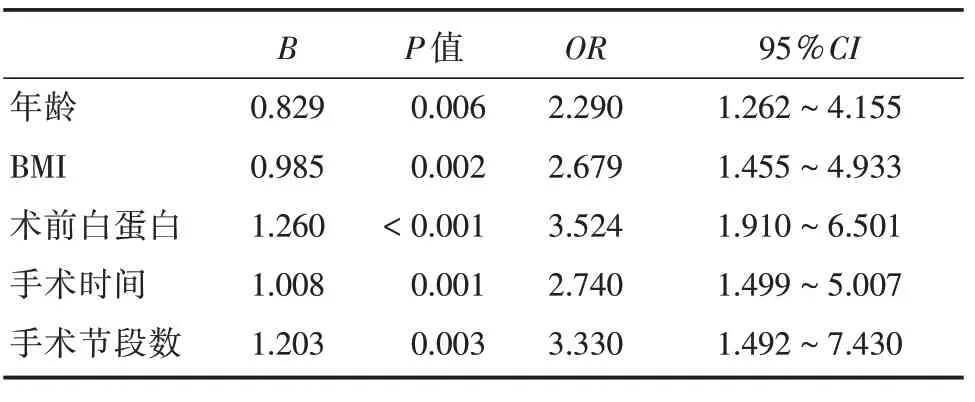
表4 多因素logistic 回歸分析結果Tab.4 Multivariate logistic regression analysis results
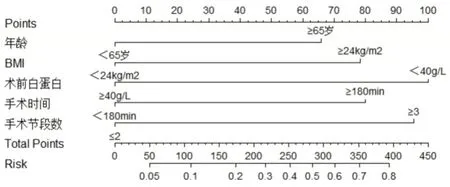
圖1 傳統開放LIF 術后發生切口并發癥的列線圖Fig.1 Nomogram of incisional complications after traditional open LIF
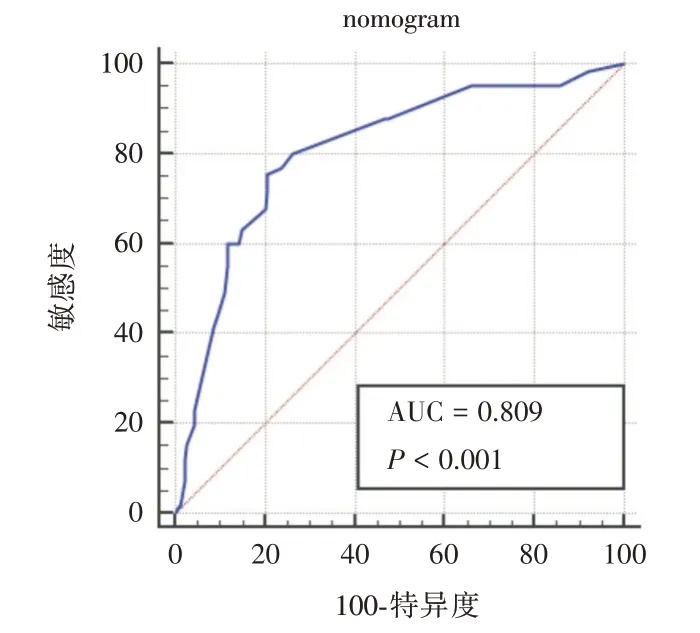
圖2 傳統開放LIF 術后發生切口并發癥的ROC 曲線Fig.2 ROC curve of incisional complications after traditional open LIF

表4 列線圖預測模型評價Tab.4 Evaluation of nomogram prediction models
3 討論
傳統開放LIF 是目前治療腰椎退行性疾病的重要手術方式,切口并發癥作為其術后最常見且對患者預后影響重大的手術并發癥之一。HYDRICK等[9]研究顯示,切口并發癥是腰椎融合術后再次入院的獨立危險因素。因此,充分評估預測傳統開放LIF 術后切口并發癥的發生風險,早期識別高危患者并進行早期干預,可以降低術后切口并發癥的發生率,從而改善患者預后情況。
列線圖可直觀地從圖中根據預測變量的值得到發生某臨床事件的大致概率,目前已廣泛用于各種臨床疾病的風險評估[10-11]。國內外已有不少學者建立列線圖模型對不同疾病患者的預后情況進行預測評估[12-14]。本研究納入臨床上影響傳統開放LIF 術后發生切口并發癥常見的21 個危險因素,通過單因素及多因素logistic 回歸分析,最后篩選出年齡、BMI、術前白蛋白、手術時間、手術節段數5 個指標構建列線圖預測模型,并對模型的預測效能進行評估。本研究構建列線圖模型預測效能較好,可為臨床醫療決策提供量化工具,為臨床圍術期管理提供參考。
目前我國是世界上老年人口絕對數最大的國家,60 歲以上人口約占總人口的15.5%,65 歲以上約占10.1%[15],而高齡患者正是行傳統開放LIF 手術的主要人群。文獻報道,老年患者的腰椎手術圍手術期并發癥發生率較高,費用略有增加[16]。PARK 等[17]對2012-2018年行腰椎手術患者預后情況進行分析,結果顯示BMI 較高的肥胖患者術后預后情況及患者滿意度較差。GUAN 等[18]研究證實,白蛋白低的營養不良患者脊柱融合術后發生切口感染等并發癥的風險顯著增高。手術時間較長意味著更多的減壓及融合節段數、更大的術中出血量以及更多內置物,這些將增加術后切口并發癥發生的風險。隨著手術時間的延長,患者切口與空氣中病原菌接觸的時間也延長,腰椎融合術后切口感染等切口并發癥的風險自然隨之增加[19-20]。
本研究不足之處在于:(1)本文是單中心回顧性分析,樣本量較小,統計分析結果不可避免的存在信息偏倚;(2)由于病歷信息的缺失,切口縫合方式、腰背部脂肪厚度等危險因素未能納入研究之中;(3)臨床預測模型本身存在校準度漂移現象,其性能將會隨之下降[21]。今后,期待更大樣本、多中心、前瞻性研究納入更多危險因素,進一步優化列線圖預測模型。

