經不同靜脈穿刺入路PICC對機械性靜脈炎發生率的影響研究*
歐梅珍,謝鳳姣,周芳芳,鄧云爻
(南方醫科大學第三附屬醫院普通外科,廣東 廣州 510630)
安全、可靠的靜脈通道對惡性腫瘤患者的治療與護理至關重要[1-2]。近年來,經外周靜脈置入中心靜脈導管(PICC)在中國惡性腫瘤患者化療過程中的使用日益普及,并發癥的研究及防護成為醫護人員非常關注的課題。相關研究表明,PICC可引起如導管阻塞、斷裂、破裂、異位、移位、脫出,以及滲液、滲血、靜脈炎、靜脈血栓等并發癥[3]。PICC可選擇上肢貴要靜脈、肘正中靜脈、頭靜脈等。而有研究表明,PICC經頭靜脈穿刺機械性靜脈炎發生率較貴要靜脈高[4-5]。本研究回顧性分析了192例惡性腫瘤術后化療行PICC術患者的臨床資料,探討了不同靜脈入路等因素與機械性靜脈炎發生的關系,現報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2017年5月至2019年4月本院普通外科收治的行惡性腫瘤術后化療PICC患者192例,其中男87例,女105例;年齡17~92歲,平均(46.00±15.47)歲;傳統盲穿置管128例,B超引導下穿刺64例;左上肢置管92例,右上肢置管100例;貴要靜脈入路137例,肘正中靜脈入路30例,頭靜脈入路17例,肱靜脈入路8例。192例患者均簽署本研究知情同意書,無既往PICC史,排除上腔靜脈壓迫綜合征、乳腺癌根治術后患側等置管禁忌證。
1.1.2置管材料 PICC材料為美國巴德公司生產的4 Fsingle lumen三向瓣膜導管,型號為7617405。透明敷料為安舒安公司生產,型號為10 cm×12 cm。接頭為可來福公司生產的T型正壓接頭。喜遼妥軟膏為德國三共制藥產品,通用名為多磺酸粘多糖乳膏。PICC敷料包為由巴德公司提供的消毒包。
1.2方法
1.2.1置管操作 192例患者均由具有PICC資格的臨床專業護士執行置管操作,在置管前進行健康宣教并簽署置管知情同意書,于置管前正常飲食,尤其是飲水量保證基本的血液循環,避免空腹而呈脫水狀態,以免因血容量不足導致靜脈塌陷影響穿刺和置管。采取平臥位手臂外展與軀干成45°~90°插管,置管后拍胸部X線片確認管端位置,異位者在X線片透視下調整至合理位置。詳細記錄患者姓名、性別、年齡、住院號、置管型號、插管方式、穿刺血管、穿刺部位、穿刺日期、置管長度、導管尖端位置等臨床參數,測量雙側上臂臂圍并與置管前對照,并且每班做好交接、觀察與記錄。置管成功后24 h內按無菌操作原則更換敷料,置管后第1天于置管側上臂熱敷,每天3次,每次15~20 min,熱敷完畢擠出喜遼妥軟膏2~3 cm涂抹于上臂,并輕輕環形按摩至肩部及腋窩,使藥膏充分滲透入皮膚,每天3次,連續使用3 d;置管側手握彈力球鍛煉,每天3~4次,每次30~40下,連續鍛煉3 d;靜脈滴注時抬高患肢。以后管道維護每1次,包括無菌原則下更換敷料、正確沖管及封管、沖洗導管腔及封管時使用20 mL以上注射器做脈沖方式沖管及正壓封管、防止局部壓強過大而損壞導管等。
1.2.2觀察指標 記錄置管期間內靜脈炎出現情況。根據美國靜脈輸液護理學會制定的《靜脈炎分級標準》判定靜脈炎程度:(1)Ⅰ度為靜脈滴注部位發紅、伴或不伴疼痛;(2)Ⅱ度為靜脈滴注部位疼痛,伴發紅和(或)水腫;(3)Ⅲ度為靜脈滴注部位疼痛,伴發紅和(或)水腫,形成條索樣物,可觸摸到條索狀靜脈;(4)Ⅳ度為靜脈滴注部位疼痛,伴發紅和(或)水腫,形成條索樣物,可觸摸到條索狀靜脈,長度大于2.5 cm,并有膿液滲出[6]。
1.3統計學處理 應用SPSS13.0統計軟件進行數據分析,計數資料以率或構成比表示,組間比較采用χ2檢驗;采用logistic回歸明顯分析相關風險因素。計算優勢比(OR)及95%可信區間(95%CI)。P<0.05為差異有統計學意義。
2 結 果
2.1機械性靜脈炎與各相關臨床參數的關系 機械性靜脈炎與不同靜脈穿刺入路相關,差異有統計學意義(P<0.05);與性別、年齡、插管方式、穿刺部位、穿刺手臂、一次置管失敗、管端位置無關,差異均無統計學意義(P>0.05)。見表1。
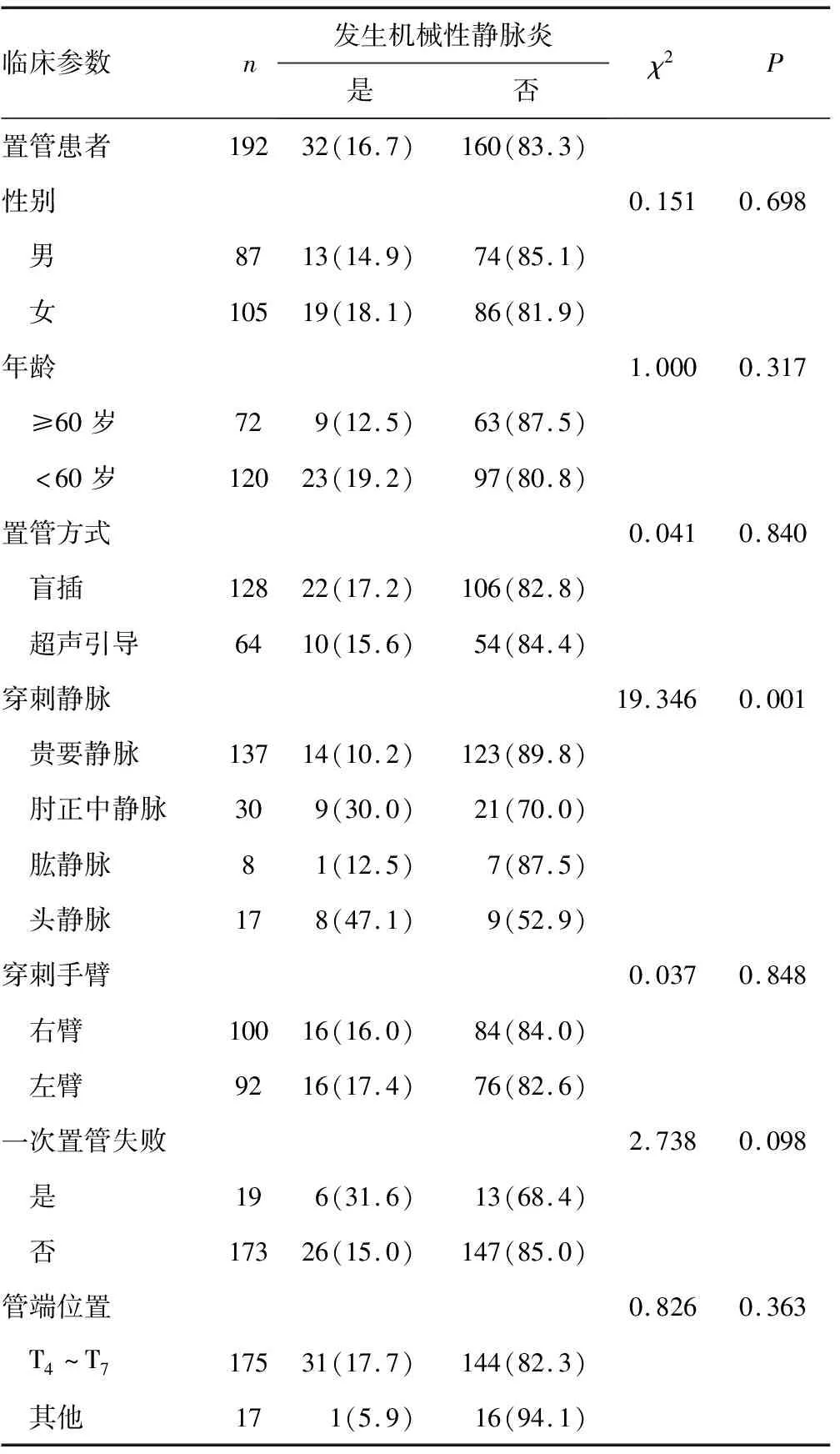
表1 機械性靜脈炎與各相關臨床參數的關系[n(%)]
2.2發生機械性靜脈炎的風險因素 經肘正中靜脈穿刺入路較貴要靜脈更易發生機械性靜脈炎、經頭靜脈較貴要靜脈穿刺入路更易發生機械性靜脈炎(OR=3.765、7.810,95%CI:1.446~9.802、2.596~23.489,P=0.007、0.001)。經肱靜脈穿刺與機械性靜脈炎的發生無關(OR=1.255,95%CI:0.144~10.96,P=0.837)。經肘正中靜脈、頭靜脈穿刺入路(優勢比=0.302、0.103,95%可信區間:0.110~0.831、0.03~0.339,P=0.021)及一次置管失敗(優勢比=3.840,95%可信區間:1.150~12.814,P=0.029)是發生機械性靜脈炎的獨立危險因素。見表2。
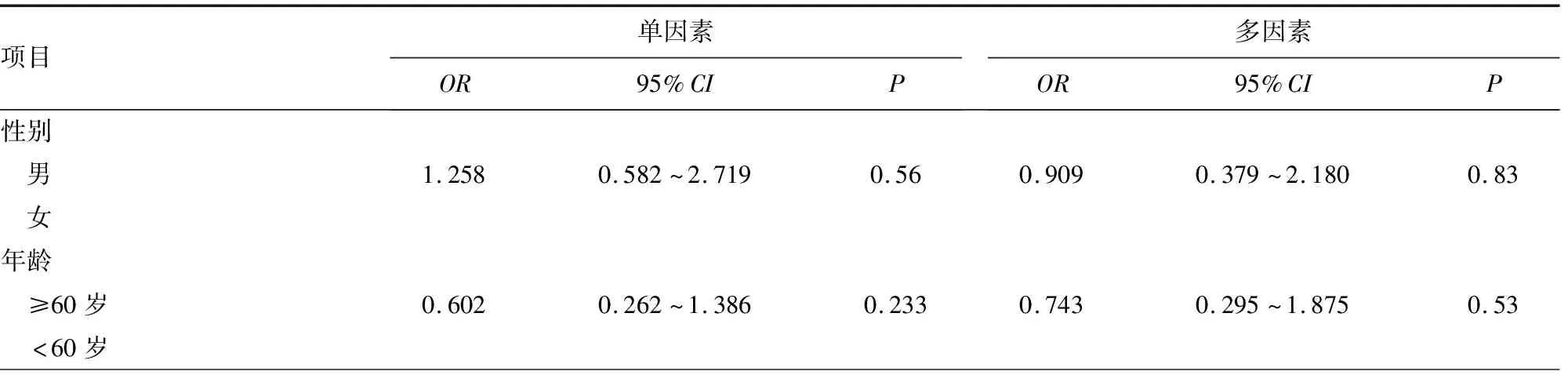
表2 發生機械性靜脈炎的風險因素
3 討 論
3.1肘正中靜脈及頭靜脈穿刺較貴要靜脈穿刺增加了發生機械性靜脈炎的風險 本研究結果顯示,機械性靜脈炎的發生與不同穿刺血管置管有關,在不同靜脈穿刺的選擇中經肘正中靜脈穿刺入路較貴要靜脈更易發生機械性靜脈炎、經頭靜脈較貴要靜脈穿刺入路更易發生機械性靜脈炎(OR=3.765、7.810,95%CI:1.446~9.802、2.596~23.489,P=0.007、0.001),而經肱靜脈穿刺較貴要靜脈穿刺置管比較,差異無統計學意義(P>0.05)。通常上肢PICC可選擇貴要靜脈、肘靜脈、頭靜脈及肱靜脈穿刺入路。既往多項研究均表明,經貴要靜脈穿刺可降低機械性靜脈炎發生率[7-8]。貴要靜脈位于皮下組織,位置表淺,透過皮膚在體表易于看見,多吻合成靜脈網,無動脈伴行。近心端受到壓迫或壓力增高時血流較為緩慢,且常出現靜脈充盈。同時,貴要靜脈相對管徑較大,行程較短直,注入深靜脈角度較小,未發現明顯變異;而相對貴要靜脈,肘正中靜脈在肘窩處管徑雖然較大,穿刺點較體表淺,但其匯入頭靜脈或貴要靜脈的變異較多,匯入角度較大;頭靜脈管腔直徑相對較小,前粗后細,且高低起伏,大部分在鎖骨下方匯入腋靜脈,進入腋靜脈處的角度較大,匯入鎖骨下靜脈時有一靜脈瓣,PICC推進至此時易反折入腋靜脈或進入開口于此的胸外側靜脈[9],這些均為貴要靜脈穿刺降低機械性靜脈炎、提高穿刺成功率提供了解剖基礎。本研究再次驗證了在前臂行PICC時應首選貴要靜脈穿刺,肘正中靜脈次之,避免頭靜脈穿刺置管。但值得一提的是,本研究結果顯示,經肱靜脈穿刺與貴要靜脈穿刺比較,差異無統計學意義(P>0.05)。肱靜脈作為肘上穿刺血管之一,2條肱靜脈與肱動脈緊密伴行,位置較深,隨著B超引導結合改良塞丁格技術的日漸普及,當貴要靜脈無條件作為置管靜脈時選擇肱靜脈行PICC不失為一優先之選。據文獻報道,B超引導肱靜脈穿刺一次置管成功率及機械性靜脈炎比較并無差異[10-11]。而國外在針對PICC相關性血栓的研究結果顯示,肱靜脈穿刺入路發生上肢深靜脈血栓較肘正中靜脈及頭靜脈高,但無統計學意義(P>0.05)[12]。從肘上較粗的肱靜脈穿刺置管可減少肘部運動對血管壁的刺激及導管內外的進出,從而降低血管相關感染、機械性靜脈炎等并發癥發生率,故經肱靜脈行PICC值得臨床推廣應用。
3.2一次置管失敗增加了發生機械性靜脈炎的風險 本研究結果顯示,一次置管失敗是發生機械性靜脈炎的危險因素(OR=3.840,95%CI:1.150~12.814,P=0.029),一次置管失敗導致的反復穿刺置管及調整,損傷靜脈壁及靜脈瓣膜是導致機械性靜脈炎的主要原因。導致一次置管失敗的原因主要包括操作者經驗不足或緊張、患者血管條件差等[13]。一次置管失敗不僅會加重患者恐懼心理,還可能導致患者心理脆弱,影響療效;同時也給護士帶來心理壓力,增加了工作量。因此,不論是患者還是護士均希望能一次穿刺成功。相關研究表明,為提高一次穿刺成功率護士應加強置管患者的病情和靜脈條件評估,在穿刺時也可使用利多卡因軟膏緩解患者精神緊張,同時,護士也應提升自身穿刺技巧,靈活選用穿刺方法[14]。在對B超引導或選擇貴要靜脈穿刺是否能提高一次置管成功率方面仍需繼續大樣本研究加以驗證。
3.3經左、右手穿刺對機械性靜脈的發生無差異 本研究結果顯示,經左、右側上肢穿刺機械性靜脈炎的發生比較,差異無統計學意義(P>0.05),與王雅萍[15]研究結果一致。因PICC末端要到達上腔靜脈靠近右心房位置,而上腔靜脈和右心房均位于縱隔右側,左側靜脈要跨過縱隔故其血管距離相對右側較長,選擇左側進行PICC發生血栓的概率就有可能比右側高,所以,臨床推薦的PICC穿刺上肢為右側。但習慣使用右手的患者均希望能以左側手臂置管以提高生活質量。這是因為習慣使用右手的患者在日常生活中易不由自主地使用右手,可能使導管脫出、斷裂,而左手因為活動少,置管后易適應,患者單獨使用右手就基本能滿足日常生活需要,其影響和可能的后果均可接受。PICC選擇可打破原先傳統、固定的模式選擇右上肢,盡可能滿足患者肢體選擇的需求行PICC。除因全肺切除、縱隔偏離明顯患者,避免置管中導管遞送困難,選擇偏離對側肢體置管;如縱隔腫瘤、肺癌患者,臨床表現為咳嗽明顯、胸腔壓力高的患者,為防止繼發性異位引起血液反流堵管,首選左上肢置管。結合本研究結果,建議在充分評估患者靜脈情況基礎上順應患者生活習慣,選擇非慣用手,提高患者舒適度和生活質量,最大限度地體現人文關懷,同時,避免發生相關并發癥。
3.4選擇B超引導穿刺置管和傳統盲穿置管對機械性靜脈炎的發生無差別 本研究結果顯示,不同插管方式發生機械性靜脈炎比較,差異無統計學意義(P>0.05)。雖然B超引導PICC可直觀顯示血管解剖結構,具有實時引導、全程可見、縮短穿刺時間等優勢,但也常出現因護士個人原因而穿刺失敗。如B超引導選擇肱靜脈置管時因超聲探頭加壓是超聲鑒別動靜脈的常用且重要方法,當肱動脈被壓癟時誤認為其是肱靜脈而導致穿刺人肱動脈;置管時進針點偏移或進針角度有偏差,針尖碰到血管壁致血管痙攣無法送入導絲或進針角度過大,穿刺針穩定性差,針尖易滑出血管腔,且送導絲時導絲易頂住血管下壁或進入分支血管,造成送導絲困難等。因此,在護士不熟練的情況下不應該盲目選擇使用B超引導置管。只要行PICC前充分評估患者一般情況及血管狀態,重視插管前健康宣教及心理疏導,插管后嚴格觀察規范護理,兩種置管方式均是安全、有效的。故在充分的術前評估許可下傳統盲插對患者及有經驗的插管護士來講仍不失為首選。
綜上所述,機械性靜脈炎仍是目前PICC術后首要并發癥,經肘正中靜脈穿刺、頭靜脈穿刺及一次穿刺失敗是發生機械性靜脈炎的獨立危險因素。貴要靜脈較肘靜脈、頭靜脈及肱靜脈仍是PICC的首選穿刺入路靜脈[16]。護士應加強置管患者的病情和靜脈條件評估,提升自身穿刺技巧,降低一次穿刺失敗發生率,以降低機械靜脈炎發生率;同時,順應患者生活習慣,選擇非慣用手,以提高患者置管留置時間,降低并發癥發生率;正確看待B超引導置管的優勢,靈活選擇B超引導與傳統盲插方式完成PICC。

